Sra. Editora:
La inestabilización de placas de ateroma vulnerables tiene papel protagonista en la génesis del síndrome coronario agudo (SCA). Parece que esto no es una reacción local de una única placa aterosclerótica, sino que, en el contexto trombogénico y proinflamatorio del SCA, la vulnerabilidad se extiende a lesiones situadas a otros niveles1.
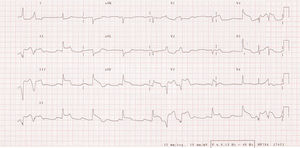
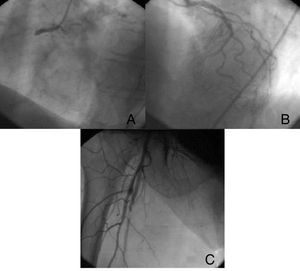
Mujer de 69 años, con antecedentes de hipertensión, diabetes mellitus tipo 2, sobrepeso (índice de masa corporal, 28) y tabaquismo, fue remitida para intervencionismo percutáneo urgente por cuadro de 2 h de dolor centrotorácico de gran intensidad junto con alteraciones electrocardiográficas compatibles con infarto extenso, con corriente de lesión subepicárdica en cara inferior y de V3 a V6 (Figura 1). La paciente llegó hemodinámicamente estable, en bloqueo auriculoventricular completo, y se le administraron 300 mg de ácido acetilsalicílico (AAS) y 600 mg de clopidogrel, de forma inmediata al intervencionismo. Simultáneamente al comienzo del dolor torácico, la paciente manifestó dolor en la extremidad inferior derecha. El ecocardiograma de urgencia mostró un ventrículo izquierdo de tamaño y función general normales, sin trombos intracavitarios, con disfunción ecocardiográfica del ventrículo derecho. Se la trasladó a la sala de hemodinámica, se cateterizó la arteria coronaria derecha, y se observó una oclusión trombótica aguda en el segmento proximal (Figura 2), sobre la que se realizó angioplastia e implante de stent farmacoactivo, tras administración intracoronaria de abciximab. Al cateterizar el árbol coronario izquierdo, se apreció que había otra oclusión trombótica en el segmento medio de la arteria descendente anterior (Figura 2), sobre la que se realizó angioplastia simple debido al pequeño calibre del vaso. Durante la finalización del cateterismo la paciente refirió aumento del dolor de la extremidad inferior derecha. En la exploración se observó frialdad en esa extremidad y ausencia de pulsos distales, por lo que se hizo una inyección de contraste a través del introductor arterial femoral derecho, que demostró la oclusión completa de la rama femoral superficial derecha (Figura 2), por lo que se procedió al traslado de la paciente al quirófano de cirugía vascular para embolectomía urgente con catéter de Fogarty.
Figura 1. Electrocardiograma con lesión subepicárdica en derivaciones inferiores, anteriores y bloqueo auriculoventricular completo.
Figura 2. Oclusión aguda a nivel de la coronaria derecha proximal (A), el segmento medio de la arteria descendente anterior (B) y la arteria femoral superficial (C).
No se presentaron complicaciones posteriores y, de acuerdo con las guías de práctica clínica, se la trató con dosis de mantenimiento de 100 mg de AAS y 75 mg de clopidogrel. Diez días después se solicitaron pruebas de agregación plaquetaria y se descubrió que la paciente presentaba una resistencia a fármacos, ya que las concentraciones séricas tanto de ácido araquidónico como de adenosindifosfato estaban dentro de la normalidad (el 61 y el 50% respectivamente; normalidad, 50-100%). Ante la alta carga trombótica del cuadro, decidimos iniciar tratamiento con AAS 300 mg y prasugrel 10 mg diarios, tras carga de 60 mg, y se repitió el estudio de agregación a los 5 días; este mostró que los valores de ácido araquidónico estaban totalmente suprimidos y los de adenosindifosfato habían descendido hasta el 26%. La paciente evolucionó favorablemente, sin complicaciones, y tras 4 meses de seguimiento, no presentó nuevos eventos cardiovasculares.
La estrategia más lógica cuando nos encontramos ante un SCA con dos arterias culpables parece la revascularización completa en el momento agudo, según las distintas series y los casos descritos1, 2. De las oclusiones coronarias múltiples, la afección de la arteria descendente anterior y la arteria coronaria derecha es la descrita más frecuentemente (hasta un 50% de las ocasiones)3, como en el caso aquí descrito. La peculiaridad de nuestra paciente estriba en que la oclusión aguda no sólo se limitó al territorio coronario, sino que se extendió a la arteria femoral superficial. Por otro lado, demostramos que la paciente presentaba resistencia farmacológica a las pautas de antiagregación convencional, lo cual puede compartir mecanismos fisiopatológicos con una mayor vulnerabilidad de placas aterosclerosas. Los nuevos antiagregantes, como el prasugrel, puede que sean más adecuados para el tratamiento de estos pacientes, en los que el estudio de agregación plaquetaria permite ayudar a guiar el tratamiento más adecuado4.
Autor para correspondencia: Semdoc@hotmail.com