Palabras clave
INTRODUCCIÓN
En los últimos años, varios estudios han demostrado que la función ventricular derecha es unfactor predictivo importante de la supervivencia enlos pacientes con cardiopatías congénitas, hipertensión pulmonar o insuficiencia cardiaca1-3. En 2006,el National Heart, Lung and Blood Institute identificó la función y la insuficiencia del ventrículo derecho como una prioridad de investigación en la enfermedad cardiovascular4. Puede producirse undeterioro de la función ventricular derecha (VD) endiversos trastornos, como el infarto de miocardiodel ventrículo derecho (IMVD), la embolia pulmonar aguda, la cardiopatía izquierda, la enfermedad del parénquima pulmonar, la enfermedadvascular pulmonar o la cardiopatía congénita5-10. Nuestro conocimiento de la insuficiencia cardiacaderecha (ICD) ha mejorado considerablemente enlas últimas dos décadas. En este artículo de revisión, nuestro objetivo es presentar de forma crítica la evidencia que subyace al tratamiento de la ICD.Comentamos también algunos aciertos y erroresque sería útil tener en cuenta en el tratamiento delos pacientes con ICD.
MÉTODOS
Se llevó a cabo una revisión sistemática de la literatura médica con el empleo de PubMed y el informe más reciente del Registro Central Cochranede Ensayos Controlados, para identificar estudiosrealizados entre enero de 1975 y enero de 201011,12. La búsqueda se centró en ensayos observacionalesy en ensayos controlados y aleatorizados con unmínimo de 5 pacientes. Se examinaron también capítulos de libros, metaanálisis, artículos de revisióny editoriales. Los términos de búsqueda utilizados fueron corazón derecho, insuficiencia cardiaca, ventrículo derecho y tratamientos específicos, comobloqueadores beta, inhibidores de la enzima de conversión de angiotensina (IECA), antagonistas de losreceptores de la angiotensina II (ARA-II), sildenafilo, hidralazina, marcapasos, desfibriladores y cirugía cardiotorácica. Se llevaron a cabo tambiénbúsquedas con el empleo de los nombres comerciales específicos de las medicaciones.
Todos los artículos identificados mediante lasbúsquedas fueron evaluados por dos revisores y seexigió su consenso para la inclusión en la revisión.La extracción de datos la realizaron los dos investigadores independientes, utilizando un formulariopredefinido. Se extrajeron los siguientes datos: métodos (diseño del estudio, método de asignaciónaleatoria, ocultación de la asignación, enmascaramiento para los investigadores, criterios de inclusión y exclusión), poblaciones (tamaño muestral,edad y sexo), características de los participantes,etiología de la enfermedad cardiaca, intervención(tratamiento, dosis, momento de aplicación y duración del uso y otras medicaciones), controles (participantes, tratamiento y dosis) y variables de valoración. Los principales estudios relevantes respecto altratamiento de la ICD se presentan en un formatode tabla que resume el diseño del estudio y las principales variables de valoración. Cuando es pertinente, presentamos también recomendaciones basadas en declaraciones de consenso o directrices depublicación reciente1,3,13. En los casos apropiados,citamos también entre paréntesis las recomendaciones de American College of Cardiology (ACC)/American Heart Association (AHA) o EuropeanSociety of Cardiology (ESC). Las recomendacionesse clasifican según su fuerza (I, IIa, IIb, III [contraindicado]) y el nivel de evidencia (A, B, C [consensode expertos]).
DEFINICIÓN DE LA ICD COMO TRASTORNOSINTOMÁTICO Y PROGRESIVO
La ICD se define como un síndrome clínico complejo que puede ser consecuencia de cualquier trastorno cardiaco estructural o funcional que deteriorela capacidad del ventrículo derecho de alcanzar unllenado o una eyección apropiados1. Las manifestaciones clínicas fundamentales de la ICD son: a) retención de líquidos que se manifiesta en forma deedema periférico o ascitis; b) disminución de la reserva sistólica o síndrome de bajo gasto cardiaco,que puede manifestarse en forma de intolerancia alesfuerzo, fatiga o alteración de la función mental, y c) arritmias auriculares o ventriculares. Desde elpunto de vista funcional, el ventrículo derecho afectado puede estar en una situación subpulmonar(habitual) o sistémica (en las transposiciones de grandes vasos congénitas corregidas [l-TGV od-TGV] tras una reparación de cambio auricular).Los pacientes pueden presentar un cuadro clínicode insuficiencia biventricular o de predominio deICD.
Al considerar la ICD como un trastorno progresivo, se interpreta que los pacientes con disfunciónventricular asintomática se encuentran en las fasesiniciales de la insuficiencia ventricular derecha1. Demanera análoga a los estadios propuestos para lainsuficiencia cardiaca izquierda (ICI), los pacientespueden progresar de una situación de riesgo de ICD(estadio A) a una disfunción ventricular derechaasintomática (estadio B), a la ICD (estadio C) y finalmente a la ICD refractaria (estadio D)1. Tambiénresulta práctico clasificar la ICD en función de sucarácter agudo o crónico.
ETIOLOGÍA Y FISIOPATOLOGÍA DE LA ICD
El síndrome clínico de ICD puede ser consecuencia de trastornos del miocardio, el pericardio,el endocardio, los vasos pulmonares o el parénquima pulmonar (tabla 1). La ICI constituye lacausa más frecuente de ICD. En la tabla 2 se resume la clasificación de la hipertensión pulmonar,una causa frecuente de ICD.
Tras el daño o la lesión miocárdicas iniciales, hayvarios factores que pueden contribuir a la progresión de la insuficiencia del VD, como el momentoen que se produce la tensión miocárdica (periodoadulto > pediátrico), el tipo de factor de tensión(sobrecarga de presión > sobrecarga de volumen),la isquemia miocárdica y la activación neurohormonal e inmunitaria7,8. A escala molecular, el remodelado VD mal adaptado se ha asociado a un cambio de las isoformas de las proteínas contráctiles, una alteración del metabolismo cardiaco, cambios de las enzimas y los canales iónicos que intervienen en el acoplamiento de excitación-contracciónen el miocito, remodelado de matriz y activaciónneurohormonal y de citocinas14-21. De las neurohormonas que intervienen en la insuficiencia del VD, laevidencia existente es más sólida para la angiotensina II, las catecolaminas y los péptidos natriuréticos19-21. Estudios recientes ponen de manifiesto quetambién pueden participar vías específicas de manera selectiva en el remodelado del VD. En el VDsometido a una sobrecarga de presión, Urashima etal han demostrado que los genes pueden estar regulados de manera diferente en presencia de esa sobrecarga respecto a lo que ocurre en el ventrículoizquierdo (VI) con la misma sobrecarga. Los genesexpresados de manera diferente participaban en lavía de señalización de Wnt, la apoptosis, la migración de la polimerización de actina y el procesadodel sistema de ubiquitina22. La diferencia de expresión de genes en el corazón derecho y el izquierdono resulta extraña si se tiene en cuenta los distintosorígenes embriológicos del VD y el VI y sus diferentes entornos fisiológicos23,24.
La interdependencia ventricular desempeña también un papel esencial en la fisiopatología de la ICD.Aunque siempre está presente, se hace más manifiesta cuando hay cambios en las condiciones de carga, como las que se observan con la carga de volumen, la respiración o los cambios posturales súbitos25. La interdependencia ventricular ayuda amantener la hemodinámica en los estadios inicialesde la ICD. Los estudios experimentales han indicadoque, en ausencia de una dilatación del VD, la contracción sistólica del VI contribuye en un 20-40% ala generación de presión sistólica del VD25,26. La interdependencia ventricular diastólica contribuye a laaparición de la disfunción sistólica del VI en los pacientes con ICD. El crecimiento del VD o el aumentode la poscarga pueden desplazar el tabique interventricular y aumentar la limitación pericárdica ejercidasobre el ventrículo izquierdo; ambos cambios puedenmodificar la geometría ventricular izquierda y reducir la precarga y la contractilidad del VI (fig. 1)25,27.
Fig. 1. Fisiopatología de la insuficiencia cardiaca derecha (adaptado de Haddad et al8). IT: insuficiencia tricuspídea; TC: tronco común de la arteria coronariaizquierda; V/Q: ventilación-perfusión; VI: ventrículo izquierdo.
La compresión del tronco común de la arteria coronaria izquierda por un tronco de la arteria pulmonardilatada, como se observa ocasionalmente en la hipertensión arterial pulmonar (HAP), puede contribuir a la disfunción del VI28. La insuficiencia tricuspídea y la isquemia persistente pueden contribuirtambién a la progresión de la ICD.
EVALUACIÓN DIAGNÓSTICADE LOS PACIENTES CON ICD
Los objetivos de la evaluación inicial de los pacientes con ICD son caracterizar mejor su etiología, su gravedad y su estado funcional, la presencia y laimportancia de la lesión de órganos diana (disfunción renal, disfunción hepática) y la presencia detrastornos asociados. En los pacientes con ICD, laexploración física revela a menudo un edema de extremidades inferiores, distensión venosa yugular yun soplo holosistólico paraesternal compatible coninsuficiencia tricuspídea. Puede observarse cianosisen los pacientes con un cortocircuito derecha-izquierda o un bajo gasto cardiaco grave.
La ecocardiografía desempeña un papel clave enel diagnóstico de las enfermedades del corazón derecho. Los signos ecocardiográficos pueden incluircrecimiento del VD, disfunción sistólica del VD, insuficiencia tricuspídea o hipertensión pulmonar,cardiopatías congénitas, valvulopatías o cardiopatía izquierda. La resonancia magnética (RM) seestá convirtiendo en el patrón de referencia para laevaluación de la estructura y la función del corazónderecho. La obtención de una RM resulta especialmente útil en pacientes con cardiopatías congénitascomplejas (p. ej., anomalía de Ebstein, VD hipoplásico), en pacientes en los que es importante unacuantificación precisa de la insuficiencia valvular, ypara planificar intervenciones u operaciones quirúrgicas complejas o con fines de investigación8.
Estudios recientes con el empleo de RM han puestode manifiesto también el valor pronóstico de los volúmenes telediastólicos del VD y de la distensibilidad pulmonar evaluados mediante RM en la hipertensión arterial pulmonar29,30. La angiografíamediante RM, la angiografía con tomografía computarizada o el cateterismo cardiaco pueden resultar especialmente útiles para descartar la enfermedad pulmonar tromboembólica crónica y paravalorar malformaciones arteriovenosas complejas odefectos cardiacos congénitos. El cateterismo delcorazón derecho es una parte importante de la evaluación de las enfermedades del corazón derecho.Las indicaciones para el cateterismo cardiaco derecho son la determinación de la impedancia o resistencia vascular pulmonar, las presiones pulmonares, la fracción de cortocircuito del gasto cardiacoy la vasorreactividad pulmonar. La prueba de esfuerzo también es muy útil para evaluar objetivamente el deterioro clínico en los pacientes con HAPo cardiopatías congénitas. Sin embargo, se recomienda precaución al realizar las pruebas de esfuerzo máximo en pacientes con enfermedad vascular pulmonar grave (se ha consideradocontraindicada en un reciente documento de consenso de la AHA sobre la cardiopatía congénita)3.
Las pruebas basales de la función renal y hepática, las concentraciones de albúmina y ácido úricoy los valores del péptido natriurético tipo B puedenser de especial interés para determinar el pronósticode la cardiopatía derecha31-37. En los pacientes con hipoalbuminemia grave, debe descartarse la enteropatía con pérdida de proteínas mediante una determinación de alfa-1-antitripsina en heces. La electrocardiografía forma parte de la evaluación habitualy permite determinar el ritmo cardiaco, la duracióndel QRS o la presencia de un bloqueo de la conducción auriculoventricular.
Otras exploraciones deben individualizarse enfunción de la etiología sospechada de la ICD. Enlos pacientes con HAP, a menudo se realiza de manera sistemática una gammagrafía de ventilaciónperfusión, pruebas de la función pulmonar, oximetría durante una noche y serología de VIH y deconectivopatías (p. ej., prueba de anticuerpos antinucleares [ANA]). Con frecuencia se determina laalfa-1-antitripsina en heces para descartar la enteropatía con pérdida de proteínas. La biopsia pulmonar o cardiaca rara vez está indicada en los pacientes con una enfermedad cardiaca derechaaislada. El consejo genético debe aplicarse en lospacientes con cardiopatías congénitas o con displasia arritmógena del ventrículo derecho (DAVD).Según cuáles sean la etiología y la gravedad de laICD, los pacientes son objeto de un seguimiento aintervalos diversos (generalmente, entres 3 meses y1 año). Las directrices recientes respecto a la cardiopatía congénita y la HAP indican intervalos individualizados para el seguimiento en función deltrastorno3.
TRATAMIENTO DE LA ICD
Perspectiva general del tratamiento de la ICD
El aspecto más importante del tratamiento de laICD es su adaptación a la causa específica. A diferencia de lo que ocurre en los pacientes con miocardiopatía crónica isquémica o no isquémica, los pacientes con ICD presentan a menudo una poscargasignificativamente anormal (p. ej., hipertensión pulmonar) o una valvulopatía (alteración pulmonar otricuspídea adquirida o congénita). Así pues, no esde extrañar que el tratamiento de la ICD deba centrarse principalmente en la causa de este trastorno.Para tratar a los pacientes con ICD, también resulta útil dividir el síndrome de ICD en cuatro categorías clínicas diferentes: insuficiencia biventricular,insuficiencia ventricular derecha sistémica, insuficiencia ventricular derecha de predominio subpulmonar y síndrome de VD hipoplásico3. El tratamiento de los pacientes con un corazón derechohipoplásico queda fuera del ámbito de esta revisióny se remite al lector a la reciente declaración de consenso de Warnes et al3.
Los objetivos fisiológicos del tratamiento de laICD incluyen la optimización de la precarga, la poscarga y la contractilidad. La restricción de sodio y líquidos, así como un uso juicioso de diuréticos, ayudaa optimizar la precarga del VD. Desde el punto devista clínico, la precarga óptima puede definirsecomo la que produce un gasto cardiaco óptimo sincausar disfunción renal. Aunque a menudo se percibe que los pacientes con ICD requieren mayorespresiones de llenado, la mayoría de los pacientespueden tener una precarga óptima con una presiónauricular derecha normal (< 6 mmHg). Estudios clínicos pequeños indican también que la terapia de resincronización puede ser útil en algunos pacientescon ICD seleccionados38-41. Como se comentará másadelante, solamente hay estudios pequeños que indiquen utilidad de los bloqueadores beta o los IECAen la ICD; estos resultados no se han confirmado enestudios más amplios. La prevención primaria de lamuerte súbita con el empleo de desfibriladores se recomienda principalmente para pacientes con DAVDo tetralogía de Fallot42,43. En el contexto de la ICDaguda, debe hacerse todo lo posible por evitar la hipotensión sistémica, puesto que ello podría conducira isquemia miocárdica y mayor hipotensión. En lasfiguras 2, 3 y 4 se resume el tratamiento de la ICDaguda y crónica y de la HAP.
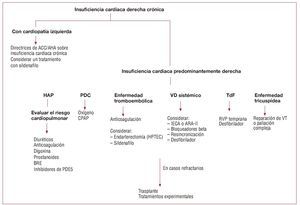
Fig. 2. Tratamiento del síndrome de insuficiencia cardiaca derecha crónica (adaptado con permiso de Haddad et al9). BRE: bloqueadores de los receptores deendotelina; CPAP: presión positiva continua de vías aéreas; HAP: hipertensión arterial pulmonar; HPTEC: hipertensión pulmonar tromboembólica crónica; PDC:presión de distensión continua; PDE5: fosfodiesterasa 5; RVP: reparación o sustitución de válvula pulmonar; TdF: tetralogía de Fallot; VD: ventrículo derecho;VT: válvula tricúspide.
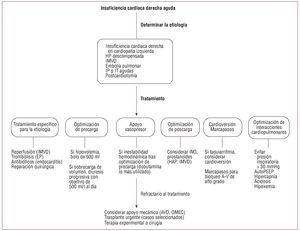
Fig. 3. Tratamiento de la insuficiencia cardiaca derecha aguda (adaptado con permiso de Haddad et al9). AVD: dispositivo de apoyo ventricular derecho; EP:embolia pulmonar aguda; HAP: hipertensión arterial pulmonar; HP: hipertensión pulmonar; ICD: insuficiencia cardiaca derecha; IMVD: infarto de miocardioventricular derecho; iNO: óxido nítrico inhalado; IP: insuficiencia pulmonar; IT: insuficiencia tricuspídea; OMEC: oxigenación de membrana extracorpórea;OMS: Organización Mundial de la Salud; VD: ventrículo derecho.
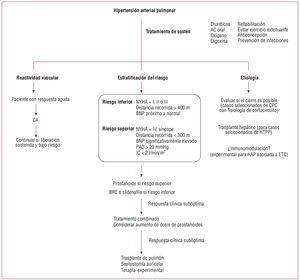
Fig. 4. Tratamiento de la hipertensión arterial pulmonar. El tratamiento de los pacientes con hipertensión arterial pulmonar depende de la vasorreactividadpulmonar, la estratificación del riesgo y determinadas etiologías (adaptado de McLaughlin et al2). AC: anticoagulación; BRE: bloqueadores de los receptoresde endotelina; CA: antagonistas del calcio (amlodipino, felodipino o diltiazem); CPC: cardiopatía congénita; ETC: enfermedad del tejido conjuntivo; HAP: hipertensión arterial pulmonar; HTPP: hipertensión portopulmonar; IC: índice cardiaco; NYHA: New York Heart Association; PAD: presión auricular derecha.
Evidencia que respalda el tratamientode la ICD
En comparación con la evidencia en la que sebasa el tratamiento de la ICI, el de la ICD no estábien respaldado por ensayos clínicos aleatorizados.Además, los ensayos clínicos realizados en pacientescon ICD no han dispuesto de la potencia estadísticanecesaria en las variables de valoración de mortalidad. En los pacientes con ICD, la evidencia másclaramente establecida es la relativa a los pacientescon HAP1-3. Sin embargo, en la HAP puede ser difícil diferenciar si los efectos favorables del tratamiento se deben a cambios de los vasos pulmonareso a efectos específicos en el VD; por consiguiente, amenudo analizamos los efectos del tratamiento dela HAP en el contexto de la unidad cardiopulmonar. En los pacientes con cardiopatías congénitas, los efectos del tratamiento no se han estudiado de manera uniforme en las distintas clasesfuncionales (clases de la New York HeartAsssociation [NYHA]).
Dado que la prevalencia de la ICD es relativamente baja en comparación con la de la ICI, la identificación de variables de valoración sustitutivas apropiadas ha sido un tema de investigaciónimportante44,45. Las variables de valoración sustitutivas que se consideran son la capacidad de ejercicio, el agravamiento clínico, el remodelado ventricular o las medidas de la impedancia vascular en lahipertensión pulmonar.
Medidas preventivas generales
Se recomienda la consulta a un especialista en cardiopatías congénitas o en hipertensión pulmonarcuando sea apropiado en los pacientes con hipertensión arterial pulmonar o cardiopatías congénitascomplejas2,3. Esta medida será útil para evitar posibles retrasos en una intervención como la cirugía cardiaca, la oclusión percutánea de un defecto cardiaco,la sustitución valvular percutánea o la instauraciónde un tratamiento específico para la HAP2,3.
La prevención o identificación precoz de la descompensación de la ICD es un elemento clave en sutratamiento. Los factores que pueden conducir a unasobrecarga de volumen son la falta de cumplimientodel consumo recomendado de sodio (< 2 g diarios) ode la restricción de líquidos, la falta de cumplimientode la medicación o el uso de antiinflamatorios no esteroideos o de antagonistas del calcio no dihidropiridínicos. A las pacientes con una HAP significativa ouna ICD grave se les debe recomendar también queeviten el embarazo, puesto que éste se asocia a unaumento de la tasa de mortalidad materna y fetal2,3.
Se recomienda también la prevención de las infecciones con el empleo de vacunas para la gripe y elneumococo, así como la profilaxis contra la endocarditis bacteriana en los pacientes portadores de válvulas mecánicas, los que han sufrido una endocarditis infecciosa previa o los pacientes condeterminados defectos cardiacos congénitos2,3.
En estudios recientes se ha demostrado que larehabilitación cardiaca supervisada durante 8 semanas produjo una mejora significativa en laprueba de la distancia recorrida en 6 min (PM6M)en pacientes con HAP (diferencia media de 111 men comparación con placebo)46. Es interesante señalar que la mejora absoluta fue mayor que cualquier cambio alcanzado en la PM6M con el tratamiento dirigido a la HAP. Sin embargo, secontinúa recomendando a los pacientes que evitenel ejercicio intenso o los viajes a altitudes superiores a 1.500 m.
TRATAMIENTO DE BASE ETIOLÓGICA PARALA ICD, EL OBJETIVO PRINCIPAL
La insuficiencia biventricular se trata siguiendolas directrices de AHA/ACC o ESC para el tratamiento de pacientes con insuficiencia cardiaca crónica1. En los pacientes con insuficiencia biventricular se obtiene un efecto beneficioso con el empleode bloqueadores beta e IECA o ARA-II. Estudiosrecientes han puesto de manifiesto que el sildenafilopuede mejorar la hemodinámica pulmonar, la capacidad de ejercicio y la función endotelial en pacientes con insuficiencia cardiaca sistólica crónica(tabla 3)47-51. Está todavía por demostrar si los pacientes con ICI y signos de disfunción cardiaca derecha pueden obtener un efecto beneficioso superiorcon sildenafilo.
En los pacientes con infarto de miocardio conelevación del ST que afecta al ventrículo derecho,debe conseguirse una reperfusión rápida lo antesposible52. Aunque el VD suele recuperarse tras uninfarto agudo de miocardio, se ha demostrado queel tratamiento de reperfusión mejora la FEVD y reduce la incidencia del bloqueo cardiacocompleto53,54. Se recomienda también el mantenimiento de la sincronía auriculoventricular, la corrección de la bradicardia y el mantenimiento de laestabilidad hemodinámica con la carga de volumenapropiada o con apoyo inotrópico52.
En los pacientes con una embolia pulmonar agudaque causa deterioro hemodinámico (presión arterialsistólica < 90 mmHg o disminución de la presión arterial sistólica ≥ 40 mmHg respecto al valor basal), la evidencia existente respalda el empleo de fármacostrombolíticos (alteplasa)55,56. Aunque muchos clínicos recomiendan el tratamiento trombolítico enpacientes con signos de dilatación y disfunción delVD sin hipotensión sistémica, esta indicación no hasido ampliamente aceptada y continúa siendo objetode controversia55,56. Esta polémica deriva del hechode que los ensayos clínicos no estratificaron a los pacientes en función del tamaño y la función del VD,aun cuando la disfunción del VD aislada es un clarofactor pronóstico del resultado. En los pacientes conenfermedad tromboembólica crónica, la endarterectomía pulmonar puede reducir las presiones pulmonares hasta valores casi normales y revertir laICD57,58. Dado que la endarterectomía pulmonarpuede salvar la vida del paciente, la angiografía pulmonar, generalmente con el empleo de tomografíacomputarizada, es parte integrante de la exploraciónclínica.
El tratamiento de la HAP ha evolucionado enormemente en los últimos veinte años. El 2009 Expert Consensus Document on Pulmonary Hypertensionde ACCF/AHA ha resumido recientemente sus recomendaciones sobre la hipertensión pulmonar13. En la figura 4 se resume el tratamiento actual de laHAP. La mayoría de los tratamientos para la HAPhan sido autorizados sobre la base de la mejora dela PM6M. Dado el bajo número de pacientes conHAP, resultará difícil dotar a los estudios de la potencia estadística necesaria para valorar resultadosde mortalidad. Además, recientemente se ha prestado mayor atención a los efectos del tratamientoen los vasos pulmonares y el corazón (unidad cardiopulmonar). Por ejemplo, aunque tanto los bloqueadores de los receptores de endotelina (bosentán) como el sildenafilo mejoran la PM6M, losestudios recientes indican que el sildenafilo puedetener también efectos inotrópicos positivos en elVD59. Queda por demostrar que estas diferencias setraducen en efectos beneficiosos a largo plazo. Serecomienda también la anticoagulación en pacientescon HAP en función de lo indicado por varios estudios observacionales o subanálisis de ensayos aleatorizados (tabla 4)60-63. El empleo de digoxina puedeaportar también una mejoría clínica, pero la evidencia que respalda su uso se basa en una mejoradel perfil hemodinámico agudo y no en efectos alargo plazo (tabla 5)61,63-66. Un interesante avancereciente es la demostración de que el tratamientocon prostanoides proporcionaría una reversión dela enfermedad vascular pulmonar suficiente para permitir el cierre de una comunicación interauricular13.
En los pacientes con tetralogía de Fallot, tras lareparación inicial, se recomienda la sustitución dela válvula pulmonar en los casos de insuficienciapulmonar sintomática (I, B) o en los pacientes asintomáticos con un crecimiento del VD de moderadoa grave (IIa, C), disfunción del VD de moderada agrave (IIa, C) o insuficiencia tricuspídea de moderada a grave (IIa, C). Otras indicaciones son lasarritmias auriculares o ventriculares de nuevo iniciomantenidas o la estenosis residual significativa (gradiente máximo de infundíbulo de salida del VD> 50 mmHg en la ecocardiografía o valores sistémicos del 70% [IIa, C]) o la comunicación interventricular residual, con un cortocircuito izquierda-derecha superior a 1,5:1 (IIa, B)3. Debe determinarsela anatomía arterial coronaria y específicamente laposibilidad de una arteria coronaria descendenteanterior anómala que transcurra junto al infundíbulo de salida del VD, antes de cualquier intervención operatoria (I, C)3.
En los pacientes con transposición de grandesvasos congénita corregida (l-TGV) o con dextrotransposición de grandes vasos (d-TGV), el VDactúa como ventrículo sistémico. En ambos casos, amenudo se plantea la cirugía o la intervención enpresencia de una regurgitación auriculoventricular(morfológicamente tricuspídea) significativa, fugassignificativas (d-TGV), defectos significativos o no reparados o estenosis de conducto (consúltense lasdirectrices recientes de Warnes et al para una información más completa)3. Los efectos beneficiosos delos IECA o los bloqueadores beta en los pacientescon d-TGV o l-TGV no están bien establecidos (tablas 6 y 7). Los estudios que han abordado estacuestión son pequeños y de potencia estadística insuficiente para valorar la mortalidad o la evoluciónclínica. Si se administran bloqueadores beta, es preciso tener precaución debido al riesgo de desencadenar un bloqueo auriculoventricular (AV) avanzado (especialmente en pacientes con una disfunciónpreexistente del nódulo sinusal o el nódulo AV).
En los pacientes con anomalía de Ebstein, se debeconsiderar la cirugía en presencia de síntomas condeterioro progresivo de la capacidad de ejercicio (I, B), cianosis (saturación de oxígeno inferior al 90%)(I, B), embolia paradójica (I,B) o dilatación del VDo disfunción ventricular progresivas (I, B). La operación primaria consiste generalmente en el cierrede toda comunicación interauricular existente; intervenciones antiarrítmicas como la sección quirúrgica de las vías de conducción accesorias, crioablación de una taquicardia de reentrada del nóduloAV u operación de Maze, y cirugía de la válvula tricúspide. Dicha válvula se repara cuando es posiblehacerlo, y se sustituye por una bioprótesis mecánicao de heteroinjerto cuando la reparación no es factibleo su resultado no ha sido satisfactorio. A menudo serealiza una auriculoplastia de reducción derecha3.
En los pacientes con estenosis valvular pulmonar,se recomienda la valvulotomía percutánea en lospacientes asintomáticos con un gradiente máximoinstantáneo determinado mediante Doppler> 60 mmHg o un gradiente Doppler medio> 40 mmHg, así como en los pacientes sintomáticoscon un gradiente Doppler instantáneo máximo> 50 mmHg o un gradiente Doppler medio> 30 mmHg. El ventrículo derecho suele sufrir unremodelado tardío tras la intervención en ausenciade un crecimiento del VD grave.
Estudios recientes indican también que los pacientes con válvulas tricúspides flotantes puedenobtener un efecto beneficioso con una reparaciónmás temprana. Messika-Zeitoun et al han demostrado que la válvula tricúspide flotante se asocia auna reducción de la supervivencia y a una incidencia elevada de insuficiencia cardiaca, fibrilaciónauricular y necesidad de sustitución valvular67. Enla actualidad, los centros con una mortalidad quirúrgica baja consideran una intervención tempranapara los pacientes asintomáticos con válvula tricúspide flotante.
EVIDENCIA EN LA QUE SE BASA EL USO DE IECA, BLOQUEADORES BETA, DIGOXINAE HIDRALAZINA EN LA ICD
Con el éxito del tratamiento médico de pacientes con ICI, varios investigadores han estudiado si los tratamientos para los que se ha demostrado un efecto beneficioso en la ICI puedenaplicarse también a la ICD68-80. Dado que la mayoría de estos estudios han tenido una potenciaestadística insuficiente para los resultados demortalidad y puesto que con frecuencia no latienen tampoco para la capacidad de ejercicio, resulta difícil establecer conclusiones definitivas eneste momento.
Un estudio pequeño respalda el empleo de tratamiento con digoxina en los pacientes con hipertensión pulmonar idiopática64. En el estudio deRich et al, el tratamiento con digoxina intravenosa produjo un aumento modesto del gasto cardiaco, así como una reducción significativa de lanoradrenalina circulante64. En este momento nohay evidencia que respalde claramente el empleode digoxina en los pacientes con enfermedad pulmonar obstructiva crónica e ICD asociada65,66,81.
Tras el entusiasmo inicial que hubo por el uso debloqueadores beta en los pacientes con VDsistémico73,74, un ensayo controlado y aleatorizado más amplio en pacientes pediátricos con insuficiencia cardiaca no mostró una tendencia favorable71. Actualmente se está realizando unensayo prospectivo y multicéntrico sobre el empleo de estos fármacos en pacientes con HAP. Enlos pacientes con tetralogía de Fallot (TdF), nose demostró beneficio alguno con el empleo delbloqueador beta bisoprolol en la capacidad deejercicio, aunque sólo se estudió en pacientes conuna clase funcional I o II de la NYHA82. Por último, en los pacientes con hipertensión pulmonarasociada a hepatopatía (hipertensión portopulmonar), se observó un efecto nocivo en la hemodinámica en un estudio pequeño de 10 pacientes70. El empleo de IECA o ARA-II no se asoció aningún efecto beneficioso en la capacidad de ejercicio ni en la hemodinámica en los pacientes conVD sistémico75-80. Aunque la combinación de hidralazina y nitratos mostró un efecto beneficiosoen algunos pacientes con ICI, el empleo de hidralazina en la HAP se asoció a efectos negativos oun efecto beneficioso inferior al del tratamientocon prostaciclina (tabla 8)83-89.
TRATAMIENTO CON ÓXIDO NÍTRICO E ICD
Inicialmente hubo un gran entusiasmo respecto aluso de óxido nítrico inhalado (iNO) en pacientes conICD o hipertensión pulmonar. Esto se basó en elhecho de que el iNO podía proporcionar una vasodilatación pulmonar selectiva sin causar hipotensión sistémica ni agravamiento de los desacoplamientos deventilación-perfusión. Sin embargo, este entusiasmose redujo como consecuencia de las dificultades prácticas asociadas a la administración, el desarrollo detratamientos alternativos y el hecho de que los estudios no mostraran un beneficio uniforme con el iNO (tabla 9). Sin embargo, un reciente e interesante estudio ha indicado que el iNO podría proporcionaruna mejoría hemodinámica aguda al administrarlo apacientes con infarto de miocardio ventricular derecho complicado con shock cardiogénico90. En la actualidad, el iNO se utiliza principalmente para laprueba de vasorreactividad aguda en la HAP y para eltratamiento de pacientes con ICD aguda o hipoxemiagrave tras un trasplante de pulmón (tabla 9)49,90-101. Existen estudios pequeños que indican también que eliNO puede aumentar las presiones de llenado izquierdas y desencadenar un edema pulmonar en pacientes con una ICI concomitante92.
El papel del uso profiláctico de iNO en pacientescon hipertensión pulmonar a los que se practica unaintervención de cirugía cardiaca continúa siendo controvertido. En estudios actualmente en curso se estáinvestigando el papel de los vasodilatadores inhalados,como milrinona o sildenafilo, en la prevención de laICD postoperatoria tras la cirugía cardiaca102,103.
INHIBIDORES DE LA FOSFODIESTERASA 5EN PACIENTES CON ICD O HIPERTENSIÓNPULMONAR
En los últimos años se ha prestado mucha atención al uso de inhibidores de la fosfodiesterasa 5 (PDE5) en el tratamiento de la HAP47-51. Los inhibidores de PDE5 tienen efectos favorables en el remodelado vascular pulmonar, con unos efectos mínimos en los vasos sistémicos (aparte de lacirculación del pene). Se ha demostrado que el sildenafilo mejora el remodelado y la contractilidaddel VD. Aunque la expresión de PDE5 es mínimaen el VD normal (en el que sólo se expresa en lascélulas de músculo liso de las arterias coronarias),su expresión está notablemente aumentada en elVD hipertrofiado (así como en el VD neonatal)59,104. Actualmente se están realizando estudios multicéntricos para valorar los efectos de sildenafilo en pacientes con insuficiencia cardiaca diastólica.
TRATAMIENTO INOTRÓPICO
El tratamiento inotrópico está indicado en los pacientes con ICD aguda y signos de bajo gasto cardiaco. De los fármacos inotrópicos o vasopresores,la dobutamina es el más ampliamente estudiado enla ICD105,106. En el IMVD, la dobutamina aumentóel índice cardiaco y el volumen de eyección, altiempo que mantenía la precarga105. En la HAP, ladobutamina a dosis de 2-5 μg/kg/min aumenta elgasto cardiaco al tiempo que reduce la resistenciavascular pulmonar106. También se ha demostrado106 que, en la hipertensión pulmonar, la combinaciónde dobutamina e iNO aumenta el índice cardiaco,reduce la resistencia vascular pulmonar y aumentasignificativamente el cociente PaO2/FiO2. El uso dedopamina se reserva a menudo para los pacienteshipotensos, mientras que la milrinona se prefiere enpresencia de taquiarritmias. Aunque con frecuenciase emplea una infusión de noradrenalina en launidad de cuidados intensivos, sus efectos específicos en la hipertensión pulmonar no han sido bienestudiados.
El levosimendán es un sensibilizador al calcio conpropiedades inotrópicas. Estudios recientes indicanque este fármaco podría mejorar la función ventricular derecha o la hemodinámica pulmonar en pacientes con una insuficiencia biventricular oDVDA107-109. En futuros estudios se determinará supapel en el tratamiento de los pacientes con ICDaguda.
MANTENIMIENTO DEL RITMO SINUSAL.TERAPIA DE RESINCRONIZACIÓN
El mantenimiento del ritmo sinusal y el controlde la frecuencia cardiaca son importantes en laICD. El bloqueo AV avanzado o la fibrilación auricular pueden tener efectos hemodinámicos profundos en los pacientes con ICD aguda o disfuncióndel VD grave. En los pacientes con ICI, la terapiade resincronización cardiaca (TRC) ha mejorado lasupervivencia y la capacidad de ejercicio y está indicada actualmente en pacientes con un QRS> 120 ms y signos de disfunción sistólica del VI (FEVI < 35%)1. Estudios recientes indican tambiénque la resincronización puede ser beneficiosa en pacientes con ICD (tabla 10)38-41. En un estudio multicéntrico internacional, Dubin et al demostraron quela TRC en pacientes con disfunción del VD se asociaba a una mejora de la fracción de eyección delVD (FEVD) en pacientes con VD sistémico o pulmonar (tabla 10)38. Dubin et al habían demostradoanteriormente que el marcapasos AV en pacientescon BRDH y disfunción del VD potencia el rendimiento del VD sistémico40. Actualmente se estánplanificando estudios multicéntricos de resincronización en pacientes con HAP48.
PREVENCIÓN DE LA MUERTE SÚBITAY TRATAMIENTO CON DESFIBRILADOR
Los mecanismos de la muerte súbita en pacientescon ICD pueden variar en función de su etiología.La taquicardia/fibrilación ventricular, la emboliapulmonar, la hemorragia pulmonar o las complicaciones mecánicas o eléctricas del IMVD puedencontribuir a producir la muerte súbita. Un tratamiento óptimo como la revascularización, el tratamiento de la hipertensión pulmonar y la correcciónde las cardiopatías congénitas pueden reducir la incidencia de muerte súbita.
La predicción de la muerte súbita en la insuficiencia del VD resulta difícil, y los criterios propuestos se han desarrollado principalmente en pacientes con DAVD y TdF42,43. La incidencia demuerte súbita en la población adulta con TdFpuede estimarse a partir de los datos de varias series amplias en valores del orden del 2,5% por décadade seguimiento3. Los factores de riesgo de muertesúbita en la TdF son la duración prolongada delQRS (> 180 ms) o las arritmias ventriculares inducibles con el empleo de estimulación ventricularprogramada durante el estudio electrofisiológico3. Dada la falta de estudios sobre la evolución clínicaa largo plazo, la prevención primaria de la muertesúbita con el empleo de desfibriladores implantables en la TdF continúa siendo específica de cadacentro3. En los pacientes con DAVD se plantea laprevención primaria de la muerte (IIa, C) en presencia de una afección amplia, antecedentes familiares de muerte súbita cardiaca o síncope no diagnosticado cuando no se ha descartado la taquicardiaventricular o la fibrilación ventricular como causadel síncope110. En los pacientes con HAP, el tratamiento antiarrítmico profiláctico está contraindicado y el papel del tratamiento con desfibrilador enla prevención primaria de la muerte súbita no se hadefinido110.
TRASPLANTE, SEPTOSTOMÍA Y APOYOMECÁNICO
En los pacientes con una ICD refractaria avanzada, cabe considerar el trasplante tras haber descartado todas las causas reversibles y tras haber sopesado detenidamente las contraindicaciones. Enlos pacientes apropiados con enfermedad vascularpulmonar grave, se plantea un posible trasplante decorazón y pulmón o doble trasplante pulmonar111. Dada la escasez de órganos, el trasplante de corazón y pulmón se suele considerar sólo para lospacientes con defectos cardiacos congénitos y enaquellos cuyo médico considera improbable la recuperación de la función del corazón derecho. Sin embargo, hasta el momento no se han establecido adecuadamente los factores predictivos de lainsuficiencia del VD persistente tras el doble trasplante pulmonar.
La observación de una mejora de la supervivenciaen los pacientes con hipertensión pulmonar y foramen oval permeable ha conducido a la hipótesisde que la septostomía auricular, que «descomprime» el VD y aumenta el cortocircuito derechaizquierda, podría ser útil en la insuficiencia del VDgrave. La respuesta a la septostomía auricular en lahipertensión pulmonar es variable. En este momento, la septostomía auricular debe considerarsepaliativa112.
En los pacientes con una ICD aguda refractariaal tratamiento médico, se utiliza a veces un apoyomecánico del VD como puente al trasplante o la recuperación. Las indicaciones más frecuentes para eluso de asistencia ventricular derecha (AVD) son lainsuficiencia del VD grave tras el uso de un dispositivo de apoyo del VI, la insuficiencia del VD tras untrasplante cardiaco o la insuficiencia del VD después de una embolia pulmonar masiva113. No se haestudiado la implantación permanente o «terapia dedestino» para la insuficiencia del VD crónica avanzada. En futuros estudios se determinará si el apoyomecánico con el empleo de dispositivos de flujoaxial puede ser útil en pacientes con ICD refractariaen los que está contraindicado el trasplante.
ACIERTOS Y ERRORES
El tratamiento de la ICD puede ser a la vezsimple y complejo. Para optimizar la asistencia delos pacientes, es preciso evitar varios errores. Deellos, los más frecuentes son: a) solicitar una pruebade esfuerzo máximo en pacientes con enfermedadvascular pulmonar grave; b) no descartar una enfermedad tromboembólica crónica como causa dela hipertensión pulmonar; c) retrasar el envío a uncentro especializado para un tratamiento quirúrgico, médico o intervencionista adecuado; d) administrar una carga de volumen excesiva a un pacientecon ICD aguda, o e) cerrar una comunicación interauricular en un paciente con una enfermedad vascular pulmonar grave. Es preciso recomendar también precaución al utilizar iNO o sildenafilo enpacientes con presiones de llenado ventricular izquierdo elevadas, puesto que el aumento del gastocardiaco puede desencadenar un edema pulmonar.
NUEVOS TRATAMIENTOS PARA LA ICD
En los próximos años, es posible que se introduzcan varios tratamientos específicos para la ICD. Entre ellos, los tratamientos que mejoran la utilización de la energía del corazón (moduladores metabólicos) probablemente sean los más prometedoresen este momento. Estudios experimentales recientesindican que la modulación metabólica revierte el remodelado mal adaptado del VD en las ratas conHAP inducida por monocrotalina16,114-117. Otros posibles nuevos tratamientos son los activadores de lamiosina, los inhibidores de Na/K-ATPasa, los antagonistas de la vasopresina o la adenosina y los micromoduladores del ARN118. Se ha descrito un casointeresante que indica que la anuloplastia tricuspídea podría desempeñar un papel en el tratamientode los pacientes con HAP grave119.
CONCLUSIONES
La ICD es un síndrome clínico complejo que semanifiesta por edema de las extremidades inferiores, ascitis, reducción de la tolerancia al ejercicioo arritmias. Las causas frecuentes son el infarto demiocardio ventricular derecho, la embolia pulmonar, las cardiopatías congénitas y la hipertensiónpulmonar de diversas causas. En la actualidad, losavances terapéuticos se han realizado principalmente en el tratamiento de la HAP y la reparaciónquirúrgica de lesiones congénitas complejas. En estudios en curso se investigará el papel de los bloqueadores beta o de la TRC en pacientes con HAP.Los nuevos tratamientos pueden consistir en moduladores metabólicos o activadores de la miosina.
AGRADECIMIENTOS
Queremos agradecer el apoyo de formación proporcionado por el Vera Moulton Wall Center for PulmonaryVascular Disease de Stanford, así como el apoyo de la División de Cardiología de Stanford University.
Full English text available from: www.revespcardiol.org
ABREVIATURAS
BRDH: bloqueo de rama derecha del haz.
BRE: bloqueadores de los receptores deendotelina.
DAVD: displasia arritmógena del ventrículoderecho.
EAC: ensayo aleatorizado y controlado conplacebo.
FEVD: fracción de eyección del VD.
FEVI: fracción de eyección del ventrículoizquierdo.
GC: gasto cardiaco.
GPTT: gradiente de presión transtricupídeo.
HAP: hipertensión arterial pulmonar.
HPTEC: hipertensión pulmonar tromboembólicacrónica.
ICD: insuficiencia cardiaca derecha.
ICI: insuficiencia cardiaca izquierda.
IMVD: infarto de miocardio ventricular derecho.
iNO: óxido nítrico inhalado.
IRVP: índice de resistencia vascular pulmonar.
NYHA: clase funcional de la New York Heart Association.
PAD: presión auricular derecha.
PAPm: presión arterial pulmonar media.
PCP: presión capilar pulmonar enclavada.
PDE5: fosfodiesterasa 5.
PM6M: prueba de distancia recorrida en 6minutos.
ptdVD: presión telediastólica ventricular derecha.
RVP: reparación o sustitución de válvulapulmonar.
TdF: tetralogía de Fallot.
TGV: transposición de grandes vasos.
VD: ventrículo derecho.
VI: ventrículo izquierdo.
Correspondencia: Dr. F. Haddad.
Division of Cardiovascular Medicine. Stanford University School ofMedicine.
Palo Alto. 94305 California. Estados Unidos.
Correo electrónico: fhaddad@stanford.edu