Una proporción relevante de pacientes con infarto de miocardio con elevación del segmento ST (IAMCEST) tiene una presentación tardía (> 12 h tras el inicio de los síntomas). El objetivo de este estudio fue evaluar las tendencias temporales en estos pacientes.
MétodosSe incluyó a todos los pacientes con IAMCEST del registro AMIS Plus entre enero de 1997 y diciembre de 2017 (27.231 pacientes) y se clasificaron como de presentación temprana o tardía según el retraso en la demanda de atención médica (≤ o> 12 h, respectivamente).
ResultadosSe observó una disminución en la prevalencia de presentación tardía del 22 al 12,3% (p <0,001). En los pacientes con IAMCEST y presentación tardía hubo un marcado aumento en la prescripción de inhibidores del P2Y12 (del 6 al 90,7%; p <0,001) y en la tasa de intervención coronaria percutánea (ICP), particularmente en los pacientes con presentación entre 12 y 48 h (del 11,9 al 87,9%; p <0,001). La mortalidad hospitalaria se redujo del 12,4 al 4,5% (p <0,001). En el análisis multivariado, en los pacientes con presentación entre 12 y 48 h, la ICP tuvo un fuerte efecto protector independiente sobre la mortalidad hospitalaria (OR = 0,29; IC95%, 0,15-0,55).
ConclusionesDurante el periodo de 20 años del estudio, los pacientes con IAMCEST y presentación tardía mostraron una reducción en su prevalencia, una gradual aceptación del tratamiento farmacológico basado en la evidencia y un marcado incremento en la proporción de ICP. En pacientes con IAMCEST y presentación tardía, la mortalidad hospitalaria se redujo a un tercio (hasta el 4,5%); en los pacientes con presentación entre 12 y 48 h, esta reducción parece estar asociada principalmente con un aumento de la tasa de ICP.
Palabras clave
Un porcentaje sustancial de los pacientes con infarto agudo de miocardio con elevación del segmento ST (IAMCEST) tienen una presentación tardía tras el inicio de los síntomas (retraso en la presentación debido al paciente> 12 h)1. Este subgrupo de pacientes con IAMCEST es una población difícil de detectar y plantea un verdadero reto. De hecho, la presentación tardía se asocia con un resultado clínico adverso2,3, lo que ha hecho que los sistemas de salud pública hayan invertido una cantidad considerable de recursos en la reducción del retraso debido al propio paciente4,5. En estudios previos, se ha puesto de manifiesto una disminución progresiva en función del tiempo en el beneficio clínico obtenido con el tratamiento de reperfusión6. Los pacientes con una presentación tardía (latecomers) dejan de ser aptos para la fibrinolisis7. La intervención coronaria percutánea (ICP) para conseguir una reperfusión de la arteria relacionada con el infarto parece que sigue produciendo una mejora del pronóstico cuando se aplica en las 12 a 48 h posteriores al inicio de los síntomas8-11; sin embargo, el beneficio proporcionado por la ICP tardía es todavía objeto de controversia en los pacientes que acuden en un plazo de entre 24 y 48 h, de quienes son muy escasos los datos disponibles12. El objetivo de este estudio es evaluar las tendencias temporales observadas en un contexto amplio de pacientes con IAMCEST y presentación tardía en la práctica clínica real.
MÉTODOSEl registro AMIS Plus es un estudio de cohorte de ámbito nacional, actualmente en marcha, en pacientes ingresados con un diagnóstico de síndrome coronario agudo en hospitales de Suiza. Las características detalladas del registro se han presentado en otras publicaciones13,14. Desde 1997, 83 de un total de 106 centros que tratan síndromes coronarios agudos en Suiza han proporcionado voluntariamente, de modo temporal o continuo, datos anonimizados de pacientes hospitalizados por síndromes coronarios agudos mediante cuestionarios estandarizados impresos o a través de Internet. De estos 83 centros, 24 (el 29% del total del registro) son centros de nivel terciario que disponen de ICP primaria las 24 h (la ICP está disponible a cualquier hora del día todos los días del año) y suponen un 86% del total de hospitales que disponen de ICP primaria las 24 h en Suiza; en total, los centros de ICP primaria las 24 h constituyen el 26% del total de hospitales que tratan síndromes coronarios agudos en Suiza. Se puede consultar la lista de todos los hospitales participantes en la página web del registro AMIS Plus15. El AMIS Plus Data Center verifica la completitud, la plausibilidad y la coherencia de los datos. Desde 2010, se realiza regularmente una supervisión externa en algunos hospitales seleccionados aleatoriamente en casos elegidos al azar. Este estudio es un análisis post hoc retrospectivo de los datos incluidos en el registro AMIS Plus. Este registro ha sido aprobado por el Comité de Ética de Estudios Clínicos suprarregional, el Consejo Suizo de Seguridad de Datos y las Comisiones de Ética Cantonales, y se atiene a lo establecido en la Declaración de Helsinki.
Selección de los pacientesSe examinó para su posible inclusión a todos los pacientes con un diagnóstico definitivo de IAMCEST incluidos en el registro AMIS Plus entre enero de 1997 y diciembre de 2017. Para este estudio, el IAMCEST se definió según los síntomas característicos de la isquemia miocárdica aguda, la elevación persistente del segmento ST en el electrocardiograma inicial y la elevación de los biomarcadores cardiacos. La elevación del segmento ST se definió como: al menos 2 derivaciones contiguas con una elevación del segmento ST de 2,5mm en los varones menores de 40 años, 2mm en los de 40 o más, y 1,5mm en las mujeres en las derivaciones V2-V3 o 1mm en las demás derivaciones. Respecto a los biomarcadores, el diagnóstico del IAMCEST exigía un aumento de la concentración sérica de creatincinasa-MB a como mínimo el doble del límite superior de la normalidad o un aumento de la concentración sérica de troponina (I o T) hasta una cifra por encima del límite superior de la normalidad; para cada biomarcador se utilizaron los valores umbral específicos de cada hospital para el diagnóstico del infarto de miocardio. En cada paciente, el diagnóstico se atuvo a lo establecido en las guías en vigor más utilizadas en el momento de la inclusión.
Se determinó el retraso debido al paciente (el tiempo transcurrido entre el inicio de los síntomas y el primer contacto médico que condujo a la hospitalización) y se clasificó a los pacientes con IAMCEST en los grupos de presentación temprana (pacientes con un tiempo síntomas-puerta ≤ 12 h, o early commers) o presentación tardía (pacientes con un tiempo síntomas-puerta> 12 h). Cabe destacar que se incluyó sistemáticamente en el cuestionario del AMIS Plus la «hora del inicio de los síntomas» y la «hora del primer contacto médico conducente a la hospitalización»: el retraso debido al paciente se determinó a posteriori a partir de esos datos. Los análisis posteriores se centraron básicamente en los pacientes con IAMCEST y presentación tardía. En dicho subgrupo, se evaluaron las manifestaciones clínicas iniciales, incluidos los factores de riesgo cardiovascular clásicos, los antecedentes coronarios y el estado clínico al ingreso (clase de Killip, presión arterial y frecuencia cardiaca al ingreso y reanimación previa a la hospitalización). Para tener en cuenta las comorbilidades, se calculó el índice de comorbilidad de Charlson16. Se obtuvieron los datos relativos al tratamiento farmacológico inmediato (definido como el tratamiento administrado en las primeras 24 h de hospitalización), el tratamiento de revascularización durante la hospitalización índice (incluido el tiempo puerta-balón en los pacientes con una presentación entre 12 y 48 h después del inicio de los síntomas que fueron tratados con una ICP, en los que se definió como el intervalo de tiempo transcurrido entre el primer contacto médico conducente a la hospitalización y el paso de la guía por la lesión culpable) y el tratamiento farmacológico al alta para traslado a domicilio.
Todos los tratamientos se prescribieron según la práctica clínica actual y las recomendaciones de las guías en el momento de la presentación clínica índice, y la elección del tratamiento se dejó al criterio del médico responsable del tratamiento. Respecto a los datos relativos a las intervenciones, solo de la localización del infarto y el número de vasos afectados se dispuso de información del suficiente número de pacientes, que son los incluidos en el presente análisis. En lo relativo a los resultados clínicos, se obtuvieron datos sobre mortalidad, shock cardiogénico, reinfarto, eventos hemorrágicos significativos y eventos cerebrovasculares durante la hospitalización índice. La metodología utilizada para evaluar los resultados fue uniforme durante el estudio. En consonancia con lo establecido en la definición de Killip, el shock cardiogénico se definió como una hipotensión con síntomas o signos de hipoperfusión. El reinfarto se definió como la presencia de signos o síntomas clínicos de isquemia con alteraciones del ECG indicativas de una isquemia de nueva aparición y un aumento de los biomarcadores cardiacos de nueva aparición después del infarto inicial. Las complicaciones hemorrágicas se registraron si el médico responsable del paciente consideraba que tenían trascendencia clínica. El ictus se definió como cualquier evento debido a una alteración isquémica, trombótica o hemorrágica confirmada por un neurólogo o por una exploración de imagen.
ObjetivosEl objetivo es el análisis de la tendencia temporal de la mortalidad hospitalaria en los pacientes con IAMCEST y presentación tardía. En dichos pacientes se evaluaron también las tendencias temporales en la prevalencia de los tratamientos utilizados en el hospital y al alta, así como otros resultados importantes durante la hospitalización. Otro objetivo fue identificar factores predictores de la mortalidad hospitalaria independientes en los pacientes con IAMCEST y presentación tardía que acudían entre 12 y 48 h después del inicio de los síntomas (a los que se designa aquí como pacientes con presentación tardía a las 12-48 h).
Análisis estadísticosLas variables cualitativas se presentan en forma de porcentajes. Las variables continuas con una distribución normal se presentan en forma de media±1 desviación estándar, mientras que las variables continuas de distribución no normal se expresan mediante la mediana [intervalo intercuartílico]. Las tendencias a lo largo del tiempo se evaluaron con la prueba de relación lineal-lineal. Para evaluar los factores independientes predictores de mortalidad hospitalaria, se realizó un análisis multivariante con un modelo de regresión logística. Todas las variables incluidas en el modelo de regresión logística final se seleccionaron en función de su trascendencia clínica conocida o según los resultados de los modelos de regresión logística preliminares ajustados según la edad. En general, las variables que se introducían en el modelo final se eligieron cuidadosamente, en función del número de eventos de mortalidad, para garantizar que el modelo estadístico contuviera un pequeño número de parámetros. Con objeto de tener en cuenta el posible efecto de confusión de los cambios aparecidos a lo largo del tiempo (incluidas las diferencias en los tratamientos farmacológicos), se introdujo en el análisis multivariante final la variable «periodo de ingreso» (en intervalos de 3 años). Se evaluó el ajuste del modelo con la prueba de Hosmer-Lemeshow. Los valores de odds ratio (OR) se presentan con intervalos de confianza del 95% (IC95%). Se consideró significativo un valor de p <0,01. Para los análisis estadísticos se utilizó el programa IBM SPSS Statistics (versión 23, IBM Corp., Armonk, Nueva York, Estados Unidos).
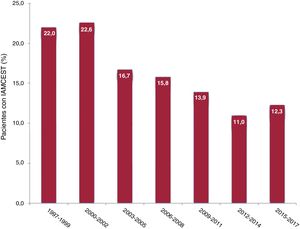
RESULTADOSTendencias en la prevalencia de la presentación tardíaEn total se identificó a 27.653 pacientes con IAMCEST. Se excluyó a 422 pacientes por falta de datos sobre el retraso debido al paciente, con lo que se dispuso de 27.231 pacientes para el análisis final, de los que 22.928 habían tenido una presentación temprana (84%) y 4.303, una presentación tardía (16%). Durante el periodo de estudio, la prevalencia de la presentación tardía se redujo significativamente, del 22 al 12,3% (p <0,001) (figura 1).
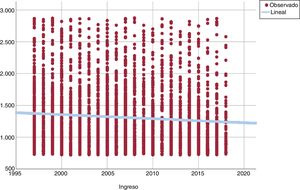
El retraso debido al paciente no disminuyó de manera significativa a lo largo del tiempo en el conjunto del grupo de pacientes con presentación tardía (datos no presentados; diferencia no significativa). Sin embargo, al analizar solo a los pacientes con presentación tardía a las 12-48 h (3.704 pacientes, el 85% del grupo total de presentación tardía), el retraso debido al paciente se redujo significativamente, de 1.260 [962-1.635] a 1.103 [880-1.897] min (p <0,001) (figura 2). De modo análogo, el retraso debido al paciente disminuyó de manera significativa en el conjunto de pacientes con IAMCEST, de 210 [114-510] a 158 [90-352] min (p <0,001).
Tendencias en las manifestaciones clínicas iniciales en el conjunto de pacientes con presentación tardíaDurante el periodo de 20 años del estudio, hubo una disminución significativa de la prevalencia del sexo femenino, que pasó del 30,5 al 24,2% (p=0,005). La proporción de pacientes con hipertensión y la de pacientes con dislipemia aumentaron significativamente. En cambio, se observó un descenso significativo en la proporción de pacientes con diabetes y en la de pacientes con antecedentes de enfermedad coronaria o infarto agudo de miocardio (IAM). Hubo también una reducción significativa en la proporción de pacientes con reanimación antes del ingreso o que presentaron inicialmente una clase de Killip avanzada (> 2). Las tendencias en las manifestaciones clínicas iniciales se resumen en la tabla 1.
Tendencias en las manifestaciones clínicas iniciales en los pacientes con IAMCEST y presentación tardía entre los años 1997 y 2017
| 1997-1999(n=718) | 2000-2002(n=690) | 2003-2005(n=711) | 2006-2008(n=657) | 2009-2011(n=464) | 2012-2014(n=533) | 2015-2017(n=530) | p | |
|---|---|---|---|---|---|---|---|---|
| Edad (años) | 66,8±13,0 | 66,1±13,3 | 65,8±13,0 | 65,5±13,5 | 65,7±13,3 | 65,9±13,0 | 66,6±12,0 | 0,495 |
| Mujeres | 219/718 (30,5) | 206/690 (29,9) | 208/711 (29,3) | 184/657 (28,0) | 119/464 (25,6) | 146/533 (27,4) | 128/530 (24,2) | 0,005 |
| Reanimación antes del ingreso | 31/711 (4,4) | 22/654 (3,4) | 11/702 (1,6) | 11/657 (1,7) | 8/464 (1,7) | 11/530 (2,1) | 11/530 (2,1) | 0,003 |
| Clase de Killip 3/4 | 60/682 (8,8) | 62/687 (9,0) | 38/710 (5,4) | 30/654 (4,6) | 38/459 (8,3) | 27/533 (5,19) | 27/528 (5,1) | 0,002 |
| Hipertensión | 373/702 (53,1) | 363/659 (55,1) | 380/666 (57,1) | 377/630 (59,8) | 268/442 (60,6) | 297/514 (57,8) | 308/498 (61,8) | 0,001 |
| Diabetes | 176/703 (25,0) | 158/674 (23,4) | 153/687 (22,3) | 121/636 (19,0) | 101/449 (22,5) | 107/502 (21,3) | 93/503 (18,5) | 0,006 |
| Dislipemia | 359/662 (54,2) | 348/623 (55,9) | 387/635 (60,9) | 281/568 (49,5) | 185/391 (47,3) | 286/476 (60,1) | 335/476 (70,4) | <0,001 |
| Tabaquismo activo | 258/688 (37,5) | 272/637 (42,7) | 269/672 (40,0) | 224/607 (36,9) | 186/425 (43,8) | 188/472 (39,8) | 212/463 (45,8) | 0,051 |
| Obesidad (IMC> 30) | 78/432 (18,1) | 123/625 (19,7) | 117/605 (19,3) | 118/566 (20,8) | 94/413 (22,8) | 114/501 (22,8) | 107/513 (20,9) | 0,071 |
| EC | 132/376 (35,1) | 232/687 (33,8) | 204/707 (28,9) | 194/657 (29,5) | 98/451 (21,7) | 80/495 (16,2) | 87/498 (17,5) | <0,001 |
| IAM previo | 38/282 (13,5) | 95/699 (13,6) | 71/648 (11,0) | 43/457 (9,4) | 36/528 (6,8) | 53/511 (10,4) | 0,001 | |
| ICP previa | 32/344 (9,3) | 52/657 (7,9) | 37/451 (8,2) | 42/524 (8,0) | 56/514 (10,9) | 0,303 | ||
| CCI> 1 | 70/282 (24,8) | 142/699 (20,3) | 139/648 (21,5) | 88/457 (19,3) | 84/475 (17,7) | 110/494 (22,3) | 0,357 |
CCI: índice de comorbilidad de Charlson; EC: enfermedad coronaria; IAM: infarto agudo de miocardio; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; ICP: intervención coronaria percutánea; IMC: índice de masa corporal.
Los valores expresan n/N (%) o media±desviación estándar.
Con respecto a los tratamientos farmacológicos inmediatos, durante el periodo de estudio hubo un aumento significativo del uso de inhibidores del P2Y12 (del 17,7 al 91,5%; p <0,001), estatinas e inhibidores del sistema renina-angiotensina-aldosterona. En cambio, el uso en el hospital de bloqueadores beta e inhibidores de la glucoproteína IIb/IIIa se redujo significativamente. En los pacientes con presentación tardía en 12-48 h, la tasa de ICP aumentó de manera significativa, del 11,9 al 87,9% (p <0,001). En este subgrupo de pacientes, el tiempo puerta-balón se redujo significativamente, de 110 [31-327] a 58 [27-116] min (p <0,001). En el conjunto del grupo, la remisión del paciente a un tratamiento de cirugía de revascularización coronaria no se modificó de modo significativo a lo largo del tiempo. Los datos relativos a las tendencias temporales en los tratamientos utilizados en el hospital se muestran en la tabla 2.
Tendencias en los tratamientos aplicados en el hospital a los pacientes con IAMCEST y presentación tardía entre los años 1997 y 2017
| 1997-1999(n=718) | 2000-2002(n=690) | 2003-2005(n=711) | 2006-2008(n=657) | 2009-2011(n=464) | 2012-2014(n=533) | 2015-2017(n=530) | p | |
|---|---|---|---|---|---|---|---|---|
| Ácido acetilsalicílico | 692/716 (96,6) | 645/688 (93,8) | 677/711 (95,2) | 635/654 (97,1) | 451/464 (97,2) | 521/531 (98,1) | 510/529 (96,4) | 0,016 |
| Inhibidor del P2Y12 | 124/702 (17,7) | 227/685 (33,1) | 458/707 (64,8) | 538/651 (82,6) | 423/464 (91,2) | 508/533 (95,3) | 485/530 (91,5) | <0,001 |
| Inhibidores de la GPIIb/IIIa | 248/686 (36,2) | 244/708 (34,5) | 207/644 (32,1) | 94/451 (20,8) | 79/528 (15,0) | 74/526 (14,1) | <0,001 | |
| Bloqueador beta | 452/710 (63,7) | 512/688 (74,4) | 532/708 (75,1) | 423/647 (65,4) | 245/457 (53,6) | 275/475 (57,9) | 270/511 (52,8) | <0,001 |
| IECA/ARA-II | 317/708 (44,8) | 288/653 (44,1) | 338/706 (47,9) | 397/652 (60,9) | 276/456 (60,5) | 280/479 (58,5) | 310/513 (60,4) | <0,001 |
| Estatina | 205/356 (57,6) | 527/708 (74,4) | 516/650 (79,4) | 364/457 (79,6) | 393/478 (82,2) | 400/513 (78,0) | <0,001 | |
| ICP | 87/718 (12,1) | 334/690 (48,4) | 542/711 (76,2) | 531/657 (80,8) | 386/464 (83,2) | 477/533 (89,5) | 459/530 (86,6) | <0,001 |
| ICP en pacientes con presentación a las 12-48 h | 72/605 (11,9) | 286/575 (49,7) | 497/637 (78,0) | 461/553 (83,4) | 336/376 (89,4) | 128/474 (90,3) | 398/453 (87,9) | <0,001 |
| Tiempo puerta-balón en pacientes con presentación a las 12-48 h (min) | 110 [31-327] | 78 [20-185] | 72 [24-180] | 60 [22-140] | 58 [27-116] | <0,001 | ||
| CABG | 29/627 (4,6) | 26/643 (4,0) | 11/619 (1,8) | 10/427 (2,3) | 10/505 (2,0) | 21/504 (4,2) | 0,22 |
ARA-II: antagonistas del receptor de la angiotensina II; CABG: cirugía de revascularización coronaria; GPIIb/IIIa: glucoproteína IIb/IIIa; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; ICP: intervención coronaria percutánea; IECA: inhibidores de la enzima de conversión de la angiotensina.
Los valores expresan n/N (%) o mediana [intervalo intercuartílico].
En el momento del alta para traslado a domicilio, hubo un aumento significativo de la prescripción de ácido acetilsalicílico (del 80,9 al 96%), inhibidores del P2Y12 (del 6 al 90,7%), estatinas (del 55,1 al 93,5%) e inhibidores del sistema renina-angiotensina-aldosterona (del 60,8 al 84,2%) (p <0,001 para todas las variables). Las tendencias en los tratamientos al alta se resumen en la tabla 3.
Tendencias temporales en los tratamientos farmacológicos al alta de los pacientes con IAMCEST y presentación tardía entre los años 1997 y 2017
| 1997-1999(n=629) | 2000-2002(n=627) | 2003-2005(n=670) | 2006-2008(n=624) | 2009-2011(n=437) | 2012-2014(n=516) | 2015-2017(n=506) | p | |
|---|---|---|---|---|---|---|---|---|
| Ácido acetilsalicílico | 500/618 (80,9) | 561/623 (90,0) | 619/668 (92,7) | 605/622 (97,3) | 426/436 (97,7) | 500/516 (96,9) | 486/506 (96,0) | <0,001 |
| Inhibidor del P2Y12 | 37/616 (6,0) | 298/622 (47,9) | 507/667 (76,0) | 518/619 (83,7) | 399/436 (91,5) | 482/516 (93,4) | 459/506 (90,7) | <0,001 |
| Bloqueador beta | 411/616 (66,7) | 509/624 (81,6) | 575/665 (86,5) | 510/620 (82,3) | 321/432 (74,3) | 383/515 (74,4) | 354/506 (70,0) | 0,15 |
| IECA/ARA-II | 374/615 (60,8) | 404/622 (65,0) | 495/667 (74,2) | 518/621 (83,4) | 364/434 (83,9) | 416/516 (80,6) | 426/506 (84,2) | <0,001 |
| Estatina | 337/612 (55,1) | 471/621 (75,8) | 590/668 (88,3) | 577/621 (92,9) | 405/434 (93,3) | 481/516 (93,2) | 473/506 (93,5) | <0,001 |
ARA-II: antagonistas del receptor de la angiotensina II; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IECA: inhibidores de la enzima de conversión de la angiotensina.
Los valores expresan n/N (%).
Durante el periodo de 20 años del estudio, la mortalidad hospitalaria se redujo notablemente, del 12,4 al 4,5% (p <0,001). Se redujeron significativamente las prevalencias de shock cardiogénico (del 14,6 al 4,3%) y reinfarto (del 5,4 al 0,2%) aparecidos durante la hospitalización índice (p <0,001 para ambas variables). En cambio, la prevalencia de los eventos cerebrovasculares se mantuvo bastante estable y hubo una clara tendencia a un aumento significativo de la prevalencia de las complicaciones hemorrágicas (del 2,1 al 5,1%; p=0,025). La duración de la hospitalización en los centros de tratamiento agudo disminuyó significativamente de 10 [6-14] a 4 [1-7] días (p <0,001). Las tendencias observadas en los principales resultados hospitalarios se presentan en detalle en la tabla 4.
Tendencias temporales en los resultados hospitalarios de los pacientes con IAMCEST y presentación tardía entre los años 1997 y 2017
| 1997-1999(n=718) | 2000-2002(n=690) | 2003-2005(n=711) | 2006-2008(n=657) | 2009-2011(n=464) | 2012-2014(n=533) | 2015-2017(n=530) | p | |
|---|---|---|---|---|---|---|---|---|
| Estancia hospitalaria (días) | 10 [6-14] | 8 [4-13] | 6 [2-10] | 6 [2-10] | 5 [2-8] | 4 [2-7] | 4 [1-7] | <0,001 |
| Shock cardiogénico | 104/710 (14,6) | 80/680 (11,8) | 44/699 (6,3) | 34/657 (5,2) | 19/464 (4,1) | 11/480 (2,3) | 22/514 (4,3) | <0,001 |
| Reinfarto | 38/706 (5,4) | 22/681 (3,2) | 15/699 (2,1) | 4/657 (0,6) | 10/464 (2,2) | 3/533 (0,6) | 1/530 (0,2) | <0,001 |
| Evento hemorrágico | 7/336 (2,1) | 19/657 (2,9) | 21/464 (4,5) | 17/533 (3,2) | 27/530 (5,1) | 0,025 | ||
| Evento cerebrovascular | 5/708 (0,7) | 11/652 (1,7) | 1/696 (0,1) | 4/657 (0,6) | 2/464 (0,4) | 5/533 (0,9) | 9/530 (1,7) | 0,42 |
| Mortalidad | 89/718 (12,4) | 63/690 (9,1) | 41/711 (5,8) | 33/657 (5,0) | 27/464 (5,8) | 17/533 (4,5) | 24/530 (4,5) | <0,001 |
IAMCEST: infarto agudo de miocardio con elevación del segmento ST.
Los valores expresan n/N (%) o mediana [intervalo intercuartílico].
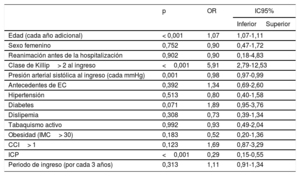
La ubicación del infarto en la cara anterior y la enfermedad multivaso no tuvieron influencia alguna en la mortalidad hospitalaria, según la evaluación realizada mediante modelos ajustados para la edad, por lo que no se incluyeron en el modelo de regresión logística final (respectivamente, OR=0,95; IC95%, 0,65-1,41, y OR=1,59; IC95%, 0,90-2,79; diferencias no significativas en ambas variables). Tampoco la frecuencia cardiaca en el momento de la hospitalización mostró una correlación significativa con la mortalidad hospitalaria en un modelo preliminar ajustado para la edad, que incluía también la presión arterial sistólica y la clase de Killip en el momento de la hospitalización, por lo que se excluyó el parámetro del análisis final (OR=1,00; IC95%, 0,99-1,01; p=0,772). En nuestro modelo de regresión logística final, hubo una correlación directa leve pero significativa entre la edad y la mortalidad hospitalaria (OR=1,07; IC95%, 1,07-1,11; p <0,001). La clase de Killip avanzada (> 2) en el momento de la hospitalización fue el más potente factor independiente predictor de la mortalidad hospitalaria (OR=5,91; IC95%, 2,79-12,53; p <0,001). La ICP tuvo un muy notable efecto independiente protector de la mortalidad hospitalaria (OR=0,29; IC95%, 0,15-0,55; p <0,001). Es de destacar que la ICP no mostró un efecto protector contra la mortalidad en los pacientes con una presentación tardía más de 48 h después del inicio de los síntomas (OR=0,41; IC95%, 0,08-2,04; p=0,123). Los datos obtenidos en el análisis multivariante se resumen en la tabla 5.
Predictores de la mortalidad hospitalaria en los pacientes con presentación tardía a las 12-48h
| p | OR | IC95% | ||
|---|---|---|---|---|
| Inferior | Superior | |||
| Edad (cada año adicional) | < 0,001 | 1,07 | 1,07-1,11 | |
| Sexo femenino | 0,752 | 0,90 | 0,47-1,72 | |
| Reanimación antes de la hospitalización | 0,902 | 0,90 | 0,18-4,83 | |
| Clase de Killip> 2 al ingreso | <0,001 | 5,91 | 2,79-12,53 | |
| Presión arterial sistólica al ingreso (cada mmHg) | 0,001 | 0,98 | 0,97-0,99 | |
| Antecedentes de EC | 0,392 | 1,34 | 0,69-2,60 | |
| Hipertensión | 0,513 | 0,80 | 0,40-1,58 | |
| Diabetes | 0,071 | 1,89 | 0,95-3,76 | |
| Dislipemia | 0,308 | 0,73 | 0,39-1,34 | |
| Tabaquismo activo | 0,992 | 0,93 | 0,49-2,04 | |
| Obesidad (IMC> 30) | 0,183 | 0,52 | 0,20-1,36 | |
| CCI> 1 | 0,123 | 1,69 | 0,87-3,29 | |
| ICP | <0,001 | 0,29 | 0,15-0,55 | |
| Periodo de ingreso (por cada 3 años) | 0,313 | 1,11 | 0,91-1,34 | |
CCI: índice de comorbilidad de Charlson; EC: enfermedad coronaria; IC95%: intervalo de confianza del 95%; ICP: intervención coronaria percutánea; IMC: índice de masa corporal; OR: odds ratio.
Tiene interés señalar que ni el tiempo puerta-balón <60min ni el tiempo puerta-balón <90min tuvieron una influencia significativa en la mortalidad hospitalaria según la evaluación realizada en 2 modelos ajustados según la edad diferentes (respectivamente, OR=0,71; IC95%, 0,40-1,26; p=0,247, y OR=0,72; IC95%, 0,42-1,24; p=0,236); los valores de corte para el análisis se establecieron según las más recientes recomendaciones sobre el IAMCEST de la Sociedad Europea de Cardiología12. Además, al evaluar la influencia de la ICP en la mortalidad hospitalaria en un modelo ajustado por la edad que incluía el tiempo total de isquemia (definida como la suma del retraso debido al paciente y el tiempo puerta-balón), la ICP continuó mostrando un efecto protector aunque hubiera solo una tendencia intensa por lo que respecta a la significación estadística (OR=0,36; IC95%, 0,14-0,93; p=0,035).
DISCUSIÓNEl presente estudio proporciona por primera vez una visión a largo plazo de las principales tendencias temporales en cuanto a la presentación tardía del IAMCEST. Durante el periodo de estudio de 20 años, hubo una reducción progresiva de la prevalencia de la presentación tardía. Además, se observa una aceptación gradual de los tratamientos farmacológicos basados en la evidencia en el conjunto de los pacientes con presentación tardía, así como un claro aumento de la tasa de ICP, en especial en los pacientes con presentación tardía a las 12-48 h. Durante el mismo periodo, la tasa de mortalidad hospitalaria se redujo notablemente en el conjunto de los pacientes con presentación tardía (que pasó del 12,4 al 4,5%). En los pacientes con presentación tardía a las 12-48 h, esta reducción de la mortalidad se asoció principalmente con una aplicación creciente de la ICP.
El efecto beneficioso de la revascularización depende del tiempo6; en consecuencia, los sistemas de salud pública han invertido recursos económicos y humanos en la reducción de los retrasos debidos al sistema y al paciente4,5. Sin embargo, hasta donde nosotros sabemos, no se han publicado estudios en los que se hayan investigado las tendencias en la prevalencia de la presentación tardía en una situación de práctica clínica real. En un reciente estudio de Al’Aref et al.17 se observó una disminución progresiva del tiempo de reperfusión en el IAMCEST entre 2004 y 2012 (una reducción tanto del tiempo síntomas-puerta como del tiempo puerta-balón), pero se excluyó de este análisis a los pacientes con presentación tardía. En nuestro estudio, la prevalencia de la presentación tardía se redujo significativamente, del 22 al 12,3%. Estos datos reflejan probablemente un aumento de la concienciación de la población general, que actualmente solicita asistencia médica antes cuando percibe síntomas que pueden indicar un IAM. Sin embargo, la prevalencia de la presentación tardía continuaba siendo elevada al final del periodo de estudio, lo cual indica que continúan siendo necesarios nuevos esfuerzos por reducir en mayor medida el retraso debido al paciente en el IAMCEST.
La interpretación de las tendencias en las manifestaciones clínicas iniciales es compleja y no siempre inequívoca. Sin embargo, hay algunas cuestiones que conviene analizar. Durante el periodo de 20 años, en el conjunto de pacientes con presentación tardía hubo una disminución progresiva de la prevalencia del sexo femenino, la diabetes y los antecedentes de enfermedad coronaria/IAM; y para todos estos factores se ha demostrado anteriormente una capacidad predictora independiente para la presentación tardía18. Es probable que eso esté relacionado con una mayor concienciación respecto a los síntomas que indican un IAM (especialmente los atípicos) en esos subgrupos de pacientes. Las tendencias en la prevalencia de la hipertensión y la dislipemia son difíciles de interpretar; el aumento de la prevalencia de estos factores de riesgo cardiovascular bien conocido refleja probablemente su aumento en la población con IAM y, de manera más amplia, en la población general19. En nuestro estudio, se observa una reducción de la proporción de pacientes que presentaban inicialmente una clase de Killip avanzada o que requirieron una reanimación antes del ingreso hospitalario. Esta observación parece ser contraria a los resultados de un estudio recientemente publicado por Hunziker et al.20, que indica un aumento de la prevalencia del shock cardiogénico en el momento del ingreso entre los años 2006 y 2017 en la población del registro AMIS Plus, que se atribuye principalmente a una mejora de la asistencia prehospitalaria a los pacientes en estado crítico. Sin embargo, es probable que los datos observados en el presente estudio se expliquen por una activación más rápida de la red de servicios de emergencias por parte de los pacientes con cuadros clínicos más graves, lo cual refleja nuevamente una mayor concienciación de la población general.
Por lo que respecta a las tendencias en los tratamientos farmacológicos, hubo una incorporación significativa y gradual de todos los principales tratamientos basados en la evidencia durante el periodo de estudio12. Es de destacar que la prescripción de inhibidores del P2Y12, tanto inmediata como en el momento del alta, aumentó de manera notable en el periodo de 20 años, hasta superar el 90%. Así pues, la imagen general surgida de nuestro estudio es positiva y concuerda con la evidencia existente en el conjunto de la población con IAMCEST21. La tasa de revascularización mediante ICP durante la hospitalización inicial aumentó también notablemente, hasta una cifra absoluta del 87,9% de los pacientes con presentación tardía a las 12-48 h. En un estudio previo de Radovanovic et al.22, basado en datos del registro AMIS Plus, se observó una tendencia similar en el conjunto de la población con IAMCEST, con un incremento progresivo de la tasa de ICP, que alcanzó una tasa absoluta del 91,8%. En los pacientes con presentación tardía a las 12-48 h, la mayor parte de las intervenciones de ICP (alrededor de un 90%) se realizaron con carácter de urgencia relativa/absoluta tras el ingreso en el hospital; el tiempo puerta-balón se redujo significativamente a lo largo del tiempo, de manera coherente con lo indicado por observaciones anteriores en pacientes con presentación temprana17.
Los datos más interesantes y sorprendentes aparecidos en nuestro análisis son los de las tendencias en los principales resultados hospitalarios en los pacientes con IAMCEST y presentación tardía. Durante el periodo de estudio, la mortalidad general se redujo notablemente hasta una tercera parte de la basal (y alcanzó una tasa absoluta del 4,5%). Además, la prevalencia de aparición de un shock cardiogénico o de un reinfarto durante la hospitalización índice disminuyó de manera notable. En términos generales, la duración de la hospitalización en centros de tratamiento agudo se redujo a una mediana de 4 días, con las importantes consecuencias económicas que cabe deducir. Nuestro estudio documenta por primera vez una reducción de la mortalidad hospitalaria en este subgrupo de pacientes. Esta observación es coherente con los resultados de un estudio recientemente publicado por Radovanovic et al.22, basado en los datos del registro AMIS Plus, en el que se describe una notable reducción de la tasa de mortalidad hospitalaria en el conjunto de la población con IAMCEST, con un valor final ajustado por edad y sexo de alrededor de un 4%. En un reciente estudio de McNair et al.23 se han comparado los resultados obtenidos en pacientes con IAMCEST y retraso en la presentación <12 o ≥ 12 h tras el inicio de los síntomas, que fueron incluidos en el estudio entre enero de 2011 y diciembre de 2016, se observó una mortalidad hospitalaria de alrededor de un 4% de los pacientes con presentación tardía, lo cual es coherente con nuestras observaciones.
Los resultados de nuestros análisis indican claramente que la mejora de los resultados hospitalarios en los pacientes con presentación tardía a las 12-48 h podría explicarse principalmente por la aplicación creciente de la revascularización mediante ICP. El efecto protector de la ICP en los pacientes con presentación tardía a las 12-48 h se mantuvo a pesar del ajuste respecto al tiempo total de isquemia, lo cual respalda el concepto de un efecto beneficioso homogéneo de la ICP en ese subgrupo de pacientes. Sin embargo, en los pacientes con una presentación tardía más de 48 h tras el inicio de los síntomas, la ICP no tuvo un efecto protector contra la mortalidad hospitalaria. Considerados en conjunto, estos datos refuerzan la hipótesis de que la ICP es beneficiosa en los pacientes con un tiempo total de isquemia de 12-48 h, pero no así en los que tienen un tiempo total de isquemia> 48 h, lo cual es coherente con lo indicado por las recomendaciones más recientes sobre el IAMCEST de la Sociedad Europea de Cardiología12. Nuestros resultados tienen especial importancia puesto que proceden de una población amplia de pacientes de la práctica clínica real no seleccionados (all-comers), que incluía también a pacientes presentados 24-48 h después del inicio de los síntomas, de quienes los datos existentes en la literatura son muy escasos. Tiene interés señalar que, en los pacientes con presentación tardía a las 12-48 h, el tiempo puerta-balón no tuvo ninguna influencia en la mortalidad hospitalaria, lo cual indica que el retraso del tratamiento en el hospital podría ser algo menos importante en los pacientes de presentación tardía en comparación con los de presentación temprana17. No obstante, nuestros datos deben interpretarse como generadores de hipótesis y serán necesarios ensayos clínicos prospectivos con esta finalidad específica para esclarecer mejor el momento óptimo para aplicar la ICP a los pacientes de presentación tardía.
Limitaciones del estudioNuestro estudio tiene ciertas limitaciones. En primer lugar, los pacientes fueron tratados en muchos hospitales diferentes, entre los que había centros que no disponían de medios para realizar ICP, y la elección de las intervenciones y la medicación se dejó al criterio de los médicos responsables del tratamiento, lo cual podría haber causado un sesgo desconocido. Sin embargo, nuestros datos, obtenidos en una situación de práctica clínica real, son útiles para proporcionar un mejor conocimiento de la carga total que supone la presentación tardía. Además, en nuestro estudio, el retraso debido al paciente se definió como el «tiempo transcurrido desde el inicio de los síntomas hasta el primer contacto médico conducente a la hospitalización»; esta definición difiere ligeramente de la utilizada en la versión más reciente de la guía de la Sociedad Europea de Cardiología sobre el IAMCEST, en la que se define el retraso debido al paciente como el «tiempo transcurrido desde el inicio de los síntomas hasta el primer contacto médico»12. Reconocemos que esta definición ligeramente distinta podría haber conducido a una sobrestimación del retraso en el subgrupo de pacientes que avisaron primero a la red prehospitalaria. Sin embargo, en Suiza hay una red de emergencias prehospitalaria eficiente, cuyo tiempo de activación suele ser muy corto (la fibrinolisis desapareció progresivamente de los algoritmos nacionales para el tratamiento del IAMCEST). Además, la mediana de tiempo de presentación en nuestra población de pacientes con presentación tardía fue claramente superior a las 12 h durante todo el periodo de estudio. Por consiguiente, creemos que esta ligera diferencia en la definición del retraso debido al paciente no tuvo una influencia importante en nuestros resultados. Además, no se sabe si los pacientes continuaban presentando síntomas o signos indicativos de una isquemia continua en el momento de ingreso en el hospital. Sin embargo, en ensayos publicados anteriormente, se observó que los pacientes con signos de isquemia persistentes en el momento del ingreso hospitalario suponen solo una minoría de los pacientes con IAMCEST y presentación tardía, alrededor de un 15%8. Así pues, las mejoras observadas en el pronóstico reflejan más probablemente un beneficio clínico más amplio de la ICP. En nuestro estudio, no se pudo tener en cuenta todas las variables clínicas, anatómicas y de la intervención que podrían influir en los resultados clínicos. Sin embargo, este análisis incluyó las variables más importantes que afectan al pronóstico a corto plazo de los pacientes con IAMCEST. Por último, la falta de datos sobre los resultados a largo plazo constituye otra limitación de nuestro estudio. En el registro AMIS Plus, se dispone de datos de seguimiento, obtenidos mediante entrevistas telefónicas, solo de una minoría de los pacientes, por lo que no fue posible realizar un análisis interpretable de las tendencias temporales en la mortalidad a 1 año o de los factores predictores de los resultados a largo plazo en nuestra población de pacientes de presentación tardía.
CONCLUSIONESDurante el periodo de estudio de 20 años, la prevalencia de la presentación tardía se redujo significativamente, y ello probablemente refleje una mayor concienciación respecto a la forma de presentación del IAM en la población general. En el conjunto de pacientes con presentación tardía, hubo una introducción gradual de los tratamientos farmacológicos basados en la evidencia (tanto en la prescripción inmediata en el hospital como al alta), lo cual es coherente con lo recomendado en las guías; además, la tasa de ICP durante la hospitalización índice aumentó significativamente, en especial en los pacientes con presentación tardía a las 12-48 h. Se documentó una notable reducción de la tasa de mortalidad hospitalaria en el conjunto de la población de pacientes con presentación tardía (del 12,4 al 4,5%). En los pacientes con presentación tardía a las 12-48 h, esta reducción pareció asociarse principalmente con la aplicación creciente de la ICP. En general, los resultados del presente estudio aportan una nueva evidencia que respalda una influencia positiva de la ICP en los pacientes con presentación tardía a las 12-48 h y tienen especial importancia, ya que proceden de una población amplia y no seleccionada de pacientes de la práctica clínica real que incluía también a pacientes de presentación 24-48 h tras el inicio de los síntomas, de quienes los datos existentes en la literatura son muy escasos.
FINANCIACIÓNEl registro AMIS Plus está financiado por subvenciones no condicionadas de la Swiss Heart Foundation y de Abbot AG, Amgen AG, AstraZeneca AG, Bayer (Schweiz) AG, B. Boston Scientific AG, Braun Medical AG, Biotronik AG, Cordis Cardinal Health, Daiichi-Sankyo, Medtronic, Mepha Pharma AG, Novartis Pharma Schweiz AG, SIS Medical AG, St Jude Medical, Terumo, Vascular Medical AG, todos ellos de Suiza. Los promotores no intervinieron en modo alguno en el diseño, la obtención de datos o el análisis y la interpretación del registro para este estudio.
CONFLICTO DE INTERESESH. Rickli declara haber recibido subvenciones de investigación institucionales de Biotronik, Boston, Braun, Terumo y Medtronic, todas ellas sin relación con el trabajo presentado. Los demás autores no declaran ningún posible conflicto de intereses.
- –
Un porcentaje sustancial de los pacientes con IAMCEST tienen una presentación tardía tras el inicio de los síntomas (retraso en la presentación debido al paciente> 12 h).
- –
Este subgrupo de pacientes con IAMCEST continúa siendo una población difícil de detectar y plantea un verdadero reto, y continúa habiendo controversia respecto al beneficio que les aporta una ICP tardía.
- –
No se dispone de datos sobre las tendencias temporales observadas en un contexto amplio centrándose en los pacientes con IAMCEST y presentación tardía en la práctica clínica real.
- –
Este estudio proporciona una imagen detallada de las tendencias temporales en la presentación tardía a lo largo de los últimos 20 años en Suiza.
- –
Durante el periodo de estudio hubo una reducción progresiva de la prevalencia de la presentación tardía.
- –
En el conjunto de los pacientes con presentación tardía hubo una aceptación gradual de los tratamientos farmacológicos basados en la evidencia, así como un claro aumento de la tasa de ICP, en especial en los pacientes con presentación tardía a las 12-48 h.
- –
Se documenta por primera vez una reducción de la tasa de mortalidad hospitalaria en el conjunto de la población de pacientes con presentación tardía (del 12,4 al 4,5%). En los pacientes con presentación tardía a las 12-48 h, esta reducción pareció asociarse principalmente con la aplicación creciente de la ICP.