En endocarditis infecciosa (EI), la decisión quirúrgica es difícil. Un alto porcentaje de pacientes con indicación quirúrgica no son intervenidos. El objetivo fue evaluar el pronóstico a corto y largo plazo de los pacientes con indicación quirúrgica, comparando los que se sometieron a cirugía con los que no lo hicieron.
MétodosSe incluyeron 271 pacientes con EI izquierda e indicación quirúrgica tratados en el centro desde 2003 a 2018. Ochenta y tres pacientes (31%) no fueron finalmente operados. El objetivo primario fue la mortalidad a 60 días y el secundario desde el día 61 a los 3 años de seguimiento. Se realizó regresión de Cox multivariable y emparejamiento por puntuación de propensión.
ResultadosA los 60 días, 40 (21,3%) pacientes operados y 53 (63,9%) pacientes no intervenidos fallecieron (p <0,001). El riesgo de mortalidad a 60 días fue superior en los pacientes no intervenidos (HR = 3,59; IC95%, 2,16-5,96; p <0,001). La ausencia de diagnóstico microbiológico, la insuficiencia cardiaca, el shock y el bloqueo auriculoventricular fueron otros predictores independientes del objetivo primario. Del día 61 a los 3 años del seguimiento no hubo diferencias significativas del riesgo de muerte entre el grupo operado y los no intervenidos (HR = 1,89; IC95%, 0,68-5,19; p=0,220). Las variables independientes asociadas con el objetivo secundario fueron los antecedentes de EI, diabetes mellitus y el índice de Charlson. Los resultados fueron consistentes tras el emparejamiento por puntuación de propensión.
ConclusionesDos tercios de los pacientes con indicación quirúrgica no intervenidos fallecieron antes de 60 días. Entre los supervivientes, la mortalidad a largo plazo depende más de factores relacionados con comorbilidad previa que del tratamiento recibido durante el ingreso.
Palabras clave
La endocarditis infecciosa (EI) es una entidad grave, impredecible y compleja de grandes morbilidad y mortalidad (20-30%) a pesar de los recientes avances introducidos en las estrategias diagnósticas y terapéuticas1–4. La epidemiología de la endocarditis infecciosa izquierda (EII) ha cambiado5–9 en los pacientes ingresados que presentan múltiples comorbilidades. La cirugía cardiaca es un tratamiento bien establecido para la EI, que resulta necesario en aproximadamente la mitad de los pacientes a causa de complicaciones graves10–12. Durante la fase activa, la cirugía se asocia con un riesgo significativo y resulta difícil determinar si debe practicarse o no y el momento adecuado para hacerlo. En estudios recientes se ha demostrado que se opera a menos del 50% del total de pacientes con EII e indicación quirúrgica tras la evaluación de su riesgo perioperatorio13–15. Las puntuaciones de riesgo quirúrgico clásicas (STS/EuroSCORE) no son exactas en el caso de la EI, y se están examinando nuevas puntuaciones para evaluarlo16–18. La identificación de factores de riesgo específicos es imprescindible en esta enfermedad, en la que la cirugía implica un riesgo que no es desdeñable.
Hay poca información sobre las características clínicas y los resultados a corto y a largo plazo en los pacientes con EII e indicación quirúrgica no operados (IQNO-EII). Varios estudios13,19,20 han comparado a pacientes tratados quirúrgicamente con pacientes no operados. Se presume que la mortalidad hospitalaria de los IQNO-EII es alta; sin embargo, esto no se ha examinado prospectivamente de manera rigurosa. Además, son inciertos los resultados en los pacientes que sobreviven a la hospitalización y son objeto de un seguimiento estricto por un equipo multidisciplinario. En consecuencia, el presente estudio de una cohorte contemporánea de pacientes con EII se diseñó para evaluar el pronóstico a corto y a largo plazo de los pacientes con indicaciones quirúrgicas según la guía de práctica clínica vigente21 comparando a los que fueron operados con los que no.
MÉTODOSDiseño y población del estudioEste estudio de cohorte prospectivo, observacional y de pacientes consecutivos se llevó a cabo en el Hospital Germans Trias i Pujol, un hospital de asistencia terciaria de 650 camas que presta asistencia a una población de ∼850.000 habitantes. El centro dispone de un equipo multidisciplinario de endocarditis (creado en 2009) del que forman parte especialistas en cardiología, enfermedades infecciosas, medicina interna, neurología, microbiología, diagnóstico por imagen cardiaca y cirugía cardiaca. El equipo multidisciplinario de EI celebra reuniones de manera regular para examinar y evaluar las estrategias terapéuticas para los pacientes con EI. Se incluyó en el estudio a todos los pacientes adultos (edad ≥ 18 años) consecutivos con un diagnóstico definitivo de EII (criterios de Duke modificados o criterios modificados de la ESC desde 2015) que ingresaron en nuestro centro entre enero de 2003 y marzo de 2018. Se excluyó a los pacientes con EI derecha o relacionada con dispositivos cardiacos. De los pacientes que ingresaron en más de una ocasión por una EII durante el periodo de estudio, se registró solo el primer episodio de ingreso.
Se obtuvieron datos demográficos, clínicos, diagnósticos (parámetros de diagnóstico por la imagen, microbiológicos y analíticos) y datos de seguimiento a partir de las historias clínicas de los pacientes mediante formularios de notificación estandarizados. La endocarditis asociada con la asistencia sanitaria se definió como una EI aparecida más de 48 h después de un ingreso hospitalario o una EI contraída como resultado de una intervención invasiva practicada en las 8 semanas previas a la aparición de los signos o síntomas o diagnosticada en las primeras 48 h siguientes al ingreso de los pacientes con un amplio contacto extrahospitalario con el sistema de asistencia sanitaria (tratamiento intravenoso o hemodiálisis)22. Se utilizó el índice de Charlson23 al ingreso para estratificar la comorbilidad general. La tasa de filtrado glomerular estimada (TFGe) se determinó con el método de la Chronic Kidney Disease - Epidemiology Collaboration. La enfermedad renal moderada o grave se define por una TFGe <60ml/min/1,73 m2 al ingreso. La cirugía se definió como el reemplazo o la reparación de la válvula afectada durante la hospitalización índice. Las indicaciones para la cirugía se validaron prospectivamente durante el episodio índice por el equipo multidisciplinario de endocarditis e incluyeron las siguientes: insuficiencia cardiaca, evento embólico, bacteriemia persistente, complicaciones locales/paravalvulares, insuficiencia valvular aguda grave, tamaño de las vegetaciones, EI precoz en válvula protésica y microorganismos multirresistentes. Se registraron también las razones por las que no se realizó una intervención quirúrgica. Se incluyó en el grupo de cirugía a los pacientes que fueron dados de alta con un reingreso posterior programado para tratamiento quirúrgico durante el curso del tratamiento.
Objetivos del estudio y seguimientoEl objetivo principal de este estudio es la mortalidad por cualquier causa hasta el día 60. El objetivo secundario es la mortalidad por cualquier causa entre el día 61 y los 3 años de seguimiento (el seguimiento se inicia el día de inicio del tratamiento antibiótico para la endocarditis). Después del alta, los supervivientes fueron objeto de un seguimiento prospectivo con visitas regulares predefinidas (a los 1, 3 y 6 meses, 1 año y 3 años) por el equipo de EI. En cada visita regular se realizó una ecocardiografía. Se contactó por teléfono con los pacientes que no acudían a alguna de las visitas regulares. Por lo demás, la información se obtuvo de la historia clínica del paciente y consultando el registro de mortalidad del gobierno regional. Este estudio se llevó a cabo cumpliendo lo establecido en la Declaración de Helsinki y fue aprobado por el comité local de ética de investigación del Hospital Universitario Germans Trias i Pujol (Badalona, Barcelona).
Análisis estadísticoLas variables cualitativas se expresan en número y porcentaje. Las variables continuas se expresan en media±desviación estándar o mediana [intervalo intercuartílico], según cuál sea su distribución (normal o no normal). La normalidad de la distribución se evaluó mediante gráficos C-C normales. La significación estadística en las comparaciones entre distintos grupos se determinó con la prueba de la χ2 o la prueba exacta de Fisher para las variables cualitativas y con la prueba de la t de Student o la prueba de suma de rangos de Wilcoxon para las variables continuas. Se compararon las características de los pacientes tratados quirúrgicamente con las de los IQNO-EII. Se realizaron análisis de regresión de Cox univariables incluyendo todas las variables de la base de datos que pudieran estar asociadas con los objetivos primario y secundario.
Se elaboró un modelo de regresión de Cox multivariable con un ajuste por las variables que mostraron una asociación significativa con la variable de estudio (p <0,05) y otros factores de confusión. Las covariables en el modelo multivariable para la mortalidad a 60 días fueron las siguientes: edad, sexo, EI asociada con la asistencia sanitaria, etiología desconocida, recuento leucocitario, recuento de plaquetas, TFGe, insuficiencia cardiaca, bloqueo auriculoventricular, shock, infección por Staphylococcus aureus, infección por Enterococcus y EuroSCORE. Las covariables en el modelo multivariable para el objetivo secundario fueron: edad, sexo, EI previa, enfermedad coronaria, diabetes mellitus, índice de Charlson, hemoglobina, TFGe, shock, infección por Enterococcus y EuroSCORE. Teniendo en cuenta la dificultad que implica cuantificar la repercusión pronóstica de la cirugía de manera no sesgada, se realizó también un análisis con emparejamiento por puntuación de propensión, con un modelo de regresión logística. La variable dependiente fue la realización de cirugía cardiaca para la EI durante la hospitalización índice y se seleccionó un total de 24 covariables (tabla 1 del material adicional). La exactitud predictiva del modelo logístico se evaluó con el área bajo la curva de características operativas del receptor (estadígrafo c), que fue 0,82.
Según la puntuación de propensión, se seleccionó a los pacientes mediante un emparejamiento en una relación 1:1 sin sustitución, utilizando el método del paciente más próximo. Se utilizó una amplitud de calibrado de 0,2 diferencias estandarizadas para el emparejamiento. Además, determinamos el equilibrio de la distribución de las características iniciales entre los 2 grupos mediante el examen de las diferencias estandarizadas absolutas. En los pacientes IQNO-EII, se utilizaron análisis de regresión de Cox para identificar las variables asociadas con la mortalidad a 60 días. Se generaron gráficos de probabilidad de supervivencia acumulada. Todas las comparaciones de la significación estadística fueron bilaterales, y se consideró significativo un valor de p <0,05. Para todos los análisis se utilizó el programa STATA V.13.0 (College Station, Texas, Estados Unidos).
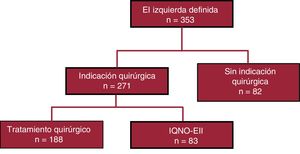
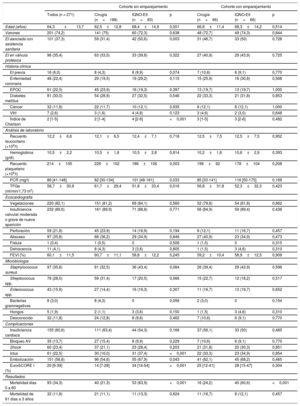
RESULTADOSCaracterísticas inicialesDurante el periodo de estudio, ingresaron en nuestro centro 353 pacientes con EII, y 271 de ellos tenían indicaciones para la cirugía, por lo que se los incluyó en el análisis. En la figura 1 se presenta el diagrama de flujo del estudio. La mediana de seguimiento de los supervivientes fue 4,3 [2,3-8,4] años. La cohorte total incluía a 201 varones (74,2%) y la media de edad fue 64,3 años. Se observó una EI asociada con la asistencia sanitaria en el 37,3% de los pacientes y 96 (35,4%) presentaban EI en una válvula protésica. Alrededor del 50% de nuestros pacientes con EII habían sido trasladados desde otros hospitales locales. Había evidencia de administración previa de antibióticos en el 28% de los pacientes, y en el 65% de los sujetos la etiología era desconocida. En la tabla 1 se detallan las características basales de los pacientes quirúrgicos y no quirúrgicos (cohortes sin emparejamiento y con emparejamiento por puntuación de propensión). Se practicó una intervención quirúrgica a 188 pacientes (53%), mientras que 83 no fueron operados a pesar de que había indicaciones para ello. En los IQNO-EII fueron más frecuentes los antecedentes de EI y la EI asociada con la asistencia sanitaria y hubo más comorbilidades según el índice de Charlson que entre los pacientes tratados con una intervención quirúrgica. También presentaban mayores disfunción renal y concentraciones de proteína C reactiva al ingreso. No hubo diferencias entre los grupos por lo que respecta a la afección valvular cardiaca de la EI, como la insuficiencia aórtica moderada o grave de nueva aparición, la perforación valvular, los abscesos o las complicaciones paravalvulares. En los pacientes sometidos a cirugía, fue más probable una infección causada por especies de Streptococcus, a diferencia de lo observado en los IQNO-EII, en los que fue más frecuente la infección por S. aureus. Durante el ingreso, el ictus y la embolia sistémica fueron más frecuentes en los IQNO-EII. La insuficiencia valvular grave, las complicaciones locales y la insuficiencia cardiaca fueron las principales indicaciones para la cirugía cardiaca en ambos grupos (tabla 2 del material adicional). En los IQNO-EII, las principales razones para no practicar la intervención quirúrgica fueron el riesgo quirúrgico elevado (66,7%), la muerte antes de la cirugía (13,1%), el ictus (10,7%) y el rechazo del paciente (2,4%).
Características demográficas, clínicas y microbiológicas iniciales de los sujetos del estudio
| Cohorte sin emparejamiento | Cohorte con emparejamiento | ||||||
|---|---|---|---|---|---|---|---|
| Todos (n = 271) | Cirugía (n=188) | IQNO-EII (n=83) | p | Cirugía (n=66) | IQNO-EII (n=66) | p | |
| Edad (años) | 64,3±13,7 | 62,5±12,8 | 68,4±14,9 | 0,001 | 66,8±11,4 | 68,3±14,2 | 0,514 |
| Varones | 201 (74,2) | 141 (75) | 60 (72,3) | 0,638 | 48 (72,7) | 49 (74,3) | 0,844 |
| EI asociada con asistencia sanitaria | 101 (37,3) | 59 (31,4) | 42 (50,6) | 0,003 | 31 (46,7) | 33 (50) | 0,728 |
| EI en válvula protésica | 96 (35,4) | 63 (33,5) | 33 (39,8) | 0,322 | 27 (40,9) | 29 (43,9) | 0,725 |
| Historia clínica | |||||||
| EI previa | 16 (6,0) | 8 (4,3) | 8 (9,9) | 0,074 | 7 (10,6) | 6 (9,1) | 0,770 |
| Enfermedad coronaria | 48 (22,4) | 29 (19,5) | 19 (29,2) | 0,115 | 15 (25,9) | 16 (30,8) | 0,568 |
| EPOC | 61 (22,5) | 45 (23,9) | 16 (19,3) | 0,397 | 13 (19,7) | 13 (19,7) | 1,000 |
| Diabetes mellitus | 81 (30,0) | 54 (28,9) | 27 (32,5) | 0,546 | 22 (33,3) | 21 (31,8) | 0,853 |
| Cáncer | 32 (11,8) | 22 (11,7) | 10 (12,1) | 0,935 | 8 (12,1) | 8 (12,1) | 1,000 |
| VIH | 7 (2,6) | 3 (1,6) | 4 (4,8) | 0,123 | 3 (4,6) | 2 (3,0) | 0,648 |
| Índice de Charlson | 2 [1-5] | 2 [1-4] | 4 [2-6] | <0,001 | 3 [1-5] | 3 [2-6] | 0,482 |
| Análisis de laboratorio | |||||||
| Recuento leucocitario (×109/l) | 12,2±6,6 | 12,1±6,5 | 12,4±7,1 | 0,718 | 12,5±7,5 | 12,5±7,5 | 0,952 |
| Hemoglobina (g/dl) | 10,5±2,2 | 10,5±1,8 | 10,5±2,8 | 0,814 | 10,2±1,8 | 10,6±2,9 | 0,393 |
| Recuento plaquetario (×109/l) | 214±105 | 226±102 | 186±106 | 0,003 | 199±92 | 178±104 | 0,208 |
| PCR (mg/l) | 86 [41-148] | 82 [30-134] | 101 [48-181] | 0,033 | 85 [33-141] | 116 [50-175] | 0,168 |
| TFGe (ml/min/1,73 m2) | 58,7±30,9 | 61,7±29,4 | 51,8±33,4 | 0,016 | 56,8±31,8 | 52,3±32,3 | 0,423 |
| Ecocardiografía | |||||||
| Vegetaciones | 220 (82,1) | 151 (81,2) | 69 (84,1) | 0,560 | 52 (78,8) | 54 (81,8) | 0,662 |
| Insuficiencia valvular moderada o grave de nueva aparición | 232 (89,6) | 161 (89,9) | 71 (88,8) | 0,771 | 56 (84,9) | 59 (89,4) | 0,436 |
| Perforación | 59 (21,8) | 45 (23,9) | 14 (16,9) | 0,194 | 8 (12,1) | 11 (16,7) | 0,457 |
| Absceso | 97 (35,8) | 68 (36,2) | 29 (34,9) | 0,846 | 27 (40,9) | 23 (34,9) | 0,473 |
| Fístula | 1 (0,4) | 1 (0,5) | 0 | 0,506 | 1 (1,5) | 0 | 0,315 |
| Dehiscencia | 11 (4,1) | 8 (4,3) | 3 (3,6) | 0,805 | 1 (1,5) | 3 (4,6) | 0,310 |
| FEVI (%) | 60,1±11,5 | 60,7±11,1 | 58,8±12,2 | 0,245 | 59,2±10,4 | 58,9±12,5 | 0,909 |
| Microbiología | |||||||
| Staphylococcus aureus | 97 (35,8) | 61 (32,5) | 36 (43,4) | 0,084 | 26 (39,4) | 29 (43,9) | 0,596 |
| Streptococcus spp. | 76 (28,0) | 59 (31,4) | 17 (20,5) | 0,066 | 15 (22,7) | 12 (18,2) | 0,517 |
| Enterococcus spp. | 43 (15,9) | 27 (14,4) | 16 (19,3) | 0,307 | 11 (16,7) | 13 (19,7) | 0,652 |
| Bacterias gramnegativas | 8 (3,0) | 8 (4,3) | 0 | 0,056 | 2 (3,0) | 0 | 0,154 |
| Hongos | 5 (1,9) | 2 (1,1) | 3 (3,6) | 0,150 | 1 (1,5) | 3 (4,6) | 0,310 |
| Desconocido | 32 (11,8) | 24 (12,8) | 8 (9,6) | 0,462 | 7 (10,6) | 6 (9,1) | 0,770 |
| Complicaciones | |||||||
| Insuficiencia cardiaca | 155 (60,6) | 111 (63,4) | 44 (54,3) | 0,166 | 37 (56,1) | 33 (50) | 0,485 |
| Bloqueo AV | 35 (13,7) | 27 (15,4) | 8 (9,9) | 0,229 | 7 (10,6) | 6 (9,1) | 0,770 |
| Shock | 60 (23,4) | 37 (21,1) | 23 (28,4) | 0,203 | 21 (31,8) | 20 (30,3) | 0,851 |
| Ictus | 61 (22,5) | 30 (16,0) | 31 (37,4) | <0,001 | 22 (33,3) | 23 (34,9) | 0,854 |
| Embolización | 151 (58,8) | 96 (54,6) | 55 (67,9) | 0,043 | 41 (62,1) | 45 (68,2) | 0,465 |
| EuroSCORE I (%) | 20 [9-39] | 14 [7-28] | 34 [16-54] | <0,001 | 25 [12-41] | 28 [15-47] | 0,304 |
| Resultados | |||||||
| Mortalidad días 0 a 60 | 93 (34,3) | 40 (21,3) | 53 (63,9) | <0,001 | 16 (24,2) | 40 (60,6) | <0,001 |
| Mortalidad de 61 días a 3 años | 32 (11,8) | 21 (11,1) | 11 (13,3) | 0,624 | 11 (16,7) | 8 (12,1) | 0,457 |
AV: auriculoventricular; EI: endocarditis infecciosa; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; IQNO-EII: pacientes con indicación quirúrgica no operados con endocarditis infecciosa izquierda; PCR: proteína C reactiva; TFGe: tasa de filtrado glomerular estimada; VIH: virus de la inmunodeficiencia humana.
Salvo otra indicación, los valores expresan n (%), media ± 1 desviación estándar o mediana [intervalo intercuartílico].
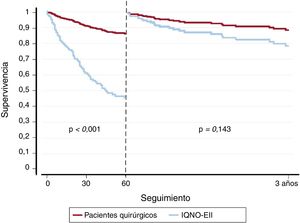
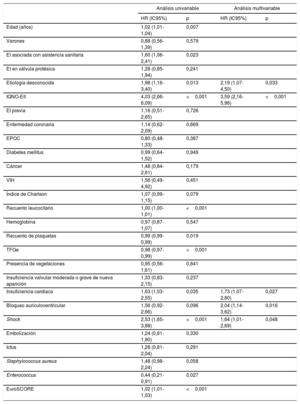
En el seguimiento de 60 días, fallecieron 40 pacientes sometidos a cirugía (21,3%) y 53 IQNO-EII (63,9%; p <0,001) (figura 2). En el seguimiento realizado desde el día 61 hasta los 3 años, fallecieron 21 operados (11,1%) y 11 IQNO-EII (13,3%; p=0,624). En el conjunto de pacientes con indicaciones quirúrgicas, los análisis de regresión de Cox multivariables mostraron que la etiología desconocida (hazard ratio [HR]=2,19; intervalo de confianza del 95% [IC95%], 1,07-4,50; p=0,033), ser IQNO-EII (HR=3,59; IC95%, 2,16-5,96; p <0,001), la insuficiencia cardiaca (HR=1,73; IC95%, 1,07-2,80; p=0,027), el bloqueo auriculoventricular (HR=2,04; IC95%, 1,14-3,62; p=0,016) y el shock (HR=1,64; IC95%, 1,01-2,69; p=0,048) eran factores independientes predictivos del objetivo primario del estudio (tabla 2).
Análisis de regresión de Cox univariable y multivariable para la mortalidad de los días 0 a 60
| Análisis univariable | Análisis multivariable | |||
|---|---|---|---|---|
| HR (IC95%) | p | HR (IC95%) | p | |
| Edad (años) | 1,02 (1,01-1,04) | 0,007 | ||
| Varones | 0,88 (0,56-1,39) | 0,579 | ||
| EI asociada con asistencia sanitaria | 1,60 (1,06-2,41) | 0,023 | ||
| EI en válvula protésica | 1,28 (0,85-1,94) | 0,241 | ||
| Etiología desconocida | 1,98 (1,16-3,40) | 0,013 | 2,19 (1,07-4,50) | 0,033 |
| IQNO-EII | 4,03 (2,66-6,09) | <0,001 | 3,59 (2,16-5,96) | <0,001 |
| EI previa | 1,16 (0,51-2,65) | 0,726 | ||
| Enfermedad coronaria | 1,14 (0,62-2,09) | 0,669 | ||
| EPOC | 0,80 (0,48-1,33) | 0,387 | ||
| Diabetes mellitus | 0,99 (0,64-1,52) | 0,949 | ||
| Cáncer | 1,48 (0,84-2,61) | 0,179 | ||
| VIH | 1,56 (0,49-4,92) | 0,451 | ||
| Índice de Charlson | 1,07 (0,99-1,15) | 0,079 | ||
| Recuento leucocitario | 1,00 (1,00-1,01) | <0,001 | ||
| Hemoglobina | 0,97 (0,87-1,07) | 0,547 | ||
| Recuento de plaquetas | 0,99 (0,99-0,99) | 0,019 | ||
| TFGe | 0,98 (0,97-0,99) | <0,001 | ||
| Presencia de vegetaciones | 0,95 (0,56-1,61) | 0,841 | ||
| Insuficiencia valvular moderada o grave de nueva aparición | 1,33 (0,83-2,15) | 0,237 | ||
| Insuficiencia cardiaca | 1,63 (1,03-2,55) | 0,035 | 1,73 (1,07-2,80) | 0,027 |
| Bloqueo auriculoventricular | 1,56 (0,92-2,66) | 0,096 | 2,04 (1,14-3,62) | 0,016 |
| Shock | 2,53 (1,65-3,88) | <0,001 | 1,64 (1,01-2,69) | 0,048 |
| Embolización | 1,24 (0,81-1,90) | 0,330 | ||
| Ictus | 1,28 (0,81-2,04) | 0,291 | ||
| Staphylococcus aureus | 1,48 (0,98-2,24) | 0,058 | ||
| Enterococcus | 0,44 (0,21-0,91) | 0,027 | ||
| EuroSCORE | 1,02 (1,01-1,03) | <0,001 | ||
EI: endocarditis infecciosa; EPOC: enfermedad pulmonar obstructiva crónica; HR: hazard ratio; IC95%: intervalo de confianza del 95%; IQNO-EII: pacientes con indicación quirúrgica no operados con endocarditis infecciosa izquierda; TFGe: tasa de filtrado glomerular estimada; VIH: virus de la inmunodeficiencia humana.
Asimismo, en el modelo multivariable las variables independientes asociadas con la mortalidad por cualquier causa entre el día 61 y los 3 años de seguimiento fueron la EI previa (HR=15,54; IC95%, 4,44-54,4; p <0,001), la diabetes mellitus (HR=3,17; IC95%, 1,13-8,90; p=0,028) y el índice de Charlson (HR=1,27; IC95%, 1,07-1,51; p=0,007), tal como se muestra en la tabla 3 del material adicional. Es de destacar que, en el seguimiento del día 61 a los 3 años, las tasas de mortalidad fueron muy similares entre los pacientes sometidos a cirugía y los IQNO-EII (figura 2), y no hubo diferencias significativas en el riesgo de muerte entre los 2 grupos de pacientes (HR=1,89; IC95%, 0,68-5,19; p=0,220) (tabla 3). Las características de los pacientes incluidos en el análisis a largo plazo se muestran en la tabla 4 del material adicional.
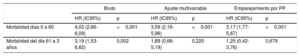
Riesgo de mortalidad bruto y ajustado a corto y largo plazo de los pacientes con indicación quirúrgica no operados y endocarditis infecciosa izquierda
| Bruto | Ajuste multivariable | Emparejamiento por PP | ||||
|---|---|---|---|---|---|---|
| HR (IC95%) | p | HR (IC95%) | p | HR (IC95%) | p | |
| Mortalidad días 0 a 60 | 4,03 (2,66-6,09) | <0,001 | 3,59 (2,16-5,96) | <0,001 | 3,17 (1,77-5,67) | <0,001 |
| Mortalidad del día 61 a 3 años | 3,19 (1,53-6,62) | 0,002 | 1,89 (0,68-5,19) | 0,220 | 1,25 (0,42-3,76) | 0,679 |
HR: hazard ratio; IC95%: intervalo de confianza del 95%; PP: puntuación de propensión.
El emparejamiento por puntuación de propensión produjo 66 pares de pacientes de los 2 grupos. La distribución de la puntuación de propensión creada y las diferencias estandarizadas absolutas en los pacientes sin emparejar y emparejados se muestran en la figura 1 del material adicional. El riesgo de muerte a los 60 días fue mayor en los IQNO-EII (HR=3,17; IC95%, 1,77-5,67; p <0,001), pero no hubo diferencias significativas en el riesgo de muerte durante el seguimiento del día 61 a los 3 años (HR=1,25; IC95%, 0,42-3,76; p=0,679) (tabla 3).
Factores predictivos de la mortalidad a corto plazo en los IQNO-EIIEn el subgrupo de IQNO-EII y después del análisis de regresión de Cox multivariable, las variables con asociación independiente con la mortalidad a 60 días fueron el shock, la infección por S. aureus, la insuficiencia valvular moderada o grave de nueva aparición y el recuento leucocitario (tabla 4). Los análisis exploratorios de los IQNO-EII con infección por S. aureus indicaron que esta infección se implicaba más frecuencia en las EI asociadas con la asistencia sanitaria (tabla 5 del material adicional).
Variables asociadas de manera independiente con la mortalidad a 60 días en los pacientes con indicación quirúrgica no operados y endocarditis infecciosa izquierda
| HR (IC95%) | p | |
|---|---|---|
| Shock | 7,69 (1,41-42,1) | 0,019 |
| Infección por Staphylococcus aureus | 5,12 (1,50-17,50) | 0,009 |
| Insuficiencia valvular moderada o grave de nueva aparición | 3,73 (1,09-12,77) | 0,036 |
| Recuento leucocitario | 1,00 (1,00-1,01) | 0,016 |
HR: hazard ratio; IC95%: intervalo de confianza del 95%.
El presente estudio describe las características clínicas y evalúa el pronóstico a corto y a largo plazo de los pacientes con EII e indicación quirúrgica. El principal resultado fue que no se opera a casi un tercio de esos pacientes durante la hospitalización inicial. Los IQNO-EII presentan un aumento del riesgo de muerte a corto plazo en comparación con los tratados quirúrgicamente, pero las tasas de mortalidad entre los 61 días y los 3 años de seguimiento son similares.
Se observa una tasa de mortalidad a 60 días del 34,3% en el conjunto de los pacientes con EII e indicaciones quirúrgicas. Este porcentaje es más alto que el descrito en otros estudios, en los que las tasas de mortalidad hospitalaria estimadas están entre el 15 y el 20%14,24,25. Esta diferencia podría explicarse por los ampliamente descritos cambios de la epidemiologia de la EI con el paso del tiempo8,9,26. Estos cambios incluyen tasas superiores de episodios relacionados con la asistencia sanitaria22,27 y corresponden en gran parte a pacientes frágiles con múltiples comorbilidades que tienen un alto riesgo inherente de muerte, con independencia del tipo de EI y del tratamiento recibido.
Las guías de consenso establecen las indicaciones específicas en las que se recomienda el tratamiento quirúrgico21. Las decisiones acerca de las intervenciones quirúrgicas son complejas y, aunque la cirugía cardiaca puede salvar la vida del paciente, su empleo también conlleva un riesgo significativo. Esto hace que a veces no se realice la cirugía a pesar de que esté indicada, debido a comorbilidades graves o un fallo multiorgánico grave en el momento en que se toma la decisión. Es de destacar que, en nuestro estudio, los IQNO-EII constituían el 30,6% del total de pacientes con indicaciones quirúrgicas, lo cual está claramente dentro del intervalo de valores descrito por otros autores (el 24% en el estudio de Chu et al.13 y el 45% en el estudio de Fernández-Hidalgo et al.14). El perfil clínico de los IQNO-EII se caracteriza porque son de más edad y tienen más comorbilidades, una peor función renal y mayor frecuencia de ictus y embolias. La combinación de todos estos factores relacionados con el paciente y de las complicaciones clínicas conduce a un riesgo quirúrgico prohibitivo, lo cual hace que no se practique la intervención quirúrgica a estos pacientes. Como consecuencia de ello, el pronóstico a corto plazo de los IQNO-EII es malo (hasta un 64% de mortalidad en nuestra cohorte).
La decisión de practicar una intervención quirúrgica temprana en la EI ha sido siempre difícil; sin embargo, cada vez hay más evidencia de que un tratamiento quirúrgico temprano en la EI aumenta la supervivencia a corto plazo en comparación con el empleo de un tratamiento conservador y/o una intervención quirúrgica más tardía28,29. Las puntuaciones tradicionales para la cirugía cardiaca (STS, EuroSCORE) no son específicas o carecen de exactitud para la EI, y en estudios anteriores se han descrito resultados contradictorios17,19,30,31. Estos resultados indican que son necesarias nuevas investigaciones para evaluar el riesgo operatorio y facilitar la toma de decisiones clínicas respecto al tratamiento quirúrgico en la EII.
El papel del tratamiento quirúrgico temprano como factor pronóstico respecto a la supervivencia a largo plazo es objeto de controversia24,32. Los estudios contemporáneos muestran un posible beneficio del tratamiento quirúrgico temprano13,14,20,33 por lo que respecta a la mortalidad a medio y largo plazo, en comparación con lo observado en un grupo con tratamiento médico. Otros estudios han mostrado unas tasas de mortalidad superiores en los pacientes con EI después de la hospitalización índice, sobre todo debido a trastornos no cardiacos34–36. En nuestro estudio no se observaron diferencias de mortalidad más allá de los primeros 60 días tras el alta entre los pacientes tratados quirúrgicamente y los IQNO-EII, y se identificó que la diabetes mellitus, el índice de Charlson y el antecedente de EI eran factores independientes predictivos de la mortalidad a largo plazo. Estos resultados respaldan la hipótesis de que el pronóstico a largo plazo depende en mayor medida de los trastornos y las comorbilidades del paciente que del tratamiento recibido durante el ingreso en el hospital17,37,38. Algunos de los IQNO-EII que sobrevivieron más allá de los primeros 60 días pudieron obtener un beneficio con el tratamiento prolongado con antibióticos supresores. El papel del tratamiento antibiótico oral en la EII no está bien establecido. Los antibióticos orales parecen ser eficaces para acortar el tratamiento intravenoso en algunos casos seleccionados de EI izquierda no complicada39. No hay información sobre el tratamiento con antibióticos supresores a largo plazo en los IQNO-EII, y solo hay 1 descripción de presentaciones de casos40 y menciones breves de este tratamiento en algunas series contemporáneas7,14. En este contexto, como ya se ha indicado41,42, se ha demostrado que un abordaje multidisciplinario mejora la mortalidad hospitalaria y a corto plazo de los pacientes con una EI de válvula nativa, mientras que la evidencia respecto a los resultados a largo plazo en la EI de válvulas protésicas es menor43. Un abordaje basado en un seguimiento estricto y un tratamiento personalizado podría ser de especial utilidad en esta cohorte de IQNO-EII para mejorar el pronóstico a largo plazo.
En el conjunto de los pacientes con indicaciones quirúrgicas, se observa también que la ausencia de un diagnóstico microbiológico es un factor independiente predictivo de la mortalidad a corto plazo. Asimismo Díez Vilanueva et al.44 han descrito anteriormente que la falta de un diagnóstico microbiológico es un predictor independiente de la mortalidad hospitalaria debido al retraso diagnóstico y la dificultad de determinar el tratamiento adecuado. No es de extrañar que en los IQNO-EII la infección por S. aureus se asociara de manera independiente con un peor resultado a corto plazo. Esta observación tiene interés teniendo en cuenta que S. aureus ha pasado a ser la especie predominante en la etiología de la EI en los países desarrollados45 y que a menudo se asocia con tasas inferiores de tratamiento quirúrgico debido a complicaciones hemodinámicas o de órganos diana que aumentan el riesgo quirúrgico13.
Nuestro estudio tiene algunas limitaciones. En primer lugar, algunos de los pacientes fueron trasladados a nuestro centro terciario procedentes de otros centros, y sus datos pueden haberse visto afectados por un sesgo de remisión de pacientes. En segundo lugar, se incluyó solo a pacientes en los que se rechazó el tratamiento quirúrgico en la hospitalización índice, y no a los pacientes con complicaciones o indicaciones quirúrgicas cuyo tratamiento quirúrgico se rechazó en el seguimiento. En tercer lugar, no se registró el modo de muerte; por consiguiente, no se dispone de estimaciones de la proporción de muertes de causa cardiovascular. Por último, la principal limitación existente en la evaluación de la repercusión pronóstica del tratamiento quirúrgico en este contexto clínico radica en la dificultad de obtener una estimación no sesgada de este efecto, a pesar del ajuste estadístico aplicado.
CONCLUSIONESEn este estudio, llevado a cabo en una cohorte contemporánea de pacientes con EII e indicaciones para el tratamiento quirúrgico, casi un tercio de ellos no fueron operados durante la hospitalización índice. Los IQNO-EII tuvieron un mayor riesgo de mortalidad a corto plazo en comparación con los tratados quirúrgicamente, pero mostraron unas tasas similares de mortalidad entre los 61 días y los 3 años de seguimiento. En esta población es de crucial importancia un abordaje multidisciplinario, que debe considerarse obligatorio para los pacientes que presentan comorbilidades graves. Serán necesarios más estudios para determinar el riesgo operatorio real de estos pacientes por lo que respecta a los resultados a largo plazo, lo cual podría ser útil para tomar la decisión de practicar una intervención.
FINANCIACIÓNA. Bayés-Genís ha recibido subvenciones del Ministerio de Educación y Ciencia (SAF2014–59892), Fundació La Marató de TV3 (201502, 201516), CIBER Cardiovascular (CB16/11/00403) y AdvanceCat 2014.
CONFLICTO DE INTERESESNo se declara ninguno.
- –
En estudios previos se han evaluado los factores clínicos del riesgo de mortalidad en la EI, sin abordar la indicación quirúrgica. El papel de la cirugía en la EI es controvertido, en especial por lo que respecta a la mortalidad a largo plazo. Las puntuaciones de riesgo y los criterios quirúrgicos tienen en cuenta la mortalidad hospitalaria.
- –
Se ha observado que un abordaje multidisciplinario mejora el pronóstico en la EI.
- –
Este estudio, llevado a cabo en un hospital terciario de España con un equipo de EI y un seguimiento multidisciplinario estricto, aporta la información más detallada existente sobre los pacientes con una indicación quirúrgica que no son operados.