El impacto de la intervención coronaria percutánea (ICP) sobre oclusiones coronarias crónicas totales (OCT) presenta controversias. Se analizan los resultados agudos y al seguimiento en nuestro entorno.
MétodosRegistro prospectivo de ICP sobre OCT en 24 centros durante 2 años.
ResultadosSe realizaron 1.000 ICP sobre OCT en 952 pacientes. La mayoría tenía síntomas (81,5%) y cardiopatía isquémica previa (59,2%), y hubo intentos de desobstrucción previos en un 15%. El SYNTAX anatómico fue 19,5 ± 10,6 y tenía J-score > 2 el 17,3%. El procedimiento fue retrógrado en 92 pacientes (9,2%). La tasa de éxito fue del 74,9%, mayor en aquellos sin ICP previa (el 82,2 frente al 75,2%; p = 0,001), con J-score ≤ 2 (el 80,5 frente al 69,5%; p = 0,002) y con el uso de ecografía intravascular (el 89,9 frente al 76,2%; p = 0,001), que fue predictor independiente del éxito. Por el contrario, lesiones calcificadas, > 20 mm o con muñón proximal romo lo fueron de fracaso. El 7,1% tuvo complicaciones, como perforación (3%), infarto (1,3%) o muerte (0,5%). Al año de seguimiento, el 88,2% mejoró clínicamente en caso de ICP exitosa (frente al 34,8%; p < 0,001). Dicha mejoría se asoció con menor mortalidad. La tasa de mortalidad al año fue del 1,5%.
ConclusionesLos pacientes del Registro Ibérico con OCT tratados con ICP presentan complejidad clínico-anatómica, tasas de éxito y complicaciones similares a los de otros registros nacionales e importante impacto de la recanalización exitosa en la mejoría funcional, que a su vez se asoció con menor mortalidad.
Palabras clave
El resultado de la intervención coronaria percutánea (ICP) sobre oclusiones coronarias crónicas totales (OCT) genera controversia en la comunidad cardiológica1. Esto ha generado cierto escepticismo a la hora de indicar dichos procedimientos, dado que son, por lo general, complejos, de mayor duración, con mayores dosis de radiación y menor tasa de éxito2,3. De hecho, pese a que hasta el 30% de los pacientes tratados con coronariografía presentan al menos una OCT, actualmente en nuestro entorno se intenta ICP sobre dicha lesión solo en un ∼4%4,5. Dos son las razones fundamentales que explican estas reticencias: por un lado, las dudas iniciales en cuanto al beneficio pronóstico, entendido como mortalidad de causa cardiovascular, no se han visto despejadas en estudios más recientes6 pese a la constante mejora en parámetros como la función ventricular, el grado de angina o la carga arrítmica de los pacientes en múltiples registros7–11; por otro lado, la tasa de éxito de centros con alta experiencia en estas intervenciones no coincide con la obtenida en los registros de vida real más amplios12–15 aun con mejores resultados en general gracias a las mejoras técnicas y al establecimiento de programas (y personal) específicamente formados.
En este sentido, los objetivos del presente Registro Ibérico son, en primer lugar, determinar la tasa actual de éxito de los intentos de desobstrucción de OCT en nuestro entorno por operadores específicamente formados, a través de una serie consecutiva a lo largo de 2 años y, en segundo lugar, conocer el impacto en el pronóstico y la capacidad funcional tanto del éxito como del fracaso de dicha intervención.
MÉTODOSDefinición y registro de los casosSe realizó un registro prospectivo y consecutivo de los pacientes a los que se realizó angioplastia sobre OCT a través del Registro Ibérico. Un total de 32 centros de España y Portugal participaron en dicho registro. Se seleccionó un periodo de 2 años de reclutamiento desde enero de 2015 hasta diciembre de 2016, en el que un total de 24 de los centros participantes incluyeron a pacientes (tabla del material suplementario). Se definió OCT como la interrupción documentada angiográficamente del flujo anterógrado de una arteria coronaria, de una duración conocida o sospechada > 3 meses (con flujo Thrombolysis In Myocardial Infarction [TIMI] = 0)1. Participaron 24 centros seleccionados de toda España en los que había al menos 1 operador con experiencia en angioplastia sobre OCT que registró todos sus casos consecutivamente, de manera independiente y sin monitorización externa. Se consideró operador con experiencia a aquel con historia de al menos 50 oclusiones crónicas y una mentorización previa en esta intervención. Si bien este criterio supone un sesgo de selección, el objetivo es reflejar los resultados actuales de esta técnica con una estrategia específica. Tras la obtención del consentimiento informado, se obtuvieron los datos clínicos, anatómicos (incluidos los específicos de la oclusión) y del procedimiento. Se consideró que los pacientes tenían el antecedente de cardiopatía isquémica solo si se se les había diagnosticado antes del procedimiento en el que se detectaron las OCT que tratar. Se realizó seguimiento hospitalario y al menos un seguimiento clínico al alta a un 99% de los pacientes incluidos. Se excluyeron 37 procedimientos por errores de inclusión o datos duplicados. Realizó la valoración clínica el cardiólogo clínico responsable mediante el grado funcional de angina (I a IV) de la Canadian Cardiovascular Society y el de disnea (I a IV) según la New York Heart Association; se consideró mejoría clínica la reducción en al menos 1 grado en dichas escalas. Además se evalúo la calidad de vida mediante la escala EQ-5D y el cuestionario de angina de Seattle en una subpoblación. Cada centro introdujo los datos en una plataforma online, cumpliendo con las exigencias de la Ley de Protección de Datos, a la que solo tenían acceso los operadores participantes y los coordinadores del registro. El registro está avalado por la Sección de Hemodinámica y Cardiología Intervencionista de la Sociedad Española de Cardiología y se ha financiado con una beca no condicionada por Abbott Vascular España.
Métodos estadísticosLos datos se expresan como frecuencia absoluta y porcentaje en caso de variables cualitativas. Las variables cuantitativas se describen como media ± desviación estándar o mediana [intervalo intercuartílico] dependiendo de la distribución de las variables. La comparación de grupos se analizó mediante el test de la t de Student o su equivalente no paramétrico U de Mann-Whitney para las variables continuas, y el test de la χ2 o el test exacto de Fisher para las variables categóricas. La significación estadística se definió como p < 0,05. Las variables con p < 0,10 en el análisis univariable se incluyeron en un modelo de regresión logística multivariable para determinar los predictores de éxito de la recanalización, los predictores de complicaciones y los de mejoría funcional. Se estimaron las curvas de supervivencia en el seguimiento de la mortalidad total mediante log-rank test en función del éxito o el fracaso de la recanalización de las OCT. No se analizaron los predictores de mortalidad para evitar fenómeno de sobreajuste por su baja incidencia.
Todos los análisis se realizaron con el programa estadístico SPSS Statistics, versión 24.0.
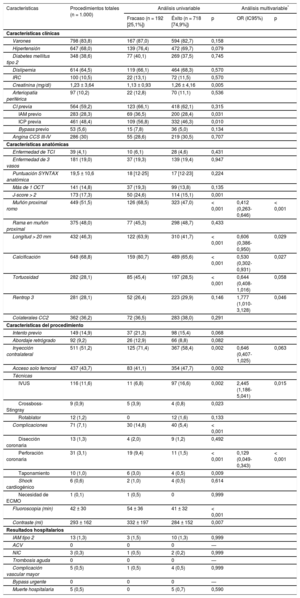
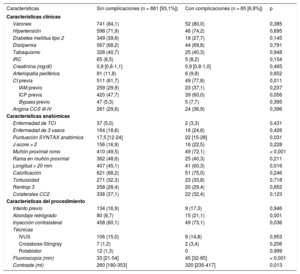
RESULTADOSCaracterísticas basalesSe realizaron en total 1.000 angioplastias sobre OCT en 952 pacientes en un periodo de 2 años; el 83,8% eran varones y la media de edad, 65,5 ± 11,3 años. La mayoría de los pacientes tenían síntomas (81,5%) y cardiopatía isquémica previa (59,2%), con revascularización quirúrgica en el 5,6% y percutánea en el 48,4%, con intentos previos de desobstrucción en un 15%. La media de la puntuación SYNTAX anatómica fue 19,5 ± 10,6 (con enfermedad de tronco común izquierdo en un 4,1% y más de 1 oclusión crónica en un 14,8%) y tenía J-score > 2 un 17,3%. Las principales características clínicas y anatómicas se resumen en la tabla 1.
Características clínicas, anatómicas, del procedimiento y hospitalarias, junto con los principales predictores de éxito angiográfico
| Características | Procedimientos totales (n = 1.000) | Análisis univariable | Análisis multivariable* | |||
|---|---|---|---|---|---|---|
| Fracaso (n = 192 [25,1%]) | Éxito (n = 718 [74,9%]) | p | OR (IC95%) | p | ||
| Características clínicas | ||||||
| Varones | 798 (83,8) | 167 (87,0) | 594 (82,7) | 0,158 | ||
| Hipertensión | 647 (68,0) | 139 (76,4) | 472 (69,7) | 0,079 | ||
| Diabetes mellitus tipo 2 | 348 (38,6) | 77 (40,1) | 269 (37,5) | 0,745 | ||
| Dislipemia | 614 (64,5) | 119 (66,1) | 464 (68,3) | 0,570 | ||
| IRC | 100 (10,5) | 22 (13,1) | 72 (11,5) | 0,570 | ||
| Creatinina (mg/dl) | 1,23 ± 3,64 | 1,13 ± 0,93 | 1,26 ± 4,16 | 0,005 | ||
| Arteriopatía periférica | 97 (10,2) | 22 (12,8) | 70 (11,1) | 0,536 | ||
| CI previa | 564 (59,2) | 123 (66,1) | 418 (62,1) | 0,315 | ||
| IAM previo | 283 (28,3) | 69 (36,5) | 200 (28,4) | 0,031 | ||
| ICP previa | 461 (48,4) | 109 (56,8) | 332 (46,3) | 0,010 | ||
| Bypass previo | 53 (5,6) | 15 (7,8) | 36 (5,0) | 0,134 | ||
| Angina CCS III-IV | 286 (30) | 55 (28,6) | 219 (30,5) | 0,707 | ||
| Características anatómicas | ||||||
| Enfermedad de TCI | 39 (4,1) | 10 (6,1) | 28 (4,6) | 0,431 | ||
| Enfermedad de 3 vasos | 181 (19,0) | 37 (19,3) | 139 (19,4) | 0,947 | ||
| Puntuación SYNTAX anatómica | 19,5 ± 10,6 | 18 [12-25] | 17 [12-23] | 0,224 | ||
| Más de 1 OCT | 141 (14,8) | 37 (19,3) | 99 (13,8) | 0,135 | ||
| J-score > 2 | 173 (17,3) | 50 (24,6) | 114 (15,1) | 0,001 | ||
| Muñón proximal romo | 449 (51,5) | 126 (68,5) | 323 (47,0) | < 0,001 | 0,412 (0,263-0,646) | < 0,001 |
| Rama en muñón proximal | 375 (48,0) | 77 (45,3) | 298 (48,7) | 0,433 | ||
| Longitud > 20 mm | 432 (46,3) | 122 (63,9) | 310 (41,7) | < 0,001 | 0,606 (0,386-0,950) | 0,029 |
| Calcificación | 648 (68,8) | 159 (80,7) | 489 (65,6) | < 0,001 | 0,530 (0,302-0,931) | 0,027 |
| Tortuosidad | 282 (28,1) | 85 (45,4) | 197 (28,5) | < 0,001 | 0,644 (0,408-1,016) | 0,058 |
| Rentrop 3 | 281 (28,1) | 52 (26,4) | 223 (29,9) | 0,146 | 1,777 (1,010-3,128) | 0,046 |
| Colaterales CC2 | 362 (36,2) | 72 (36,5) | 283 (38,0) | 0,291 | ||
| Características del procedimiento | ||||||
| Intento previo | 149 (14,9) | 37 (21,3) | 98 (15,4) | 0,068 | ||
| Abordaje retrógrado | 92 (9,2) | 26 (12,9) | 66 (8,8) | 0,082 | ||
| Inyección contralateral | 511 (51,2) | 125 (71,4) | 367 (58,4) | 0,002 | 0,646 (0,407-1,025) | 0,063 |
| Acceso solo femoral | 437 (43,7) | 83 (41,1) | 354 (47,7) | 0,002 | ||
| Técnicas | ||||||
| IVUS | 116 (11,6) | 11 (6,8) | 97 (16,6) | 0,002 | 2,445 (1,186-5,041) | 0,015 |
| Crossboss-Stingray | 9 (0,9) | 5 (3,9) | 4 (0,8) | 0,023 | ||
| Rotablator | 12 (1,2) | 0 | 12 (1,6) | 0,133 | ||
| Complicaciones | 71 (7,1) | 30 (14,8) | 40 (5,4) | < 0,001 | ||
| Disección coronaria | 13 (1,3) | 4 (2,0) | 9 (1,2) | 0,492 | ||
| Perforación coronaria | 31 (3,1) | 19 (9,4) | 11 (1,5) | < 0,001 | 0,129 (0,049-0,343) | < 0,001 |
| Taponamiento | 10 (1,0) | 6 (3,0) | 4 (0,5) | 0,009 | ||
| Shock cardiogénico | 6 (0,6) | 2 (1,0) | 4 (0,5) | 0,614 | ||
| Necesidad de ECMO | 1 (0,1) | 1 (0,5) | 0 | 0,999 | ||
| Fluoroscopia (min) | 42 ± 30 | 54 ± 36 | 41 ± 32 | < 0,001 | ||
| Contraste (ml) | 293 ± 162 | 332 ± 197 | 284 ± 152 | 0,007 | ||
| Resultados hospitalarios | ||||||
| IAM tipo 2 | 13 (1,3) | 3 (1,5) | 10 (1,3) | 0,999 | ||
| ACV | 0 | 0 | 0 | — | ||
| NIC | 3 (0,3) | 1 (0,5) | 2 (0,2) | 0,999 | ||
| Trombosis aguda | 0 | 0 | 0 | — | ||
| Complicación vascular mayor | 5 (0,5) | 1 (0,5) | 4 (0,5) | 0,999 | ||
| Bypass urgente | 0 | 0 | 0 | — | ||
| Muerte hospitalaria | 5 (0,5) | 0 | 5 (0,7) | 0,590 | ||
ACV: accidente cerebrovascular; CC2: colateral connection 2; CCS: Canadian Cardiovascular Society; CI: cardiopatía isquémica; ECMO: oxigenador extracorpóreo de membrana; IAM: infarto agudo de miocardio; IC95%: intervalo de confianza del 95%; ICP: intervención coronaria percutánea; IRC: insuficiencia renal crónica; IVUS: ecografía intravascular; NIC: nefropatía inducida por contraste; OCT: oclusión coronaria crónica total; OR: odds ratio; TCI: tronco común izquierdo.
Las características del procedimiento, así como los factores predictores de recanalización exitosa y de complicaciones se resumen en la tabla 1 y la tabla 2 respectivamente. La arteria coronaria derecha fue la más comúnmente afectada (el 50,2%; éxito del 73,7%), seguida de la descendente anterior (el 34,3%; éxito del 83,5%) y la circunfleja (el 14,9%; éxito del 87,3%). El procedimiento fue retrógrado en un total de 92 pacientes (9,2%), y se planteó como primera opción en el 75%.
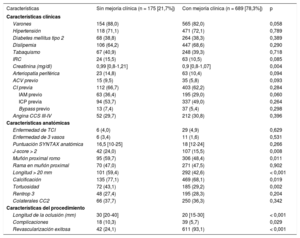
Incidencia y predictores de complicaciones relacionadas con el procedimiento
| Características | Sin complicaciones (n = 881 [93,1%]) | Con complicaciones (n = 65 [6,9%]) | p |
|---|---|---|---|
| Características clínicas | |||
| Varones | 741 (84,1) | 52 (80,0) | 0,385 |
| Hipertensión | 598 (71,9) | 46 (74,2) | 0,695 |
| Diabetes mellitus tipo 2 | 349 (39,6) | 18 (27,7) | 0,145 |
| Dislipemia | 567 (68,2) | 44 (69,8) | 0,791 |
| Tabaquismo | 328 (40,7) | 25 (40,3) | 0,948 |
| IRC | 65 (8,5) | 5 (8,2) | 0,154 |
| Creatinina (mg/dl) | 0,9 [0,8-1,1] | 0,9 [0,8-1,0] | 0,465 |
| Arteriopatía periférica | 91 (11,8) | 6 (9,8) | 0,652 |
| CI previa | 511 (61,7) | 49 (77,8) | 0,011 |
| IAM previo | 259 (29,9) | 23 (37,1) | 0,237 |
| ICP previa | 420 (47,7) | 39 (60,0) | 0,056 |
| Bypass previo | 47 (5,3) | 5 (7,7) | 0,395 |
| Angina CCS III-IV | 261 (29,6) | 24 (36,9) | 0,396 |
| Características anatómicas | |||
| Enfermedad de TCI | 37 (5,0) | 2 (3,3) | 0,431 |
| Enfermedad de 3 vasos | 164 (18,6) | 16 (24,6) | 0,426 |
| Puntuación SYNTAX anatómica | 17,5 [12-24] | 22 [15-28] | 0,031 |
| J-score > 2 | 156 (16,9) | 16 (22,5) | 0,228 |
| Muñón proximal romo | 410 (49,5) | 49 (72,1) | < 0,001 |
| Rama en muñón proximal | 362 (48,6) | 25 (40,3) | 0,211 |
| Longitud > 20 mm | 407 (45,1) | 41 (60,3) | 0,016 |
| Calcificación | 621 (68,2) | 51 (75,0) | 0,246 |
| Tortuosidad | 271 (32,3) | 23 (33,8) | 0,718 |
| Rentrop 3 | 258 (28,4) | 20 (29,4) | 0,852 |
| Colaterales CC2 | 338 (37,1) | 22 (32,4) | 0,123 |
| Características del procedimiento | |||
| Intento previo | 134 (16,9) | 9 (17,3) | 0,946 |
| Abordaje retrógrado | 80 (8,7) | 15 (21,1) | 0,001 |
| Inyección contralateral | 458 (60,1) | 49 (73,1) | 0,036 |
| Técnicas | |||
| IVUS | 106 (15,0) | 9 (14,8) | 0,953 |
| Crossboss-Stingray | 7 (1,2) | 2 (3,4) | 0,206 |
| Rotablator | 12 (1,3) | 0 | 0,999 |
| Fluoroscopia (min) | 33 [21-54] | 45 [32-85] | < 0,001 |
| Contraste (ml) | 260 [180-353] | 320 [235-417] | 0,013 |
CC2: colateral connection 2; CCS: Canadian Cardiovascular Society; CI: cardiopatía isquémica; IAM: infarto agudo de miocardio; ICP: intervención coronaria percutánea; IRC: insuficiencia renal crónica; IVUS: ecografía intravascular; TCI: tronco común izquierdo.
Los valores expresan n (%), media ± desviación estándar o mediana [intervalo intercuartílico].
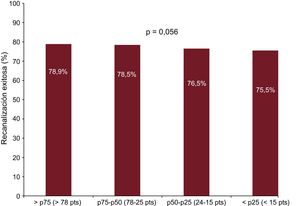
La tasa general de éxito fue del 74,9%, mayor en aquellos sin intentos previos (el 82,2 frente al 75,2%; p = 0,001), con J-score ≤ 2 (el 80,5 frente al 69,5%; p = 0,002) y los explorados con IVUS (el 89,9 frente al 76,2%; p = 0,001). De hecho, el empleo de IVUS fue el único factor modificable que resultó predictor independiente de éxito (odds ratio [OR] = 2,445; intervalo de confianza del 95% [IC95%], 1,186-5,041; p = 0,015). Los pacientes con peor función renal y aquellos que sufrieron complicaciones durante el procedimiento tuvieron las menores tasas de éxito, y en particular la presencia de perforaciones coronarias se asoció con una reducción significativa de las recanalizaciones exitosas (el 34,5 frente al 79,9%; p < 0,001). Los principales factores sintetizados por el J-score, como calcificación grave, longitud > 20 mm y un muñón proximal romo, fueron también predictores independientes de recanalización fallida. El éxito varió entre centros del 68 al 91% y fue superior en el cuartil más alto por número de procedimientos (p = 0,056).
La tasa de complicaciones asociada con el procedimiento fue del 6,9%: perforación coronaria (3%), taponamiento cardiaco (1%), infarto de miocardio (1,3%) y muerte (0,5%). Los factores asociados con complicación se resumen en la tabla 2; los predictores independientes fueron la cardiopatía isquémica previa (OR = 2,230; IC95%, 1,104-4,505; p = 0,025), un muñón proximal romo (OR = 2,068; IC95%, 1,088-3,934; p = 0,027) y el acceso retrógrado (OR = 3,527; IC95%, 1,691-7,359; p = 0,001). No hubo diferencias significativas en la mortalidad hospitalaria en función del éxito o el fracaso de la ICP, con una tasa general del 0,5%.
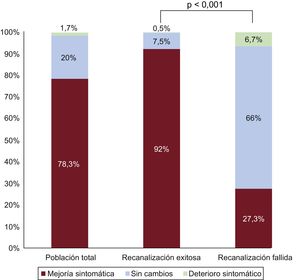
Resultados clínicos e impacto pronósticoTras una mediana de seguimiento de 365 [167-532] días, el 78,3% de los pacientes presentaron mejoría de su disnea según la clase funcional de la New York Heart Association o de la angina según el grado de la Canadian Cardiovascular Society. En el 95% de los pacientes con al menos 2 años de seguimiento que mejoraron en el primer año, la mejoría persistía después. Además, en una subpoblación de 183 pacientes se observó una mejoría significativa en la escala EQ-5D de 0,794 ± 0,115 a 0,869 ± 0,097 (p = 0,092) y en el cuestionario de angina de Seattle de 83,4 (75,4-90,0) a 95,1 (87,3-99,0) (p < 0,001). Los principales factores asociados con mejoría funcional se muestran en la tabla 3. La mejoría clínica fue significativamente menor en caso de ICP fallida (el 27,3 frente al 92%; p < 0,001), tal y como se resume en la figura 1. Además de la recanalización fallida, la presencia de otras condiciones clínicas asociadas con deterioro funcional, como infarto o ictus previos y enfermedad arterial periférica, se asociaron con ausencia de mejoría clínica. A su vez, los pacientes con menor grado de mejoría clínica sufrieron mayor mortalidad (tabla 4).
Principales predictores de mejoría clínica en el seguimiento tras el procedimiento percutáneo de desobstrucción
| Características | Sin mejoría clínica (n = 175 [21,7%]) | Con mejoría clínica (n = 689 [78,3%]) | p |
|---|---|---|---|
| Características clínicas | |||
| Varones | 154 (88,0) | 565 (82,0) | 0,058 |
| Hipertensión | 118 (71,1) | 471 (72,1) | 0,789 |
| Diabetes mellitus tipo 2 | 68 (38,8) | 264 (38,3) | 0,389 |
| Dislipemia | 106 (64,2) | 447 (68,6) | 0,290 |
| Tabaquismo | 67 (40,9) | 248 (39,3) | 0,718 |
| IRC | 24 (15,5) | 63 (10,5) | 0,085 |
| Creatinina (mg/dl) | 0,99 [0,8-1,21] | 0,9 [0,8-1,07] | 0,004 |
| Arteriopatía periférica | 23 (14,8) | 63 (10,4) | 0,094 |
| ACV previo | 15 (9,5) | 35 (5,8) | 0,093 |
| CI previa | 112 (66,7) | 403 (62,2) | 0,284 |
| IAM previo | 63 (36,4) | 195 (29,0) | 0,060 |
| ICP previa | 94 (53,7) | 337 (49,0) | 0,264 |
| Bypass previo | 13 (7,4) | 37 (5,4) | 0,298 |
| Angina CCS III-IV | 52 (29,7) | 212 (30,8) | 0,396 |
| Características anatómicas | |||
| Enfermedad de TCI | 6 (4,0) | 29 (4,9) | 0,629 |
| Enfermedad de 3 vasos | 6 (3,4) | 11 (1,6) | 0,531 |
| Puntuación SYNTAX anatómica | 16,5 [10-25] | 18 [12-24] | 0,266 |
| J-score > 2 | 42 (24,0) | 107 (15,5) | 0,008 |
| Muñón proximal romo | 95 (59,7) | 306 (48,4) | 0,011 |
| Rama en muñón proximal | 70 (47,0) | 271 (47,5) | 0,902 |
| Longitud > 20 mm | 101 (59,4) | 292 (42,6) | < 0,001 |
| Calcificación | 135 (77,1) | 469 (68,1) | 0,019 |
| Tortuosidad | 72 (43,1) | 185 (29,2) | 0,002 |
| Rentrop 3 | 48 (27,4) | 195 (28,3) | 0,204 |
| Colaterales CC2 | 66 (37,7) | 250 (36,3) | 0,342 |
| Características del procedimiento | |||
| Longitud de la oclusión (mm) | 30 [20-40] | 20 [15-30] | < 0,001 |
| Complicaciones | 18 (10,3) | 39 (5,7) | 0,029 |
| Revascularización exitosa | 42 (24,1) | 611 (93,1) | < 0,001 |
ACV: accidente cerebrovascular; CC2: colateral connection 2; CCS: Canadian Cardiovascular Society; IAM: infarto agudo de miocardio; ICP: intervención coronaria percutánea; IRC: insuficiencia renal crónica; TCI: tronco común izquierdo.
Los valores expresan n (%), media ± desviación estándar o mediana [intervalo intercuartílico].
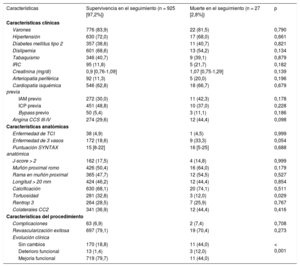
Principales predictores de la mortalidad total acumulada tras el procedimiento percutáneo de desobstrucción
| Características | Supervivencia en el seguimiento (n = 925 [97,2%]) | Muerte en el seguimiento (n = 27 [2,8%]) | p |
|---|---|---|---|
| Características clínicas | |||
| Varones | 776 (83,9) | 22 (81,5) | 0,790 |
| Hipertensión | 630 (72,0) | 17 (68,0) | 0,661 |
| Diabetes mellitus tipo 2 | 357 (38,6) | 11 (40,7) | 0,821 |
| Dislipemia | 601 (68,6) | 13 (54,2) | 0,134 |
| Tabaquismo | 346 (40,7) | 9 (39,1) | 0,879 |
| IRC | 95 (11,8) | 5 (21,7) | 0,182 |
| Creatinina (mg/dl) | 0,9 [0,76-1,09] | 1,07 [0,75-1,29] | 0,139 |
| Arteriopatía periférica | 92 (11,3) | 5 (20,0) | 0,196 |
| Cardiopatía isquémica previa | 546 (62,8) | 18 (66,7) | 0,679 |
| IAM previo | 272 (30,0) | 11 (42,3) | 0,178 |
| ICP previa | 451 (48,8) | 10 (37,0) | 0,228 |
| Bypass previo | 50 (5,4) | 3 (11,1) | 0,186 |
| Angina CCS III-IV | 274 (29,6) | 12 (44,4) | 0,098 |
| Características anatómicas | |||
| Enfermedad de TCI | 38 (4,9) | 1 (4,5) | 0,999 |
| Enfermedad de 3 vasos | 172 (18,6) | 9 (33,3) | 0,054 |
| Puntuación SYNTAX anatómica | 15 [8-22] | 16 [5-25] | 0,688 |
| J-score > 2 | 162 (17,5) | 4 (14,8) | 0,999 |
| Muñón proximal romo | 426 (50,4) | 16 (64,0) | 0,179 |
| Rama en muñón proximal | 365 (47,7) | 12 (54,5) | 0,527 |
| Longitud > 20 mm | 424 (46,2) | 12 (44,4) | 0,854 |
| Calcificación | 630 (68,1) | 20 (74,1) | 0,511 |
| Tortuosidad | 281 (32,8) | 3 (12,0) | 0,029 |
| Rentrop 3 | 264 (28,5) | 7 (25,9) | 0,767 |
| Colaterales CC2 | 341 (36,9) | 12 (44,4) | 0,416 |
| Características del procedimiento | |||
| Complicaciones | 63 (6,9) | 2 (7,4) | 0,708 |
| Revascularización exitosa | 697 (79,1) | 19 (70,4) | 0,273 |
| Evolución clínica | |||
| Sin cambios | 170 (18,8) | 11 (44,0) | < 0,001 |
| Deterioro funcional | 13 (1,4) | 3 (12,0) | |
| Mejoría funcional | 719 (79,7) | 11 (44,0) | |
CC2: colateral connection 2; CCS: Canadian Cardiovascular Society; IAM: infarto agudo de miocardio; ICP: intervención coronaria percutánea; IRC: insuficiencia renal crónica; TCI: tronco común izquierdo.
Los valores expresan n (%)o mediana [intervalo intercuartílico].
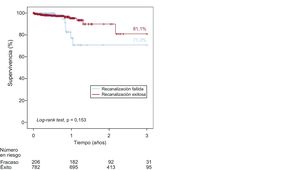
De los 877 pacientes que completaron el seguimiento a 1 año (el 92,1% del total), fallecieron 14 (1,5%), sin diferencias significativas independientemente del éxito de la recanalización. A partir del primer año de seguimiento, las curvas de mortalidad presentaron una divergencia a favor de aquellos con recanalización exitosa, y en los pacientes que alcanzaron los 3 años de seguimiento, la tasa de mortalidad era superior en caso de recanalización fallida (el 28,7 frente al 18,9%), sin alcanzar tampoco la significación estadística (p = 0,153) (figura 2). Los principales determinantes de mortalidad en el seguimiento se resumen en la tabla 4.
DISCUSIÓNLa realización de este registro nacional de oclusiones crónicas supone el primer esfuerzo contemporáneo de registrar prospectivamente el resultado de programas específicos de recanalización de OCT puestos en marcha hace relativamente poco en muchos centros españoles por operadores entrenados en esta técnica. Siguiendo estos criterios, se reclutó a un total de 952 pacientes de 24 centros, lo que supone el 15,8% del total de OCT tratadas en el mismo periodo en los 80 centros públicos cuyos datos se publicaron en los Registros Españoles de Hemodinámica y Cardiología Intervencionista4,5. Los principales hallazgos son: a) la evidencia de unas tasas de éxito similares a las presentadas por otros registros nacionales e internacionales y, en coincidencia con ellos, la existencia de una marcada variabilidad interhospitalaria, con tasas de éxito entre el 68 y el 91%, que son superiores en el cuartil más alto por número de procedimientos (figura 3); b) si bien este registro no presenta un brazo de solo tratamiento médico, sí que pone en evidencia que los pacientes enviados a desobstrucción percutánea para los que finalmente fue necesario el tratamiento médico por recanalización fallida presentaban no solo un estado funcional peor, sino también una mortalidad absoluta superior a partir del primer año de seguimiento, aunque esta no alcanzó significación estadística, y c) aunque la validación de algunos rasgos de complejidad (resumidos en el J-score) resultó útil para predecir la recanalización fallida, fue de especial interés que en este registro se identificaran factores que lastran los resultados y son modificables, como el escaso uso de la IVUS o las bajas tasas de éxito por vía retrograda, que indican puntos de referencia para futuros estudios y dianas por las que empezar a trabajar para mejorar estos resultados.
Los pacientes con OCT presentaron, como es característico, una alta incidencia de múltiples factores de riesgo cardiovascular y de daño de otros órganos diana, así como enfermedad multivaso, con una media de SYNTAX anatómica de 19,5 ± 10,6, y lesiones complejas con J-score > 2 en el 17,3% de los pacientes. Esto coincide con los datos del Canadian Multicentre CTO Registry7 y otros similares7,16–19 que indicaban que las OCT aisladas solo se dan en un 47% de los pacientes. Es común que para los pacientes con enfermedad de un vaso o multivaso pero con otras comorbilidades o en caso de mala visualización de los lechos distales se descarte la cirugía. El tratamiento médico en esta situación ha resultado durante décadas la primera alternativa, pero una proporción importante de pacientes sigue presentando signos de isquemia o síntomas relevantes8–11; en concreto, hasta el 30% de los pacientes incluidos en el Registro Ibérico tenían angina en grado funcional III o IV de la Canadian Cardiovascular Society. Estos datos, junto con la mala evolución de los pacientes cuya recanalización resultó fallida frente a los exitosos, apuntan a que en nuestro entorno las indicaciones de una ICP sobre OCT son adecuadas.
Aspectos técnicos y variabilidad interhospitalariaEl empleo de técnicas de imagen como la IVUS o incluso la tomografía computarizada están poco extendidas en nuestro entorno (∼11%) pese a que podrían aportar beneficios diagnósticos y terapéuticos en casos con limitada visualización angiográfica. Ciertos estudios indican que la IVUS se emplea fundamentalmente en OCT más complejas y que incrementa la tasa de éxito. Esta técnica se emplea en más del 40% de los casos en el Japanese Multicenter CTO Registry20 y en el Multicenter Korean CTO Registry21. Sin embargo, en el European Registry of Chronic Total Occlusion10,22 las tasas son menores (el 2,9% del total; el 9,2% de las retrógradas) e indican, del mismo modo que el Registro Ibérico, que entre operadores menos expertos su uso puede ser menor. Habara et al.23 ya habían analizado el impacto de la experiencia de los operadores, pues demostraron que la asistencia mediante IVUS para el cruce de la guía presenta una clara curva de aprendizaje que marca la necesidad de apoyarse en operadores expertos para lograr un impacto positivo de esta técnica24. Lo mismo podría decirse del abordaje retrógrado, que en nuestra serie resulta predictor de complicaciones y es otro de los factores modificables para aumentar la tasa de éxito. No resulta predictor independiente de éxito el uso de 2 catéteres (uno para inyección contralateral), lo que podría indicar que tan solo se emplea esta estrategia en los casos más complejos y no en todos en los que puede resultar beneficiosa20,21; esta misma explicación puede darse al hecho de que la tasa de recanalización exitosa sea mayor en caso de la ICP sobre la arteria circunfleja, cuando en series previas ha resultado siempre menor20–23. De hecho, menos del 15% de los intentos se realizaron sobre dicha arteria, lo que señala que para un porcentaje no despreciable de pacientes que podrían beneficiarse de recanalización percutánea mediante técnicas específicas se estaría tomando el tratamiento médico como primera y única opción. Por otro lado, el hecho de que sufran más complicaciones los casos finalmente fallidos podría señalar otro potencial punto modificable para aumentar el éxito e identificar a los pacientes en riesgo de complicaciones, lo que permitiría detener el procedimiento o modificar el planteamiento antes de que estas ocurran.
Impacto pronósticoNo es el objetivo de este estudio demostrar el impacto en la mortalidad, puesto que este es un aspecto controvertido que requiere estudios con diseños estrictos y grupo de control, pese a lo cual en el terreno de las OCT resultan frecuentemente cuestionados25. Sin embargo, destaca la baja tasa de complicaciones, sin casos de cirugía cardiaca urgente y con una mortalidad periprocedimiento de solo el 0,5%. Además, el claro beneficio funcional de los pacientes, que a su vez se asocia con menor mortalidad en el seguimiento (p < 0,001) (tabla 4), confirma que en casos bien indicados hay beneficios innegables para nuestros pacientes tratados con recanalización de OCT. Aunque algunos estudios, como el SYNTAX26 o el de Banerjee et al.18, compararon la revascularización percutánea de OCT frente a cirugía con resultados discretos en el brazo de revascularización percutánea, estas cohortes no son actuales y además incluyen a pacientes con enfermedad multivaso, sin tener en consideración que los resultados de la cirugía son claramente peores cuando se emplean injertos de safena y no mamaria, lo que explicaría el escaso uso de la cirugía en pacientes con enfermedad de un solo vaso y en especial los que presentan oclusión de coronaria derecha, que habitualmente no es revascularizable con mamaria y que de hecho es la arteria más comúnmente afectada por OCT27–29. El Registro Ibérico indica que, aunque no es evidente en el primer año tras la intervención, podría reducirse significativamente la mortalidad en el seguimiento a más largo plazo y demuestra que actualmente la recanalización percutánea de OCT en pacientes sin indicación quirúrgica (por alto riesgo o baja puntuación SYNTAX) es una alternativa que tener en cuenta en nuestro medio, en especial para los pacientes cuyos síntomas e isquemia el tratamiento médico no logre paliar.
LimitacionesLas principales limitaciones del presente estudio residen en que, pese a haberse realizado de manera prospectiva y sistemática, los datos son declarativos y no monitorizados, sin análisis angiográfico centralizado. De hecho, los pacientes incluidos son los seleccionados para ICP por cada centro, lo que podría generar heterogeneidad entre las indicaciones clínicas. Este mismo motivo justifica que no se indiquen datos de pruebas de isquemia, puesto que la indicación se fijaba en cada centro y no se establecieron restricciones en este sentido en cuanto a criterios de inclusión; sin embargo, esto ayuda a reflejar fielmente la práctica clínica en nuestro entorno. Además, las complicaciones también podrían estar subestimadas, puesto que no se incluyó un registro sistemático de electrocardiogramas y determinaciones seriadas de marcadores de necrosis. Lo cierto es que la estricta definición de infarto o perforación puede incrementar la tasa general de complicaciones si se compara con otros registros menos rigurosos. En este sentido, deber tenerse en cuenta que no todas las complicaciones implican la misma carga de riesgo para el paciente, como lo ilustra el hecho de que ninguno falleciese durante el procedimiento ni requiriera cirugía de revascularización urgente. Finalmente, los datos de mejoría clínica se han basado en el estado de la disnea (New York Heart Association) y la angina (Canadian Cardiovascular Society), pero no se emplearon sistemáticamente cuestionarios específicos ni otros exámenes objetivos.
CONCLUSIONESEl Registro Ibérico es el primer registro de ámbito nacional dirigido a intervencionismo en OCT, con un alto número de centros y pacientes incluidos. Estos pacientes presentan una complejidad clínico-anatómica similar a los de otros registros nacionales, con tasas comparables de éxito y complicaciones e importante impacto de la revascularización exitosa en la mejoría funcional.
FINANCIACIÓNBeca no condicionada de Abbott Vascular España.
CONFLICTO DE INTERESESJ.M. de la Torre Hernández recibió becas no condicionadas para investigación por Boston y Abbott Vascular. J. Núñez Villota realizó conferencias patrocinadas por Abbott Vascular. El resto de los autores no presenta conflicto de intereses.
- –
El resultado de los procedimientos de recanalización percutánea sobre OCT genera controversia en la comunidad cardiológica. Las tasas de éxito de centros con alta experiencia en estas intervenciones no concuerdan con las obtenidas en registros de la práctica clínica más amplios. De hecho, se desconocen los resultados actuales de esta intervención en nuestro entorno.
- –
El Registro Ibérico es el primer registro contemporáneo de intervencionismo sobre OCT en nuestro entorno. La tasa media de recanalización exitosa fue del 74,9%, similar a las de otros registros nacionales. El empleo de IVUS fue predictor independiente de éxito y un J-score alto junto con el abordaje retrógrado lo fueron de fracaso. La recanalización exitosa tuvo un importante impacto en la mejoría funcional, que a su vez se asoció con menor mortalidad en el seguimiento.