La miocardiopatía de tako-tsubo (MTT) es un cuadro clínico reversible que semeja un infarto agudo de miocardio. Los estrógenos pueden tener un papel protector: la incidencia y la prevalencia de esta entidad son mayores en las mujeres posmenopáusicas que en los varones, mientras que es rara la aparición en la población pediátrica, como en el caso que se describe a continuación.
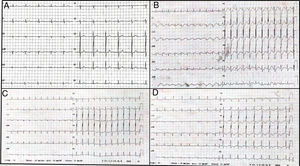
Se programó la reparación quirúrgica de pies planos bilaterales y rodilla valga de una niña africana de 12 años. Durante su infancia, la paciente había padecido asma alérgica, que se había tratado con salbutamol. No tenía antecedentes de enfermedad cardiaca y los resultados del electrocardiograma basal fueron normales (figura 1A). Inmediatamente después de la intubación, presentó una desaturación grave asociada con broncoespasmo y taquicardia sin inestabilidad hemodinámica. Se le administraron hidrocortisona intravenosa y salbutamol nebulizado. El broncoespasmo desapareció rápidamente y la intervención quirúrgica se realizó sin mayores complicaciones.
A: los resultados del electrocardiograma registrado antes de la intervención quirúrgica fueron normales. B: taquicardia sinusal y depresión difusa del segmento ST durante el shock cardiogénico. C y D: los cambios en los electrocardiogramas mostraron una resolución progresiva del segmento ST y la aparición generalizada de ondas T negativas.
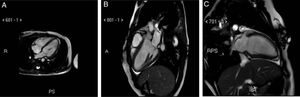
Pocos minutos después de la extubación traqueal, la paciente presentó edema pulmonar y shock cardiogénico. Acto seguido se la reintubó y se la trasladó a la unidad de cuidados intensivos. En el electrocardiograma se observó taquicardia sinusal y depresión difusa del segmento ST (figura 1B). El ecocardiograma transtorácico mostró una marcada dilatación del ventrículo izquierdo (VI) con acinesia de los segmentos medios y apicales, hipercinesia de las porciones basales del VI y una drástica reducción de la fracción de eyección del VI (FEVI). Se elevaron la troponina T y el propéptido natriurético cerebral (275 ng/l y 323 pg/ml respectivamente). Posteriormente, la mejora progresiva de la función del VI y la resolución del edema pulmonar permitieron la extubación el primer día posoperatorio. Los electrocardiogramas diarios mostraron la normalización del segmento ST y la aparición de ondas T negativas generalizadas (figura 1C,D), que continuaron hasta el alta. La ecocardiografía reveló una rápida mejoría de la FEVI durante los 2 días posteriores a la intervención quirúrgica y una recuperación completa a los 15 días. Se realizó una resonancia magnética (RM) 12 días después del ingreso, la cual mostró hipocinesia de las porciones apicales del VI con abultamiento telesistólico paradójico mínimo, sin realce tardío y FEVI normal (figura 2A-C). A los 20 días se dio de alta a la paciente solo con su tratamiento médico antiasmático.
En este caso, aunque no se realizó una angiografía coronaria, los siguientes hallazgos dieron fuerte respaldo al diagnóstico de MTT según los criterios de la Clínica Mayo1: a) el peculiar patrón ecocardiográfico rápidamente reversible; b) la aparición de anomalías de la repolarización en el electrocardiograma; c) la elevación relativamente moderada de la troponina; d) la existencia de factores desencadenantes del estrés (broncoespasmo y/o cirugía ortopédica), y e) la ausencia de signos clínicos, de laboratorio e instrumentales de feocromocitoma o miocarditis. Sin embargo, si se tiene en cuenta los antecedentes médicos de la paciente, su corta edad y las manifestaciones clínicas, la afección coronaria se consideró extremadamente improbable. En nuestro caso, la paciente tenía 2 estresores físicos/emocionales diferentes como posibles factores desencadenantes de la aparición de MTT: cirugía ortopédica y asma bronquial. En particular, la existencia de hiperactividad bronquial podría haber sido fundamental. Manfredini et al.2 comunicaron que los pacientes con enfermedades respiratorias graves corren mayor riesgo de MTT y plantean la hipótesis de una posible relación con el uso de dosis elevadas de agonistas β2. La mayor proporción miocárdica de receptores adrenérgicos β2: β1 en los segmentos apicales del VI podría explicar la mayor capacidad de respuesta y la vulnerabilidad a la estimulación simpática y el mayor riesgo de anomalías en el movimiento de la pared de estos segmentos. En nuestro caso la paciente, que tenía antecedentes marcados de asma, presentó MTT después de un episodio repentino de broncoespasmo relacionado con la intubación que requirió altas dosis de agonistas β2: es muy probable la secuencia temporal específica (estrés emocional a causa de la intervención quirúrgica, crisis asmática y agonistas β2) que causa la aparición del MTT.
Según la bibliografía3, la incidencia de MTT en niños y adultos jóvenes es bastante baja, pero podría subestimarse y malinterpretarse como miocarditis o miocardiopatía dilatada, o en ocasiones clasificarse como «disfunción ventricular aguda de etiología desconocida». Desde un punto de vista general, la mayoría de las características clínicas en relación con los factores desencadenantes, la presentación, la electrocardiografía y las imágenes son parecidas a las de los adultos. Sin embargo, varias características pueden ser más específicas de edades más tempranas. En primer lugar, en niños y adultos jóvenes, la incidencia de arteriopatía coronaria es muy baja y, por lo tanto, la angiografía coronaria no es la técnica diagnóstica de primera elección, aunque se debe tener en cuenta las enfermedades coronarias «no ateroescleróticas». En segundo lugar, en la mayoría de los casos notificados y/o series clínicas pediátricas3, las presentaciones clínicas más frecuentes son insuficiencia cardiaca o shock cardiogénico, en lugar de dolor precordial. Por último, en la gran mayoría de los casos, se produce una recuperación completa y espontánea de la función cardiaca, el pronóstico es mejor y, a diferencia de la situación en los adultos, no hay diferencias relacionadas con el sexo. De hecho, en edades más avanzadas, el patrón de complicaciones es muy diferente entre varones y mujeres, y el pronóstico general al parecer es más grave en los varones, con mayores deterioro hemodinámico y tasas de mortalidad hospitalaria4,5.
En las últimas décadas, la RM cardiaca ha cobrado más importancia en el diagnóstico de la MTT y tiene una función importante en la población más joven. Un estudio extenso, prospectivo y multicéntrico demostró que la RM cardiaca realizada en la presentación clínica inicial ofrecía información funcional y anatómica importante para el diagnóstico de la MTT6. De hecho, a nuestra paciente, teniendo en cuenta su corta edad y el bajo riesgo de arteriopatía coronaria, no se le realizó una angiografía coronaria, sino una RM cardiaca, que no mostró realce tardío con gadolinio, como se suele observar en la MTT.
En definitiva, nuestro caso destaca la posible relación entre el asma y la MTT. Según nuestros conocimientos, este es el primer caso notificado de MTT en una niña después de una crisis paroxística aguda durante una intervención quirúrgica ortopédica y es uno de los pocos pacientes pediátricos con MTT de los que se ha notificado la realización de una RM cardiaca.