La enfermedad venooclusiva pulmonar (EVOP) es una causa rara de hipertensión arterial pulmonar. Debido a que comparte grandes similitudes con la hipertensión arterial pulmonar idiopática, distinguirlas supone un gran desafío y a su vez una necesidad, pues la primera se asocia a un pronóstico peor y el uso de tratamiento vasodilatador específico puede precipitar la aparición de edema agudo de pulmón. El trasplante de pulmón se considera a día de hoy la única alternativa terapéutica eficaz1.
Presentamos el caso de una paciente de 74 años inicialmente diagnosticada de hipertensión arterial pulmonar y tratada con macitentán y sildenafilo. Se demostró una mejoría evidente a pesar de que se comprobara finalmente que, con mucha probabilidad, se trataba de una EVOP.
En sus antecedentes destaca el diagnóstico, hace varios años, de síndrome de Sjögren por un cuadro clínico de ojo seco con anticuerpos antinucleares positivos.
Ingresó por primera vez en enero de 2015 con el diagnóstico de insuficiencia cardiaca congestiva y respiratoria grave secundaria a aleteo auricular con respuesta ventricular rápida. En ese momento se detectaron con ecocardiograma signos de hipertensión pulmonar y disfunción ventricular derecha graves, y las cavidades izquierdas tenían dimensiones y función normales (diámetro anteroposterior de aurícula izquierda, 33 mm). Tras la administración de diuréticos y reversión del ritmo a sinusal, se comprobó una mejoría sustancial y se procedió al alta hospitalaria. Un mes después la paciente reingresó por un cuadro similar, pero esta vez en ritmo sinusal. Se decidió solicitar la batería de pruebas diagnósticas recomendadas en el estudio de la hipertensión pulmonar2,3: ecografía abdominal, serologías de virus hepatotropos y de inmunodeficiencia humana, pruebas de función respiratoria, tomografía computarizada pulmonar con contraste y gammagrafía de ventilación/perfusión, que descartaron afección relevante. Se completó el estudio con cateterismo derecho en el que se evidenció hipertensión arterial pulmonar grave (presión de oclusión en arteria pulmonar, 7 mmHg), con resistencias arteriales pulmonares muy aumentadas y gasto cardiaco gravemente reducido (tabla). En el mismo cateterismo se realizó un test de vasodilatación con óxido nítrico, que fue positivo según criterios actuales2,3, y en consecuencia se inició tratamiento con antagonistas del calcio. La paciente mostró una buena respuesta inicial con dosis crecientes de amlodipino; sin embargo, a finales de mayo reingresó de nuevo por insuficiencia cardiaca congestiva.
Evolución de variables pronósticas antes y después del tratamiento con macitentán y sildenafilo
| CF OMS | N.o de ingresos | TAPSE | S | Fr. Ac. VD | FEVD (RM) | |
|---|---|---|---|---|---|---|
| Antes | III | 5 | 11 mm | 7 cm/s | 25% | |
| Después | II | 1 | 22 mm | 12 cm/s | 47% | 47% |
| PM6M | IC | RVP | PmAP | Presión AD | BNP | |
| Antes | 144 m | 1,9 l/min/m2 | 12 UW | 36 mmHg | 4 mmHg | 2.791 pg/ml |
| Después | 325 m | 3,28 l/min/m2 | 6,4 UW | 42 mmHg | 8 mmHg | 87 pg/ml |
AD: aurícula derecha; BNP: péptido natriurético cerebral; CF OMS: clase funcional de la Organización Mundial de la Salud; FEVD (RM): fracción de eyección del ventrículo derecho medida por resonancia magnética; Fr. Ac. VD: fracción de acortamiento de área del ventrículo derecho; IC: índice cardiaco; PM6M: prueba de marcha de 6 min; PmAP: presión media en arteria pulmonar; RVP: resistencia vascular pulmonar; S: velocidad de la onda sistólica del anillo tricúspide medido por Doppler tisular; TAPSE: desplazamiento sistólico del plano del anillo tricuspídeo.
Tras reconsiderar el diagnóstico, se comprobó que realmente padecía esclerosis sistémica limitada (calcinosis, telangiectasias, microstomía, Raynoud… y anticuerpos anticentrómero, anti-sp100 y anti-pM-scl positivos). Se interpretó que el empeoramiento se debió a la falta de respuesta esperada en este subgrupo y se decidió iniciar el tratamiento con macitentán a dosis de 10 mg/día.
La respuesta durante los meses siguientes fue claramente satisfactoria, pero insuficiente. En septiembre de 2015 se decidió añadir sildenafilo a dosis de 20 mg/8 h, y pocas semanas después volvió a reingresar por empeoramiento de la disnea y la insuficiencia cardiaca congestiva. Se solicitó una resonancia magnética nuclear cardiaca, que descartó signos de cardiopatía izquierda y estimó una aceptable función ventricular derecha. Se decidió repetir el cateterismo derecho, con lo que se comprobó una clara mejoría del gasto cardiaco y de las resistencias arteriales pulmonares (tabla). Pese a administrarle 500 ml de suero fisiológico, la presión de oclusión en la arteria pulmonar se mantuvo por debajo de 17 mmHg en todo momento, por lo que se pudo descartar definitivamente la combinación de insuficiencia cardiaca con fracción de eyección conservada.
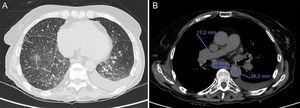
Se solicitó una tomografía computarizada pulmonar de alta resolución, que demostró la existencia de un patrón en vidrio deslustrado de distribución centrolobular, adenopatías mediastínicas de hasta 3,8 cm de diámetro y engrosamiento de septos (figura). Se repitieron además las pruebas funcionales respiratorias, en las que se observó normalidad de todos los parámetros excepto la difusión pulmonar de CO (DLCO) que, tras ajustar por el volumen alveolar (DLCO/VA 44%), se encontraba gravemente reducida, así como hipoxemia crónica grave. Con todo, se concluyó que se estaba, muy probablemente, ante un caso de EVOP asociada a esclerosis sistémica.
Actualmente, más de 1 año después desde la aparición de los síntomas, la paciente se encuentra en clase funcional II/IV de disnea, sin signos de deterioro, sus concentraciones de péptido natriurético cerebral se encuentran dentro del intervalo de la normalidad, la distancia recorrida en la prueba de los 6 min de marcha ronda los 325 m y los parámetros de función ventricular derecha y el tamaño de cavidades evaluados por ecocardiografía se encuentran también dentro de la normalidad. Su situación, por lo tanto, es estable y satisfactoria (tabla), por lo que, si se considera además el riesgo de complicaciones, no nos planteamos escalar en el tratamiento.
Si bien el diagnóstico de confirmación de EVOP se basa en hallazgos histológicos, la biopsia pulmonar se halla contraindicada en la mayoría de casos. Actualmente se considera a la tomografía computarizada pulmonar como una gran herramienta diagnóstica, pues de cumplirse los tres signos radiológicos descritos en nuestra paciente, se obtiene una especificidad de hasta el 100%2. Por otro lado, una DLCO < 55% presenta una especificidad del 89,5%; además, el resultado del cateterismo derecho y la insuficiencia respiratoria grave refuerzan el diagnóstico1.
A pesar del reconocido riesgo de edema agudo de pulmón tras el inicio del tratamiento específico en pacientes con EVOP, se han descrito series cortas de pacientes y casos aislados en los que se documenta mejoría con estas terapias, en su gran mayoría con epoprostenol a dosis bajas. El uso de vasodilatadores administrados por vía oral ha procurado mejorías leves y efímeras4 y tan solo se ha descrito una experiencia positiva con un tratamiento combinado5. Nos encontramos, pues, ante la primera experiencia que documenta una mejoría clara con terapia oral combinada y el efecto beneficioso del macitentán en el tratamiento de la EVOP.