La hipersensibilidad o intolerancia al ácido acetilsalicílico (AAS) se ha descrito en el 1,5%1 de los pacientes con enfermedad coronaria y, pese a la publicación de protocolos de desensibilización, este procedimiento apenas se realiza. Es un reto terapéutico llevarlo a cabo en pacientes que requieren doble antiagregación para disminuir los efectos cardiovasculares adversos, por presentar síndrome coronario agudo2, y en aquellos que precisan implante de stent.
La hipersensibilidad al AAS se debe a la inhibición de la enzima ciclooxigenasa (COX), que provoca un cambio en la vía metabólica del ácido araquidónico hacia la hiperproducción de cisteinil-leucotrienos, responsables de los síntomas que experimentan estos pacientes. Puede manifestarse como exacerbación de enfermedad respiratoria y urticaria/angioedema, sin identificar ningún caso convincente de anafilaxia mediada por inmunoglobulina E3.
Los protocolos de desensibilización al AAS se describieron en la década de 1980 y en el año 2000 en pacientes con cardiopatía isquémica. Se realizaban en pacientes estables, en pretratamiento con antihistamínicos, y duraban varios días. En la actualidad se emplean protocolos de 2-5 horas de duración y se incluye a pacientes inestables. Recientemente se ha publicado un metanálisis4 que resume las características de cada protocolo e incluye una encuesta internacional, en la cual el 42% de los cardiólogos entrevistados realiza protocolos de desensibilización, porcentaje mayor que en España.
En nuestro centro nos planteamos evaluar la eficacia y seguridad a corto y largo plazo de una pauta de desensibilización al AAS. El primer paso es identificar el tipo de reacción que el paciente ha experimentado5 (tabla 1). Con la colaboración del Servicio de Alergología se realiza un protocolo adaptado de Dalmau et al6 que consiste en administrar por vía oral dosis progresivamente crecientes de AAS cada 15-20 minutos, comenzando por 0,1 mg y finalizando por 100 mg (0,1; 0,3; 1; 3; 10; 25; 50, y 100 mg), obtenidas mediante diluciones de 900 mg de acetilsalicilato de lisina (dosis y equivalencia a comprimidos de AAS consensuadas con el Servicio de Farmacia), sin premedicación con antihistamínicos.
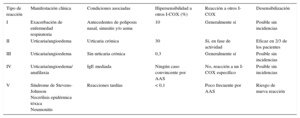
Reacciones adversas a inhibidores de la ciclooxigenasa (I-COX) en la población general
| Tipo de reacción | Manifestación clínica | Condiciones asociadas | Hipersensibilidad a otros I-COX (%) | Reacción a otros I-COX | Desensibilización |
|---|---|---|---|---|---|
| I | Exacerbación de enfermedad respiratoria | Antecedentes de poliposis nasal, sinusitis y/o asma | 10 | Generalmente sí | Posible sin incidencias |
| II | Urticaria/angioedema | Urticaria crónica | 30 | Sí, en fase de actividad | Eficaz en 2/3 de los pacientes |
| III | Urticaria/angioedema | Sin urticaria crónica | 0,3 | Generalmente sí | Posible sin incidencias |
| IV | Urticaria/angioedema/ anafilaxia | IgE mediada | Ningún caso convincente por AAS | No, reacción a un I-COX específico | Posible sin incidencias |
| V | Síndrome de Stevens-Johnson Necrólisis epidérmica tóxica Neumonitis | Reacciones tardías | < 0,1 | Poco frecuente por AAS | Riesgo de nueva reacción |
AAS: ácido acetilsalicílico; COX: enzima ciclooxigenasa; IgE: inmunoglobulina E.
Se recogieron los datos de los pacientes de modo prospectivo entre junio de 2014 y diciembre de 2015. En ese periodo se realizaron en nuestro centro 2.402 coronariografías e intervencionismo coronario percutáneo (ICP) definitivo, 12 (0,5%) indicados a pacientes con alta sospecha de hipersensibilidad al AAS e indicación de doble antiagregación. Las características basales de los pacientes se detallan en la tabla 2. La media de edad fue 71,9 años (rango, 48-90) y el 58% de ellos eran varones. La reacción con AAS que con más frecuencia habían presentado fue urticaria y en más de la mitad de los casos recordaban reacciones con otros inhibidores de la COX. Diez pacientes (83,3%) presentaron cardiopatía isquémica en fase aguda, 2 de los cuales (16,6% del total) sufrieron síndrome coronario agudo con elevación del segmento ST, por lo que el protocolo de desensibilización se inició de modo urgente. En estos 2 casos, los servicios de emergencias avisaron de la posible hipersensibilidad al AAS que se constató con una rápida anamnesis a la llegada del paciente. Con anterioridad se habían preparado las dosis para la desensibilización, que se inició en la sala de hemodinámica y se continuó en la unidad coronaria, sin demora en la realización del cateterismo. A 9 pacientes (75%) se les implantó un stent, por lo que se mantuvo tratamiento antiagregante con AAS y un inhibidor del receptor P2Y12 a largo plazo. La desensibilización se desarrolló con éxito en todos los pacientes. Se realizó seguimiento mediante visitas, contacto telefónico y revisión de historia clínica electrónica durante una media de 10,4 meses (rango, 2-20 meses), periodo en que los pacientes habían tolerado dosis de 100 mg de AAS. Ninguno de los pacientes ha fallecido o ha presentado inestabilización de su cardiopatía isquémica.
Características de los pacientes
| Paciente | Edad (años) | Sexo | Reacción al AAS | Reacción a otro inhibidor de la COX | Diagnóstico | Procedimiento |
|---|---|---|---|---|---|---|
| 1 | 82 | Varón | No recuerda | No recuerda | Angina inestable | Tratamiento médico (enfermedad coronaria difusa) |
| 2 | 66 | Varón | Urticaria Angioedema | Diclofenaco | IAM no Q | 2 stents convencionales (DA y CD) |
| 3 | 80 | Mujer | Angioedema | Sí. Tolera paracetamol | Angina estable | 2 stents farmacoactivos (DA) |
| 4 | 77 | Mujer | Urticaria | Sí. Tolera meloxicam | IAM no Q | Cirugía coronaria |
| 5 | 87 | Mujer | No recuerda | No recuerda | IAM no Q | 1 stent convencional (DA) |
| 6 | 49 | Varón | Urticaria | Diclofenaco | SCACEST | Aspiración de trombo. Placa complicada en Bx sin estenosis significativa |
| 7 | 79 | Mujer | Urticaria | Sí. Tolera meloxicam | Angina estable | 6 stents farmacoactivos (DA, Cx y CD) |
| 8 | 90 | Varón | Exacerbación asmática | Pirazolonas | SCACEST | 1 stent convencional (DA) |
| 9 | 73 | Mujer | No recuerda | No recuerda | Angina inestable | 1 stent farmacoactivo (CD) |
| 10 | 63 | Varón | Urticaria | Pirazolonas | FV, IAM no Q | 4 stents farmacoactivos (DA, Cx y CD) |
| 11 | 48 | Varón | Urticaria Angioedema | No recuerda | Angina inestable | 1 stent farmacoactivo (DA) |
| 12 | 69 | Varón | Angioedema | Posible paracetamol | IAM no Q | 1 stent farmacoactivo (Cx) |
AAS: ácido acetilsalicílico; Bx: bisectriz; CD: coronaria derecha; COX: enzima cilooxigenasa; Cx: circunfleja; DA: descendente anterior; FV: fibrilación ventricular; IAM: infarto agudo de miocardio; SCACEST: síndrome coronario agudo con elevación del segmento ST.
Entre las limitaciones del trabajo se encuentra el escaso número de pacientes, similar al de otras series publicadas, favorecido en este caso por la realización de anamnesis dirigida por el Servicio de Alergología, tras lo cual en varios casos se concluyó que no existía hipersensibilidad al AAS. Otra limitación es la falta de certeza respecto al tipo de reacción al AAS sufrida por alguno de los pacientes, ya que no todos recordaban los síntomas experimentados con AAS u otros inhibidores de la COX.
A diferencia de otros centros, en los que la desensibilización en pacientes con síndrome coronario agudo con elevación del segmento ST se suele realizar a las siguientes 72 horas del ICP, en este destaca la desensibilización precoz para intentar minimizar el tiempo sin recibir AAS con el potencial riesgo de trombosis del stent. Otro aspecto que cabe destacar es la estrecha colaboración con el Servicio de Alergología, que es primordial para la elaboración del protocolo, instrucción en la realización de anamnesis dirigida, sobre todo, en casos dudosos de hipersensibilidad al AAS, valoración de la realización o no de la desensibilización, y en la previsión y tratamiento de complicaciones.
Dados los resultados favorables de los centros que realizan desensibilización al AAS, la hipersensibilidad al fármaco no debería modificar la actitud terapéutica en el paciente que necesita empleo de doble antiagregación, incluso en los que requieran ICP urgente. La colaboración con el Servicio de Alergología es deseable ya que puede mejorar el diagnóstico y tratamiento de hipersensibilidad al fármaco.
Servicio de Alergología del Hospital de Cabueñes, Gijón, Asturias, España.