Sra. Editora:
El desarrollo tardío de hipertensión pulmonar es un problema raramente diagnosticado en pacientes intervenidos quirúrgicamente de transposición de grandes arterias (TGA) sin defecto residual.
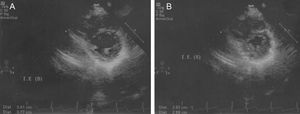
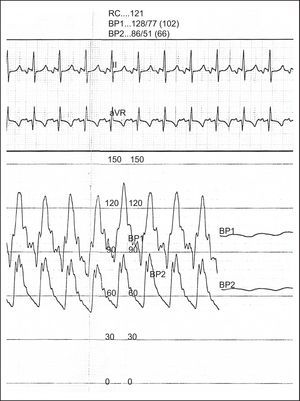
En el caso que presentamos, se trata de un paciente varón diagnosticado de TGA con septo interventricular íntegro al nacimiento. El primer día de vida se lo sometió a cateterismo cardiaco para realizar auriculoseptostomía de Rashkind, y presentaba presiones pulmonares a nivel suprasistémico. Con 11 días de vida, fue intervenido para corrección definitiva mediante la técnica de switch arterial y cierre de la comunicación interauricular. Se le daba seguimiento en consultas de cardiología pediátrica, y permanecía asintomático y sin ningún signo clínico o en las distintas pruebas complementarias (ecocardiografía incluida) que hicieran sospechar la presencia de hipertensión pulmonar. Con 9 años de edad, comenzó con cansancio cada vez a menores esfuerzos (clase funcional de la New York Heart Association III). Se realizó test de los 6 min de marcha, con una distancia recorrida de 480 m y un aumento de la frecuencia cardiaca de 90 a 120 lpm. En las pruebas realizadas, presenta un electrocardiograma con predominio de cavidades derechas, y en la ecocardiografía se observa buena contractilidad ventricular, un índice de excentricidad ventricular de 1 (Figura 1), sin otras anomalías asociadas que apuntaran a hipertensión pulmonar. Ante la discordancia entre la clínica y las pruebas complementarias, optamos por realizar cateterismo cardiaco, que evidenció una hipertensión arterial pulmonar a nivel suprasistémico (Figura 2), con resistencias pulmonares arteriales elevadas (11,7 UW), presión capilar pulmonar enclavada normal y escasa respuesta a vasodilatadores pulmonares. Ante dicho diagnóstico, optamos por iniciar tratamiento con bosentán 62,5 mg/12 h y sildenafilo 2 mg/kg/día. Tras 1 año de evolución, se observaba una mejoría clínica objetivada mediante test de los 6 min de marcha, en la que recorrió 616 m con menor respuesta taquicardizante (65 a 81 lpm). Volvimos a repetir el cateterismo cardiaco, y se observó una disminución sustancial de las presiones pulmonares a nivel del 50% de las sistémicas y con bajada de las resistencias arteriales pulmonares a 5,4 UW.
Figura 1. Ecocardiografía transtorácica en plano paraesternal de eje corto. Medición del índice de excentricidad del ventrículo izquierdo en diástole (A) y sístole (B).
Figura 2. Cateterismo cardiaco. Registro de presiones simultáneas en aorta descendente (BP2) y tronco de la arteria pulmonar (BP1). RC: ritmo cardiaco.
La hipertensión arterial pulmonar asociada a cardiopatías congénitas se encuadra dentro del primer grupo de la clasificación clínica de hipertensión pulmonar de la Reunión de Dana Point, el grupo de hipertensión arterial pulmonar. Este caso clínico pertenece al cuarto grupo de la subclasificación clínica de la hipertensión arterial pulmonar asociada a cardiopatía congénita, esa hipertensión arterial pulmonar que aparece o persiste tras la cirugía correctora1. La TGA es una de las cardiopatías que se relaciona con la aparición tardía de hipertensión pulmonar; según la serie, la incidencia estimada está entre el 3 y el 4%2, y se ha publicado tanto en pacientes intervenidos mediante switch auricular3 como en los operados mediante switch arterial2.
El mecanismo fisiopatológico que conduce a la hipertensión arterial pulmonar en estos pacientes es incierto; como posible etiopatogenia se ha descrito una hemodinámica alterada en la distribución de la sangre oxigenada a través del lecho vascular pulmonar fetal2, y una mayor vulnerabilidad del lecho vascular pulmonar en el periodo postoperatorio inmediato4.
Una característica que define a este grupo de hipertensión pulmonar es su hemodinámica, muy similar a la hipertensión arterial pulmonar idiopática, hecho que ensombrece su pronóstico a largo plazo4, 5. De tal manera, se ha descrito a la hipertensión arterial pulmonar como la causa más frecuente de mortalidad a largo plazo en los pacientes con TGA sometidos a switch arterial6. Por todo ello, y dada la probable mala evolución clínica, se precisarían medidas terapéuticas más agresivas en el tratamiento de la hipertensión arterial pulmonar con politerapia inicial.
Autor para correspondencia: macatr@msn.com