Sr. Editor:
La constricción cardiaca es una enfermedad clásicamente entendida como crónica, cuyo tratamiento definitivo pasa en la mayoría de los casos por la intervención quirúrgica1. Las modernas técnicas de imagen han permitido modificar este concepto identificando casos en que esta entidad presenta un curso reversible.
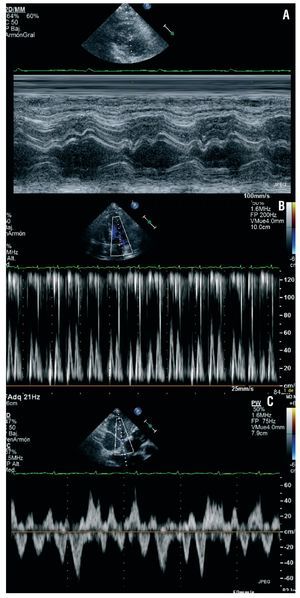
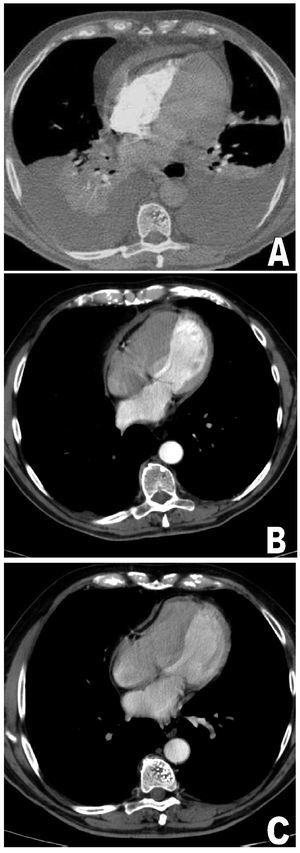
Varón de 73 años, ex fumador y dislipémico, que 2 semanas antes había ingresado en otro servicio por síndrome febril y derrame pleural izquierdo ligero. No presentaba dolor torácico ni se auscultaba roce pericárdico. Mediante tomografía computarizada (TC) y ecocardiograma, se detectó un derrame pericárdico moderado, sin signos de deterioro hemodinámico, y se realizó estudio etiológico completo, que resultó negativo. No se realizó pericardiocentesis. El paciente quedó asintomático y afebril, y se le dio el alta en 6 días con el diagnóstico de síndrome febril autolimitado. Consultó de nuevo por disnea, ortopnea y edemas. Estaba afebril, con presión arterial en 118/80 mmHg y saturación de oxígeno del 92%. La auscultación mostró tonos rítmicos a 100 lat/min, sin soplos ni roces, y semiología de derrame pleural bilateral. Presentaba ingurgitacion yugular e importantes edemas en ambas piernas. La radiografía de tórax confirmó cardiomegalia y derrame pleural bilateral. La toracocentesis dio salida a un líquido seroso con características de trasudado y ADA de 6,2 U/l. El ecocardiograma mostró alteraciones compatibles con constricción pericárdica (fig. 1), sin derrame. Tanto la TC como la resonancia magnética cardiaca confirmaron un gran engrosamiento pericárdico, con un grosor máximo de 20 mm en la zona anterobasal (fig. 2A). Se inició tratamiento con antiinflamatorios, furosemida intravenosa y espironolactona, y fueron necesarias varias toracocentesis evacuadoras. Se consideró la necesidad de pericardiectomía, pero en las siguientes semanas presentó una mejoría evidente, con reducción progresiva de los edemas y el derrame pleural hasta su resolución completa. Pudo reducirse la dosis de diuréticos. La TC realizada a las 5 semanas mostraba una reducción del grosor pericárdico hasta 7 mm (fig. 2B) y ausencia de derrame pleural. A los 6 meses del episodio el paciente está asintomático, sin signos de insuficiencia cardiaca, en tratamiento con 20 mg de furosemida y 25 mg de espironolactona diarios. El grosor pericárdico máximo es de 4 mm (fig. 2C) y en el ecocardiograma Doppler persisten signos discretos de constricción, tales como el movimiento septal anormal y el flujo venoso con predominio del componente diastólico. No obstante, el tamaño y la oscilación respiratoria de la vena cava inferior son normales y no hay variaciones en las velocidades transvalvulares con la respiración.
Fig. 1. A: movimiento anómalo del septo interventricular, característico de constricción. B: variación cíclica de la velocidad de la onda E del flujo transmitral con la respiración. C: flujo de venas suprahepáticas con predominio diastólico e inversiones acentuadas al principio de la espiración.
Fig. 2. A: engrosamiento anterobasal pericárdico de hasta 20 mm. B: engrosamiento de 7 mm. C: engrosamiento de 4 mm.
La inflamación pericárdica de cualquier etiología puede desencadenar un proceso de engrosamiento, fibrosis y, en ocasiones, calcificación, que puede originar un cuadro de constricción cardiaca. Ésta se caracteriza por insuficiencia cardiaca congestiva resistente, cuyo tratamiento definitivo incluye la pericardiectomía1. En 1987, Sagristá-Sauleda et al2 publicaron una serie de 177 pacientes con pericarditis aguda con derrame, de los que 16 desarrollaron signos ecocardiográficos de constricción que se resolvieron en un plazo de pocas semanas sin necesidad de cirugía. Sólo 2 de ellos presentaban insuficiencia cardiaca. Esta entidad se denominó pericarditis constrictiva transitoria (PCT) y desde entonces se han comunicado casos de PCT de diversas etiologías. Posteriormente, Haley et al3 publicaron una serie retrospectiva de 36 pacientes con signos ecocardiográficos de constricción que se resolvió sin necesidad de pericardiectomía. Pocos de ellos tenían insuficiencia cardiaca derecha. En esta serie las causas más frecuentes de PCT fueron tras pericardiotomía (25%), idiopática (22%), viral (19%), conectivopatías (14%) y bacteriana (11%). En ambas series, el tiempo medio de regresión de la constricción fue entre 8 y 12 semanas, sin observarse recurrencias.
En este caso, el paciente presentó de forma transitoria síntomas y signos de insuficiencia cardiaca grave, con edemas y derrame pleural bilateral abundantes, características inhabituales en los pacientes de las series descritas2,3. Es destacable también la magnitud del engrosamiento pericárdico observado en este paciente, de hasta 20 mm, teniendo en cuenta que grosores superiores a 3-4 mm son altamente específicos de constricción en un cuadro clínico compatible1. El presente caso indica que no debe descartarse el posible curso transitorio de la constricción, incluso con engrosamientos marcados del pericardio y/o insuficiencia cardiaca importante. Se ha señalado que en los casos de constricción subaguda, antes de indicar pericardiectomía, debe considerarse la opción de tratamiento médico durante 8-12 semanas, siempre que la situación clínica lo permita3.