Palabras clave
INTRODUCCIÓN
La cardiopatía isquémica lidera las estadísticas de mortalidad en la mayoría de países industrializados1,2. Su forma de presentación más típica, el dolor torácico, constituye uno de los principales motivos de consulta a los servicios de urgencias hospitalarios (SUH). En los EE. UU., genera anualmente más de 5 millones de visitas y unos 2 millones de ingresos con la sospecha diagnóstica de síndrome coronario agudo (SCA)3. Esta tendencia a favor del ingreso es poco eficiente y no totalmente segura. Poco eficiente porque cuesta anualmente unos 8.000 millones de dólares y el SCA se confirma sólo en un 25% de los ingresos4. Poco segura porque un 2-10% de pacientes con SCA se remite erróneamente a su domicilio desde el propio SUH5. Para corregir estas deficiencias, en la década de los ochenta aparecieron las primeras unidades de dolor torácico (UDT)6. Gracias a una buena relación coste-efectividad7,8, proliferaron rápidamente en los EE UU9. Según su diseño físico, se han descrito dos posibilidades: un diseño funcional o un diseño estructural con un área y recursos humanos propios.
Con estas evidencias, algunos hospitales españoles han incorporado UDT funcionales a sus SUH10-12. En este trabajo se presenta la actividad de una UDT estructural. Así, se describen la prevalencia, los datos demográficos, las características clínicas y el diagnóstico final de los pacientes que consultaron por dolor torácico no traumático. Además, se cuantifican diferentes indicadores de calidad relacionados con la asistencia de estos pacientes. Finalmente, se usan los datos objetivos del presente estudio para orientar sobre la dimensión de futuras UDT estructurales.
MÉTODOS
El presente estudio prospectivo se realizó en un hospital universitario de tercer nivel con una población asignada de unos 500.000 habitantes. Su área de urgencias realiza 125.000 urgencias anuales, repartidas entre las secciones de urgencias de traumatología, cirugía, psiquiatría y medicina.
En junio del 2002, se inauguró, sin incremento neto del espacio físico, una UDT dentro de la sección de urgencias de medicina. Se acotó un área de 5 cubículos: 3 (con una camilla) para primera visita y 2 (con 2 camillas) para observación. Un médico especialista en medicina interna adscrito a la sección estaría siempre presente en la UDT y sería el responsable. Se dispone de cardiólogo de guardia las 24 horas del día, quien acudiría a la UDT cuando fuera requerido. Se destinaron 2 enfermeras, una que antes de la UDT ya estaba al cuidado de esas 7 camillas y otra de nueva contratación. El personal auxiliar no sufrió modificaciones.
Desde entonces, todo paciente mayor de 18 años con dolor torácico no traumático se atiende en la UDT de acuerdo con la guía de la Sociedad Española de Cardiología (SEC)13. Una vez el médico de urgencias realiza la evaluación clínica inicial y el primer ECG, los pacientes se clasifican (diagnóstico inicial) en:
1. SCA con elevación del ST (SCACEST).
2. SCA sin elevación del ST (SCASEST).
3. Posible SCA: pacientes con ECG normal o no diagnóstico en quienes no se puede descartar definitivamente un SCA. Todos ellos permanecen en la UDT. Dependiendo de la recurrencia de síntomas, de la aparición de nuevos síntomas o cambios en el ECG, y del valor de la troponina I, se reclasifican como SCA, no SCA o prosiguen estudio. Los primeros generalmente se ingresan. Los últimos realizan una prueba de esfuerzo (PE) según el protocolo de Bruce, siempre que puedan deambular y su ECG sea interpretable. En caso contrario, se programa una prueba alternativa de inducción de isquemia, quedando a criterio del cardiólogo su ingreso. Los pacientes con PE negativa son dados de alta. Si el resultado de la PE no es concluyente, se programa una prueba alternativa y, según criterio del cardiólogo, son dados de alta o ingresados.
4. Dolor torácico no coronario: una vez el médico de urgencias establece el diagnóstico final, se procede al alta, ingreso o traslado al área de observación de urgencias.
Después de completar el protocolo de la UDT, los pacientes se clasifican (diagnóstico final) en:
1. SCACEST.
2. Infarto de miocardio sin elevación del ST: aquellos de los grupos 2 (SCASEST) y 3 (posible SCA) con troponina positiva.
3. Angina inestable: aquellos pacientes con SCASEST con troponina negativa y los del grupo 3 con PE positiva.
4. No SCA: pacientes del grupo 3 con PE negativa, y todos los del grupo 4.
5. No diagnóstico: pacientes del grupo 3 sin PE o resultado no concluyente.
Los primeros 1.000 pacientes consecutivos visitados en la UDT se incluyeron en este estudio, junto al resto de pacientes atendidos en la SUH durante ese mismo período (del 24 de junio al 27 de agosto de 2002). De cada paciente se consignó edad, sexo, día de la semana y hora de la visita, necesidad de ingreso, tiempo de espera (tiempo desde la llegada a urgencias hasta el inicio de la visita) y, de los pacientes que fueron dados de alta, el tiempo de permanencia en urgencias (tiempo desde la llegada a urgencias hasta el alta).
En la UDT, se registraron los indicadores de calidad técnica de proceso propuestos por la SEC13: el tiempo puerta-ECG (tiempo desde la llegada a urgencias hasta la realización del ECG) y, cuando procedía, el tiempo puerta-aguja (tiempo desde la llegada a urgencias hasta la administración de trombolítico), y el tiempo puerta-balón (tiempo desde la llegada a urgencias hasta la práctica de angioplastia primaria). También se anotó el tiempo puerta-PE (tiempo desde la llegada a urgencias hasta la práctica de la PE).
Para calcular la dimensión de una UDT, se realizaron dos estimaciones. La primera se basó en los pacientes que finalmente ingresaron. Se consideró su número diario total, su tiempo de asistencia (tiempo desde la llegada a urgencias hasta que se decide el ingreso) y su tiempo de permanencia en urgencias. Este último, cuando existe disponibilidad inmediata de cama, se corresponde con el tiempo de asistencia. Como ello no es frecuente, se consideraron unas demoras teóricas de 3, 6 y 12 horas sobre el tiempo de asistencia. La segunda se basó en los pacientes dados de alta. Se utilizó su número diario total y su tiempo de permanencia en urgencias. Los cálculos se repitieron para los percentiles 75, 90 y 99 de la distribución de la media de las variables implicadas, y para índices de ocupación teóricos de la UDT del 50, el 75 y el 90%. Se definió arbitrariamente un sistema de máxima eficiencia, cuando se cubría el 75% de los casos con una demora máxima de 3 horas y un índice de ocupación del 90%; y un sistema sin posibilidad de colapso, cuando se cubría el 99% de los casos, con una demora máxima de 12 horas y un índice de ocupación del 50%. La media de ambos cálculos fue considerada el número ideal de camillas. Finalmente, el número de urgencias anuales se dividió entre el número de camillas obtenido.
Los resultados de las variables cuantitativas y cualitativas se expresaron como media (rango), mediana (percentil 25-75) y en porcentajes, respectivamente. Comparación entre grupos: para las variables cuantitativas se utilizó la prueba de la t de Student para datos independientes en caso de una distribución normal (test de Kolmogorov-Smirnov) o el test de Kruskal-Wallis si se vulneraba la normalidad; para las variables cualitativas, se utilizó el test de la χ2. Se consideró que las diferencias eran estadísticamente significativas cuando el valor de p era inferior a 0,05.
RESULTADOS
Durante los 65 días del estudio se atendieron en urgencias 22.468 pacientes (8.386 en medicina, con una media diaria de 129 [96-161] pacientes). La media diaria de pacientes con dolor torácico fue de 15,7 (9-29) y la prevalencia de período del 4,4% respecto a las urgencias totales, y del 11,9% respecto a las urgencias médicas.
Las características de los pacientes atendidos por causas médicas se resumen en la tabla 1. Al compararlos con el resto, los pacientes con dolor torácico fueron mayores (55 frente a 51 años), mostraron un ligero pero significativo predominio de varones (55,6% frente a 46,7%) y una necesidad de ingreso superior (28,6 frente a 20,8%). No existieron diferencias respecto a la hora o al día de la semana de la visita a urgencias. El tiempo de espera para los pacientes de la UDT (mediana de 10 min) fue significativamente menor que el del resto (mediana de 34 min), aunque su tiempo de permanencia en urgencias, similar (medianas de 162 y 150, respectivamente).
El diagnóstico inicial y final de los pacientes de la UDT y su destino se recoge en la figura 1. Tras la historia clínica y el primer ECG, el diagnóstico inicial fue definitivo en casi dos tercios de pacientes: 48% como no SCA, 4,9% como SCACEST y 10,2% como SCASEST. Del 36,9% con posible SCA, el 57,7% (213 pacientes) continuó sin diagnóstico tras monitorización y determinación seriada de troponina, siendo candidato a PE. Ésta no se realizó y no sirvió para estratificar riesgo en 69 pacientes (32,4%): 21 por deterioro importante de su calidad de vida, 13 por indisponibilidad horaria, y 35 por precisar una prueba alternativa (15 con ECG no interpretable y 10 con limitación funcional). Después de completar el protocolo de la UDT, el 25,9% se había diagnosticado de SCA (4,9% de SCACEST, 5% de infarto de miocardio sin elevación del segmento ST y 16% de angina inestable), el 64,7% de no SCA, y el 9,4% persistía sin diagnóstico final. Un 12% de pacientes con SCA (31 de 259) se dieron de alta por una coronariopatía terminal o coexistencia con otra enfermedad de pronóstico fatal a corto plazo. El porcentaje de ingreso global no superó el 30%.
Fig. 1. Distribución de los pacientes con dolor torácico de acuerdo con el diagnóstico. PE: prueba de esfuerzo; SCA: síndrome coronario agudo; SCACEST: SCA con elevación del segmento ST; SCASEST: SCA sin elevación del segmento ST.
Al comparar los pacientes con diagnóstico final de SCA con aquellos sin SCA, además de diferencias esperables en factores de riesgo y características del dolor, no se objetivó diferencias de sexo entre grupos (tabla 2).
En el grupo sin SCA, el diagnóstico más habitual (36%) fue trastorno ansioso. El resto de diagnósticos puede consultarse en la tabla 3. La necesidad de ingreso fue del 7%, notablemente inferior a la del grupo con SCA.
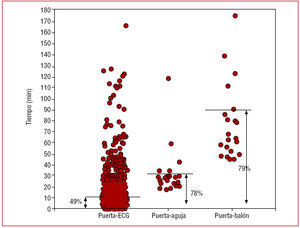
La tabla 4 recoge los indicadores de calidad técnica de proceso para todos los pacientes y desglosados según el diagnóstico inicial y final. El tiempo puerta-ECG fue inferior a 10 minutos en el 49% de pacientes; el tiempo puerta-aguja, inferior a 30 minutos en el 78%, y el tiempo puerta-balón, inferior a 90 minutos en el 79% de casos (fig. 2). El tiempo medio puerta-PE fue de 15 horas 40 minutos y, en ningún caso, menor de 10 horas.
Fig. 2. Distribución de los pacientes visitados en la unidad de dolor torácico de acuerdo con los diferentes tiempos asistenciales utilizados como marcadores de calidad de pro-ceso. La línea continua representa el estándar aceptado por la SEC, y el porcentaje se refiere al número de pacientes que cumplieron dicho estándar.
Según los resultados, el número de camillas para una UDT (tabla 5) dependería del punto de equilibrio entre un sistema que nunca se saturara (14 camillas para cubrir el 99% de casos, con una espera de ingreso de 12 horas y un índice de ocupación del 50%) y un sistema de máxima eficiencia (5,3 camillas para cubrir el 75% de casos, con una espera de ingreso de 3 horas y con un índice de ocupación del 90%). La media se situó en 9,65 camillas, con lo que se precisaría una camilla por cada 12.953 urgencias (125.000/9,65).
DISCUSIÓN
Hasta la fecha, la mayoría de la bibliografía referida para justificar la implantación de UDT en España provenía de estudios anglosajones3-9,14. Junto a los argumentos económicos (disminución de ingresos innecesarios y evitación de altas inadecuadas)6-8, siempre se ha remarcado la magnitud del problema3. Así, el dolor torácico se ha considerado uno de los motivos de consulta más frecuentes a los SUH, cifrándose entre un 5 y un 20%4. En el presente estudio, usando unos criterios de inclusión en la UDT muy laxos (presencia de dolor torácico no traumático, sin otras limitaciones), el porcentaje de visitas por dolor torácico no fue más allá de un 5% de todas las urgencias, o de un 12% de las urgencias médicas. Esta prevalencia, hasta ahora desconocida en nuestro entorno, queda por debajo de la referida en la literatura anglosajona3,4. Esta diferencia podría ser consecuencia de la distinta prevalencia de enfermedad coronaria entre ambos países, de la organización sanitaria de cada país, o de una mayor sensibilización de determinadas poblaciones para acudir a los SUH ante un dolor torácico1,2,9,15. Con todo, aunque cuantitativamente inferior a lo supuesto, su prevalencia no es despreciable y, sobre todo cualitativamente, importante como para apoyar la generalización de las UDT. Además, la saturación actual de la mayoría de SUH16 tampoco fa cilita la rápida identificación y manejo de estos pacientes que, en ausencia de UDT, suelen hallarse dispersos, visitados y cuidados por personal diverso y, con frecuencia, escaso y sobrecargado.
Tras la historia clínica y el primer ECG, casi un 50% de los pacientes incluidos se catalogaron como no coronarios, con diagnósticos finales que no se encuentran entre las tareas habituales de un cardiólogo de guardia. Este hecho, ya constatado previamente4,17, junto a la necesidad de la interpretación inmediata del ECG, hace imprescindible la presencia física de un médico de urgencias con experiencia. Además, en muchos hospitales de nuestro entorno no se dispone de cardiólogo de guardia las 24 horas del día. Y, en los que se dispone, éste compagina la actividad en su servicio con la atención de los pacientes de urgencias, por lo que es materialmente imposible su presencia física permanente en urgencias, o que acuda inmediatamente a leer todos los ECG de estos pacientes. Así, sólo con la estrecha colaboración entre ambos servicios, compartiendo responsabilidades, se garantiza la calidad con unos tiempos asistenciales adecuados.
Una gran aportación del concepto de UDT en el estudio de estos pacientes es la realización de una prueba de inducción de isquemia9. La PE convencional ha demostrado, en nuestro país, su validez pronóstica en pacientes seleccionados de la UDT10-12. Además, en un sistema sanitario público con recursos limitados, se trata del test más económico. Sin embargo, no es aplicable a todos los pacientes. En el presente estudio, aunque no constituía uno de sus objetivos, se ha constatado un número no despreciable de pacientes con dificultad física para su realización o con resultados no concluyentes, lo cual ha obligado a la práctica de un test alternativo. Este porcentaje debería tenerse en cuenta para futuras recomendaciones y protocolos. Puesto que el envejecimiento de la población va asociado a un aumento de cardiopatía isquémica2 y a una menor tolerancia o capacidad de esfuerzo, es posible que, en un futuro no muy lejano, el número de pacientes sin diagnóstico y estratificación sea mayor, lo cual obligará a enfoques alternativos. Así, existen ya algunos protocolos que incorporan, de forma rutinaria, otras pruebas de inducción de isquemia, como la gammagrafía de perfusión en reposo durante o inmediatamente después del dolor torácico18,19 o ecocardiografía de estrés farmacológico19,20.
El comportamiento de la UDT, basado en los indicadores de proceso establecidos, merece algún comentario. En el 50% de los pacientes con dolor torácico se inició la visita y se dispuso del ECG en menos de 10 minutos (tiempo puerta-ECG), tiempo sustancialmente inferior a los 34 minutos de espera media del resto de pacientes. No obstante, como las guías clínicas recomiendan un tiempo inferior a 10 minutos12, los resultados son mejorables. Aunque la inexperiencia inicial puede haber actuado en contra, aun en condiciones idealmente favorables (existencia de una UDT con espacio físico y personal específico y motivado), la obtención del estándar propuesto constituye un auténtico reto en la atención de estos pacientes21. La obtención del ECG es un paso previo, necesario e imprescindible en los pacientes con SCACEST para indicar su revascularización precoz. Desde esta perspectiva, los resultados cumplen con el estándar en casi un 80% de los casos y, claramente, contrastan con experiencias previas, en las cuales sólo el 70% de estos pacientes recibía finalmente revascularización, con independencia de hacerlo dentro o no del período de tiempo exigido22. Así, el tiempo puerta-aguja fue notablemente inferior al registrado hasta la fecha en nuestro entorno sanitario23. Sin embargo, no es posible dilucidar entre el efecto beneficioso de la UDT, si lo hubo, o de la administración del fibrinolítico en urgencias para explicar esta menor demora.
La SEC estima unos recursos estructurales para una UDT de 1-2 camas por cada 50.000 urgencias anuales atendidas en un SUH13. Según nuestros resultados, estas necesidades son sensiblemente superiores, y se situarían en algo más de 3 camas por cada 50.000 urgencias anuales. Los principales determinantes de estas necesidades son el tiempo de demora de las PE y el tiempo que los pacientes permanecen en urgencias, una vez ingresados, por falta de camas. Estas características, coyunturales de cada centro, estarán presentes en una medida u otra, influyendo en los cálculos. Las guías de evaluación y tratamiento del Colegio Americano de Cardiólogos, conscientes de la ineficiencia que el tiempo puerta-PE conlleva, ya contemplan la posibilidad de que estos pacientes sean dados de alta y acudan, dentro de las siguientes 72 horas, a realizar la PE24. Recientemente, se ha publicado una experiencia positiva en este sentido25. Respecto al tiempo de permanencia en urgencias de los pacientes que requieren ingreso, éste es uno de los principales determinantes responsables de la disfunción de los SUH26 y del deterioro de la calidad de la asistencia27. En este caso, sólo el reconocimiento sincero del problema por parte de todos los implicados junto a la adopción de medidas reales conducirá, si no a su entera resolución, sí a un alivio significativo del mismo.
Limitaciones
Primero, su validez externa. Las características organizativas de los SUH de nuestro país, aunque parecidas, presentan algunas diferencias. Con todo, las similitudes regionales en la prevalencia de factores de riesgo y de la propia cardiopatía isquémica28 invitan a pensar que estos resultados están más cercanos a nuestra verdadera realidad que a la que se ha dibujado hasta la fecha en estudios anglosajones. Segundo, el funcionamiento global de la UDT. Su valoración se realizó con indicadores de proceso y no, como hubiera sido deseable, de resultado, como la mortalidad o la tasa de eventos cardiovasculares adversos a 30 días. Además, el futuro inmediato desvelará, según su evolución, el verdadero peso específico que el factor «puesta en marcha» haya podido tener en los resultados alcanzados. Finalmente, los diagnósticos realizados en la UDT y, por lo tanto, la distribución esperada de los pacientes con dolor torácico no se ha comprobado mediante el seguimiento de los mismos. No obstante, no era objetivo del estudio calcular la validez y precisión de un protocolo diagnóstico, sino establecer qué porcentaje de pacientes iba a ocupar cada nivel concreto del protocolo. Estudios futuros deberían esclarecer en qué porcentaje de pacientes ingresados por SCA, éste es confirmado al alta y, además, en qué porcentaje de pacientes con dolor no coronario aparece de forma precoz algún evento cardiovascular adverso.
CONCLUSIONES
El presente estudio constituye la primera descripción, en nuestro entorno, del paciente con dolor torácico no traumático a partir de los resultados obtenidos en una unidad creada específicamente para su atención y en la que no existe otra limitación para acceder a ella que el síntoma de consulta. Aporta datos remarcables en cuatro aspectos. Primero, cifró la prevalencia del dolor torácico no traumático en un SUH de nuestro país en algo menos de un 5%, y estableció la distribución diagnóstica esperada con las herramientas actuales. Sólo con la historia clínica y el primer ECG, el 50% se diagnosticó de SCA o se estudió para descartarlo, mientras que el otro 50% presentó otros diagnósticos, entre los que predominó el trastorno ansioso. Hasta un 10% de pacientes que completaron el protocolo de la UDT se quedaron sin diagnóstico etiológico debido a las limitaciones detectadas en la PE para estratificar riesgo en urgencias. Segundo, permitió conocer los indicadores de calidad de proceso del SCA y cómo la atención de estos pacientes fue más rápida que la de otros pacientes sin dolor torácico. Tercero, en la cohorte estudiada, los varones consultaron más a menudo que las mujeres por dolor torácico, aunque entre estos últimos, el porcentaje de varones y de mujeres diagnosticados de SCA fue similar. Cuarto, se realizó un ejercicio teórico para dimensionar una UDT con datos reales de nuestro entorno sanitario, estableciendo la necesidad de una camilla por cada 13.000 urgencias anuales atendidas en un determinado SUH.
Correspondencia: Dr. M. Sánchez.
Secció d'Urgències Medicina. Àrea d'Urgències. Hospital Clínic.
Villarroel, 170. 08036 Barcelona. España.
Correo electrónico: msanchez@clinic.ub.es
Recibido el 8 de mayo de 2006.
Aceptado para su publicación el 14 de diciembre de 2006.