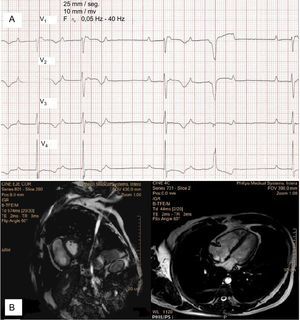
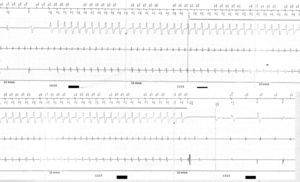
La displasia arritmogénica del ventrículo derecho (DAVD) es una enfermedad con una prevalencia en la población general entre 1:2.500 y 1:5.000, en la cual la muerte súbita puede ser la primera manifestación en el 11-22% de pacientes1. Presentamos el caso de un paciente de 58 años, sin historia personal ni familiar de cardiopatía, que ingresó en nuestro hospital por disnea de un mes de evolución. En el electrocardiograma se observó ritmo sinusal con bloqueo auriculoventricular de segundo grado Mobitz I, QRS estrecho con patrón RR’ y onda épsilon en V1, ondas T invertidas de V1 a V4, y extrasístoles ventriculares aisladas con morfología de bloqueo completo de rama izquierda (figura 1A). La resonancia magnética demostró una fracción de eyección del ventrículo derecho (VD) del 31%, con un volumen ventricular en el límite superior de la normalidad (volumen telediastólico indexado por superficie corporal, 92 ml/m2), mayor que el volumen de ventrículo izquierdo (volumen telediastólico indexado por superficie corporal, 72 ml/m2), con desviación del septo interventricular hacia la izquierda por sobrecarga de volumen en cavidades derechas (figura 1B). También se objetivó discinesia, fibrosis y forma aneurismática en tracto de salida y cara inferior de VD. En conjunto, estos hallazgos confirmaron el diagnóstico de DAVD1. Dado que nuestro paciente tenía indicación de marcapasos permanente por bloqueo auriculoventricular sintomático, se decidió finalmente implantar un desfibrilador automático implantable (DAI), por riesgo intermedio de muerte súbita. Durante el ingreso, no se registraron episodios arrítmicos en la telemetría. Fue dado de alta asintomático y se realizó estudio genético que no mostró mutaciones relacionadas con la DAVD. Un mes después, el paciente consultó por una descarga del DAI. En los electrogramas se observó taquiarritmia auricular regular no descrita previamente, ritmo ventricular electroestimulado la mayoría del tiempo y varios episodios de taquicardia ventricular sostenida (TVS), terminados todos con estimulación antitaquicardia salvo uno, tratado con choque (figura 2). Justo antes de cada uno de los mencionados episodios de TVS, se observa la arritmia auricular no conducida a ventrículo (adecuado cambio de modo), posteriormente un latido ventricular detectado y después la TVS precedida de un latido ventricular estimulado. Se inició tratamiento con amiodarona, bloqueadores beta y anticoagulación. El estudio electrofisiológico mostró, en el mapeo electroanatómico, amplias áreas de escara endocárdica en el tracto de entrada, pared inferior basal y tracto de salida del VD. Se realizó ablación de sustrato, se le dio de alta y permaneció asintomático a los 12 meses de seguimiento.
A: electrocardiograma que muestra ritmo sinusal con bloqueo auriculoventricular de segundo grado Mobitz I, onda épsilon, ondas T invertidas de V1 a V4 y extrasístoles ventriculares aisladas con morfología de bloqueo completo de rama izquierda; B: planos de eje corto y cuatro cámaras de resonancia cardiaca que muestran un volumen de ventrículo derecho superior al del ventrículo izquierdo y desplazamiento a la izquierda del septo interventricular.
La DAVD es una enfermedad genética autosómica dominante que afecta predominantemente a genes responsables de uniones intercelulares (placoglobina o desmoplaquina). La hipótesis patogénica sugiere que la muerte celular ocurre debido a la alteración de los desmosomas, con reemplazo del miocardio por tejido fibroadiposo, sustrato para arritmias ventriculares. Estos cambios ocurren predominantemente en el VD aunque también pueden afectar al ventrículo izquierdo1. Las manifestaciones clínicas ocurren usualmente durante la adolescencia o la edad adulta aunque algunos individuos pueden permanecer asintomáticos. Se puede presentar como muerte súbita y/o insuficiencia cardiaca progresiva debido a disfunción contráctil. En estadios avanzados de la enfermedad, la dilatación biventricular puede ser indistinguible de la miocardiopatía dilatada. El diagnóstico se basa en la suma de una serie de criterios validados y el tratamiento debe ser individualizado2.
La infiltración grasa y fibrótica del haz de His ha sido demostrada en más del 60% de pacientes con DAVD en estudios anatomopatológicos3, pero este hecho histológico no se correlaciona con trastornos de conducción, manifestación de la cual hay pocos casos descritos en la bibliografía4,5. Peters et al.6 analizaron los electrocardiogramas de 376 pacientes con DAVD y observaron trastornos de conducción solo en el 6% (incluyendo bloqueo completo de rama derecha y bloqueo auriculoventricular de cualquier grado). Y este es el primer punto en que nuestro caso resulta interesante: por la rareza de su presentación. El otro punto de interés a destacar es la historia arrítmica potencialmente letal del paciente, iniciada afortunadamente tras haber implantado un DAI para el cual a priori no tenía indicación indiscutible. Aunque el papel de la electroestimulación ventricular desde el implante del dispositivo sobre la génesis de las arritmias no puede ser descartado por completo, también se podría considerar que la existencia de la taquiarritmia auricular podría desempeñar un papel en el inicio de los episodios de TVS al cambiar el frente de activación ventricular (estimulado frente a conducido), en un paciente con sustrato arrítmico por su cardiopatía.
Recientemente se ha publicado un consenso para el tratamiento de la DAVD, que incluye un algoritmo que clasifica a los pacientes que más se beneficiarán del implante de DAI. Los pacientes de alto riesgo están bien identificados, no así los casos de riesgo intermedio, como nuestro paciente. Ello resalta la importancia de individualizar el manejo y la indicación para implantar un DAI en pacientes con DAVD.