La información sobre el pronóstico de la cardiopatía isquémica crónica (CIC) es escasa. El objetivo es analizar los predictores de la mortalidad y la supervivencia a largo plazo de estos pacientes.
MétodosEstudio de cohortes prospectivo y monocéntrico que reclutó a 1.268 pacientes con CIC desde enero de 2000 hasta febrero de 2004. Se registraron los fallecimientos durante el seguimiento. Se compararon las tasas de mortalidad total y cardiovascular ajustadas con la población española. Se investigó la asociación de variables basales con la mortalidad.
ResultadosLa media de edad fue 68±10 años; el 73% eran varones. Tras 17 años de seguimiento máximo (mediana, 11 años), murieron 629 pacientes (50%). La edad (HR=1,08; IC95%, 1,07-1,11; p<0,001), la diabetes (HR=1,36; IC95%, 1,14-1,63; p <0,001), la frecuencia cardiaca (HR=1,01; IC95%, 1,00-1,02; p <0,001), la fibrilación auricular (HR=1,61; IC95%, 1,22-2,14); p=0,001), las alteraciones electrocardiográficas (HR=1,23; IC95%, 1,02-1,49; p=0,02) y el tabaquismo (HR=1,85; IC95%, 1,31-2,80; p=0,001) han resultado predictores independientes de la mortalidad total. La tasa de mortalidad total fue mayor que en la población española (47,81 frente a 36,29/1.000 pacientes/año; razón de mortalidad estandarizada=1,31; IC95%, 1,21-1,41). La tasa de mortalidad cardiovascular fue 15,25 frente a 6,94/1.000 pacientes/año de la población general (razón de mortalidad estandarizada=2,19; IC95%, 1,88-2,50).
ConclusionesEn esta muestra de pacientes con CIC, la tasa de mortalidad fue significativamente mayor que en la población general. Las variables clínicas identifican a los pacientes con mayor riesgo de muerte en el seguimiento.
Palabras clave
Las enfermedades cardiovasculares son la principal causa de muerte en España. Según datos del Instituto Nacional de Estadística, ocasionaron 124.197 muertes en 20151, lo que supuso el 29,4% del total de fallecimientos en España. La cardiopatía isquémica es parte fundamental del espectro de las enfermedades cardiovasculares: en 2015 fallecieron en España 33.769 personas como consecuencia de la cardiopatía isquémica1.
La mejora en el tratamiento del síndrome coronario agudo en las últimas décadas ha prolongado la supervivencia de los pacientes afectados, y ha aumentado la prevalencia de la cardiopatía isquémica crónica (CIC)2. Dentro de la patología coronaria, el estudio del pronóstico de los pacientes con CIC en nuestro entorno ha recibido menos atención históricamente. Como consecuencia, la información disponible sobre el pronóstico a largo plazo de estos pacientes se ha extrapolado de estudios realizados en otros países y en otros momentos históricos3–7.
El grupo ya ha publicado varios trabajos sobre el impacto pronóstico de la frecuencia cardiaca (FC) basal8 y la presión arterial para los pacientes con CIC9 o el pronóstico de los pacientes ancianos con esta afección10.
El objetivo del presente trabajo es estudiar la supervivencia a muy largo plazo de una cohorte española contemporánea de pacientes con CIC extraídos de la práctica clínica diaria, comparar las tasas de mortalidad total y por causa cardiovascular observadas con las de la población general española e identificar variables predictoras de mortalidad total y cardiovascular.
MÉTODOSEl registro CICCOR (Cardiopatía Isquémica Crónica de Córdoba) es un estudio observacional, prospectivo, monocéntrico de cohortes cuyo objetivo es investigar el pronóstico de la CIC8–10.
Desde enero de 2000 hasta febrero de 2004, se incluyó prospectivamente a todos los pacientes con CIC que acudieron a 2 consultas de cardiología general del centro, derivados por médicos de atención primaria o urgencias o para revisión tras hospitalización en cardiología o medicina interna.
Se estableció el diagnóstico de CIC como el cumplimiento de 1 o más de los siguientes criterios de inclusión: antecedente de síndrome coronario agudo (angina inestable o infarto agudo de miocardio) o de revascularización coronaria quirúrgica o percutánea, al menos 3 meses antes de la inclusión; historia de dolor torácico con ergometría, estudio de perfusión isotópica o ecocardiograma de estrés compatibles con isquemia o coronariografía con estenosis >70% del diámetro luminal de un vaso epicárdico, sin valvulopatía grave. Como único criterio de exclusión se encontraba la negativa del paciente a participar en el estudio.
Se recogieron en el momento inicial variables demográficas, clínicas, de exploración física y de las pruebas complementarias realizadas. Se definió como electrocardiograma alterado la presencia de: bloqueo de rama izquierda, bloqueo de rama derecha, onda Q patológica, desnivelación del segmento ST> 1mm y onda T negativa en 2 o más derivaciones contiguas. Se definió cardiomegalia como un índice cardiotorácico> 0,5 en una radiografía de tórax posteroanterior realizada previamente.
Los pacientes recibieron tratamiento y seguimiento a criterio de sus cardiólogos responsables siguiendo las guías de práctica clínica de las sociedades científicas vigentes en cada momento11–13. El estudio cumplió las recomendaciones de Helsinki para estudios médicos. Los pacientes otorgaron su consentimiento informado para su inclusión y seguimiento.
El objetivo principal del estudio fue investigar la mortalidad total y cardiovascular. Para tal fin, se identificó el estado vital de cada paciente entre el 1 de junio de 2016 y el 31 de diciembre de 2016.
La búsqueda de información se realizó mediante historias clínicas, contacto con atención primaria o entrevista telefónica en los casos necesarios, para minimizar la pérdida de datos en el seguimiento. Las causas de mortalidad se obtuvieron de la historia clínica de los pacientes fallecidos en el hospital y por datos aportados por los familiares o los médicos de atención primaria responsables de los fallecidos fuera del hospital. Se consideró como muerte de causa cardiovascular la causada por síndrome coronario agudo, síndrome aórtico agudo, insuficiencia cardiaca o accidente cerebrovascular. No se consultaron sistemáticamente los registros de defunción.
Las tasas de mortalidad total y cardiovascular de la muestra se calcularon para cada grupo etario, sexo y año hasta 2015, incluyendo en el denominador a todos los pacientes vivos y en el numerador a los fallecidos cada año de cada grupo de edad y sexo. Se calculó la tasa de mortalidad anual y de todo el periodo estudiado. Finalmente se compararon las tasas de mortalidad total y por causa cardiovascular de las poblaciones nacional, provincial y de la muestra estudiada, por grupos de edad, por años naturales y durante el periodo estudiado. Para ello, se solicitó al Instituto Nacional de Estadística1 los microdatos nacionales de causa de mortalidad correspondientes al periodo estudiado, que un servicio externo de estadística analizó para el cálculo de tasas de mortalidad y de razones de mortalidad estandarizadas.
En cuanto al análisis estadístico, se comprobó el ajuste a la distribución normal de los datos cuantitativos con el test de Kolmogorov-Smirnov; se presentan los datos cuantitativos paramétricos como la media±desviación estándar y los no paramétricos, como la mediana [intervalo intercuartílico, p25-p75]. Las variables cualitativas se expresan en porcentajes. Se empleó el test de la t de Student o el de la U de Mann-Withney para la comparación de variables cuantitativas, según fuera apropiado, y el test de la χ2 para comparaciones entre variables cualitativas, usando el test exacto de Fisher cuando fue necesario. Se estudiaron las asociaciones univariables de los parámetros basales con los de la mortalidad total y cardiovascular por medio del análisis de riesgos proporcionales de Cox. Se emplearon curvas de Kaplan-Meier para representar la mortalidad en el seguimiento de los subgrupos que resultaron predictores independientes. Se consideraron significativos los valores de p <0,05. Finalmente, se realizaron modelos multivariables con el test de riesgos proporcionales de Cox. Se verificó el supuesto de proporcionalidad de riesgos mediante un método gráfico (curvas logaritmo menos logaritmo). Los modelos se ajustaron inicialmente por todas las variables que mostraron diferencias con p <0,15. Se eliminaron variables sin significación estadística por el método de pasos hacia atrás, con lo que finalmente se incluyeron las variables predictoras independientes. Se presentan los resultados como hazard ratio (HR) y sus respectivos intervalos de confianza del 95% (IC95%). Las variables de la fracción de eyección del ventrículo izquierdo (FEVI) y de cardiomegalia en radiografía de tórax no se incluyeron en el modelo final porque tenían más del 10% de valores perdidos. Asimismo, las variables de tratamiento médico no se incluyeron en el análisis final por la dificultad de eliminar los sesgos asociados. No obstante, se realizaron análisis adicionales incluyendo estas variables y las que tenían una tasa de valores perdidos> 10%, por su importancia pronóstica en la literatura científica.
Se empleó el software IBM SPSS Statistics, Version 21.0 (IBM Corp.; Armonk, Nueva YorK).
RESULTADOSCaracterísticas basalesSe incluyó a 1.268 pacientes, con una mediana de edad de 68 [60-74] años. Casi 3 de cada 4 pacientes incluidos eran varones (73%). La mediana de tiempo desde el evento coronario basal hasta la inclusión fue 24 [6-63] meses.
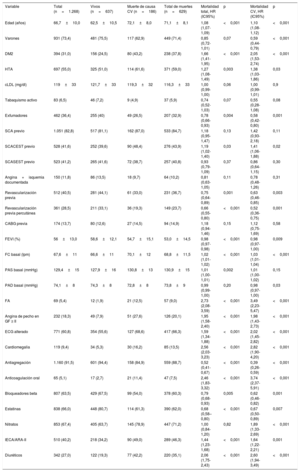
Se revascularizó antes de la inclusión a 512 pacientes (40,5%). La mayoría de los pacientes (81,7%) se encontraban asintomáticos en el momento del reclutamiento. El porcentaje de pacientes con evento coronario agudo previo fue elevado (1.051 [82,8%]). En cuanto a la prevalencia de los factores de riesgo cardiovascular al inicio del estudio, en torno a un tercio de los pacientes tenía diabetes mellitus tipo 2 (DM2) y más de la mitad, hipertensión arterial. El valor medio de colesterol unido a lipoproteínas de baja densidad fue 119±33 mg/dl. El 44% de la muestra tenía antecedentes de tabaquismo. A la inclusión recibían tratamiento antitrombótico 1.225 pacientes (96,6%), 65 de ellos (5,1%), anticoagulación oral. La tasa de pacientes tratados con estatinas fue del 66%. En la tabla 1 se recogen las características basales de la muestra.
Características basales de la serie y predictores de mortalidad total y cardiovascular en el análisis univariable
| Variable | Total (n=1.268) | Vivos (n=637) | Muerte de causa CV (n=186) | Total de muertes (n=629) | Mortalidad total, HR (IC95%) | p | Mortalidad CV, HR (IC95%) | p |
|---|---|---|---|---|---|---|---|---|
| Edad (años) | 66,7±10,0 | 62,5±10,5 | 72,1±8,0 | 71,1±8,1 | 1,08 (1,07-1,09) | <0,001 | 1,10 (1,08-1,12) | <0,001 |
| Varones | 931 (73,4) | 481 (75,5) | 117 (62,9) | 449 (71,4) | 0,85 (0,72-1,01) | 0,07 | 0,59 (0,44-0,79) | <0,001 |
| DM2 | 394 (31,0) | 156 (24,5) | 80 (43,2) | 238 (37,8) | 1,66 (1,41-1,95) | <0,001 | 2,05 (1,53-2,74) | <0,001 |
| HTA | 697 (55,0) | 325 (51,0) | 114 (61,6) | 371 (59,0) | 1,27 (1,08-1,49) | 0,003 | 1,38 (1,03-1,86) | 0,03 |
| cLDL (mg/dl) | 119±33 | 121,7±33 | 119,3±32 | 116,3±33 | 1,00 (0,99-1,00) | 0,06 | 1,00 (0,99-1,01) | 0,9 |
| Tabaquismo activo | 83 (6,5) | 46 (7,2) | 9 (4,9) | 37 (5,9) | 0,74 (0,52-1,03) | 0,07 | 0,55 (0,28-1,08) | 0,08 |
| Exfumadores | 462 (36,4) | 255 (40) | 49 (26,5) | 207 (32,9) | 0,78 (0,66-0,93) | 0,004 | 0,58 (0,42-0,80) | 0,001 |
| SCA previo | 1.051 (82,8) | 517 (81,1) | 162 (87,0) | 533 (84,7) | 1,18 (0,95-1,47) | 0,13 | 1,42 (0,93-2,18) | 0,11 |
| SCACEST previo | 528 (41,6) | 252 (39,6) | 90 (48,4) | 276 (43,9) | 1,19 (1,02-1,40) | 0,03 | 1,41 (1,06-1,88) | 0,02 |
| SCASEST previo | 523 (41,2) | 265 (41,6) | 72 (38,7) | 257 (40,8) | 0,93 (0,79-1,09) | 0,37 | 0,86 (0,64-1,15) | 0,30 |
| Angina+isquemia documentada | 150 (11,8) | 86 (13,5) | 18 (9,7) | 64 (10,2) | 0,81 (0,63-1,05) | 0,11 | 0,78 (0,48-1,26) | 0,31 |
| Revascularización previa | 512 (40,5) | 281 (44,1) | 61 (33,0) | 231 (36,7) | 0,75 (0,64-0,89) | 0,001 | 0,63 (0,46-0,85) | 0,003 |
| Revascularización previa percutánea | 361 (28,5) | 211 (33,1) | 36 (19,3) | 149 (23,7) | 0,66 (0,55-0,80) | <0,001 | 0,52 (0,36-0,75) | 0,001 |
| CABG previa | 174 (13,7) | 80 (12,6) | 27 (14,5) | 94 (14,9) | 1,18 (0,94-1,46) | 0,15 | 1,12 (0,75-1,69) | 0,58 |
| FEVI (%) | 56±13,0 | 58,6±12,1 | 54,7±15,1 | 53,0±14,5 | 0,98 (0,97-0,98) | <0,001 | 0,98 (0,97-1,00) | 0,009 |
| FC basal (lpm) | 67,6±11 | 66,6±11 | 70,1±12 | 68,8±11,5 | 1,02 (1,01-1,02) | <0,001 | 1,03 (1,01-1,04) | <0,001 |
| PAS basal (mmHg) | 129,4±15 | 127,9±16 | 130,8±13 | 130,9±15 | 1,01 (1,00-1,01) | 0,002 | 1,01 (1,00-1,02) | 0,15 |
| PAD basal (mmHg) | 74,1±8 | 74,3±8 | 72,8±8 | 73,8±9 | 0,99 (0,99-1,00) | 0,20 | 0,98 (0,97-1,00) | 0,03 |
| FA | 69 (5,4) | 12 (1,9) | 21 (12,5) | 57 (9,0) | 2,73 (2,08-3,59) | <0,001 | 3,49 (2,23-5,47) | <0,001 |
| Angina de pecho en GF ≥ II | 232 (18,3) | 49 (7,9) | 51 (27,6) | 126 (20,1) | 1,95 (1,58-2,40) | <0,001 | 1,98 (1,43-2,73) | <0,001 |
| ECG alterado | 771 (60,8) | 354 (55,6) | 127 (68,6) | 417 (66,3) | 1,59 (1,34-1,88) | <0,001 | 2,02 (1,45-2,82) | <0,001 |
| Cardiomegalia | 119 (9,4) | 34 (5,3) | 30 (16,2) | 85 (13,5) | 2,56 (2,03-3,23) | <0,001 | 2,82 (1,90-4,20) | <0,001 |
| Antiagregación | 1.160 (91,5) | 601 (94,4) | 158 (84,9) | 559 (88,7) | 0,52 (0,41-0,67) | <0,001 | 0,39 (0,26-0,59) | <0,001 |
| Anticoagulación oral | 65 (5,1) | 17 (2,7) | 21 (11,4) | 47 (7,5) | 2,46 (1,83-3,32) | <0,001 | 3,74 (2,37-5,91) | <0,001 |
| Bloqueadores beta | 807 (63,5) | 429 (67,5) | 99 (54,0) | 378 (60,3) | 0,79 (0,68-0,93) | 0,005 | 0,62 (0,46-0,82) | 0,001 |
| Estatinas | 838 (66,0) | 448 (80,7) | 114 (61,3) | 390 (62,0) | 0,68 (0,58–0,80) | <0,001 | 0,67 (0,50-0,89) | 0,007 |
| Nitratos | 853 (67,4) | 405 (63,7) | 145 (78,9) | 447 (71,2) | 1,00 (0,84-1,20) | 0,82 | 1,89 (1,33-2,69) | <0,001 |
| IECA/ARA-II | 510 (40,2) | 218 (34,2) | 90 (49,0) | 289 (46,3) | 1,44 (1,23-1,68) | <0,001 | 1,64 (1,22-2,21) | 0,001 |
| Diuréticos | 342 (27,0) | 122 (19,3) | 77 (42,2) | 220 (35,1) | 2,06 (1,75-2,43) | <0,001 | 2,60 (1,94-3,49) | <0,001 |
ARA-II: antagonistas del receptor de la angiotensina II; CABG: cirugía de revascularización coronaria; cLDL: colesterol unido a lipoproteínas de baja densidad; CV: cardiovascular; DM2: diabetes mellitus tipo 2; ECG: electrocardiograma; FA: fibrilación auricular; FC: frecuencia cardiaca; FEVI: fracción de eyección del ventrículo izquierdo; GF: grado funcional; HR: hazard ratio; HTA: hipertensión arterial; IC95%: intervalo de confianza del 95%; IECA: inhibidores de la enzima de conversión de la angiotensina; PAD: presión arterial diastólica; PAS: presión arterial sistólica; SCA: síndrome coronario agudo; SCACEST: síndrome coronario agudo con elevación de segmento ST; SCASEST: síndrome coronario agudo sin elevación de segmento ST.
La mediana de seguimiento fue de 11,2 [4-15] años (seguimiento máximo, 17 años), con un periodo de observación de 12.612 pacientes-año y solo 2 pacientes perdidos. Fallecieron en el seguimiento 629 pacientes (el 49% del total); 252 pacientes (el 40% de los fallecidos) murieron por causa no cardiovascular, mientras que 186 muertes se debieron a causa cardiovascular (el 30% de las muertes). En 191 casos (el 30% de los fallecidos) no se pudo determinar la causa del fallecimiento. Las probabilidades de supervivencia fueron del 92, el 80, el 67, el 56 y el 45% a los 3, 6, 9, 12 y 15 años de seguimiento respectivamente.
Predictores de la mortalidad totalSegún los resultados del análisis univariable, los pacientes fallecidos tenían significativamente más edad, presentaban con mayor frecuencia hipertensión arterial, DM2, fibrilación auricular (FA) y tenían mayores presión arterial sistólica y FC basal. Tener mayor FEVI y haber sido revascularizado antes se asociaron con menor mortalidad en el seguimiento por análisis univariable. Además, los pacientes fallecidos tenían con mayor frecuencia inicialmente ángina de pecho en grado funcional ≥ II, electrocardiograma basal alterado y cardiomegalia en la radiografía de tórax. Recibir tratamiento anticoagulante, diuréticos e inhibidores de la enzima de conversión de la angiotensina/antagonista del receptor de la angiotensina II se asoció con mayor mortalidad por todas las causas en el análisis univariable. Sin embargo, el tratamiento con antiagregantes, bloqueadores beta y estatinas se asoció con menor mortalidad en el seguimiento. Los resultados del análisis univariable se muestran en la tabla 1.
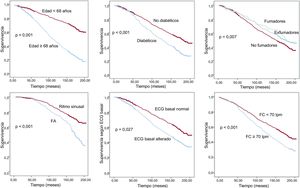
Las variables que se asociaron de manera independiente con la mortalidad total por análisis multivariable fueron: edad, DM2, tabaquismo activo, FC basal, alteraciones en el electrocardiograma basal o FA diagnosticada (tabla 2, figura 1). En un análisis adicional se incluyó el tratamiento médico y se observó una asociación independiente del tratamiento diurético con la mortalidad (HR=1,78; IC95%, 1,42-2,22; p <0,001). Asimismo, pese a que la FEVI presenta una tasa de valores perdidos mayor del 10% (por lo cual no se incluyó en el análisis final), un análisis adicional demostró su asociación independiente con la mortalidad (HR=0,99; IC95%, 0,98-0,99; p=0,008).
Predictores independientes de mortalidad total y cardiovascular en los modelos multivariables finales
| Variable | Tasa de eventos, n/N (%)* | HR (IC95%) | p | |
|---|---|---|---|---|
| Presente | Ausente | |||
| Mortalidad total | ||||
| Edad | 1,08 (1,07-1,11) | <0,001 | ||
| DM2 | 238/394 (60,4) | 391/872 (44,8) | 1,36 (1,14-1,63) | <0,001 |
| Tabaquismo activo | 37/83 (44,5) | 592/1.181 (50) | 1,85 (1,31-2,80) | 0,001 |
| FC basal | 1,01 (1,00-1,02) | <0,001 | ||
| ECG alterado | 409/759 (53,8) | 220/507 (43,3) | 1,23 (1,02-1,49) | 0,027 |
| FA | 57/69 (82,6) | 572/1.197 (47,7) | 1,61 (1,22-2,14) | 0,001 |
| Cardiomegalia | 85/119 (71,4) | 478/1.007 (47,5) | 1,81 (1,39-2,35) | <0,001 |
| Mortalidad de causa cardiovascular | ||||
| Edad | 1,09 (1,07-1,11) | <0,001 | ||
| DM2 | 81/394 (20,5) | 105/872 (12,04) | 1,61 (1,19-2,18) | 0,002 |
| FC basal | 1,02 (1,00-1,03) | 0,003 | ||
| Angina de pecho en GF ≥ II | 51/232 (21,9) | 135/1.034 (13,0) | 1,67 (1,19-2,35) | 0,003 |
| FA | 25/69 (36,2) | 161/1.197 (13,4) | 2,03 (1,27-3,24) | 0,003 |
| ECG alterado | 128/759 (16,8) | 58/495 (11,7) | 1,60 (1,14-2,25) | 0,006 |
DM2: diabetes mellitus tipo 2; ECG: electrocardiograma; FA: fibrilación auricular; FC: frecuencia cardiaca; GF: grado funcional; HR: hazard ratio; IC95%: intervalo de confianza del 95%.
En cuanto a la mortalidad por causa cardiovascular, las variables asociadas en el análisis univariable fueron: la angina de pecho en grado funcional ≥ II; haber tenido un síndrome coronario agudo, DM2, hipertensión arterial o FA, y las mayores edad o FC basal. Además, presentar alteraciones en el electrocardiograma basal o cardiomegalia en la radiografía de tórax también se asociaron con mayor mortalidad por causa cardiovascular. Por su parte, una mayor presión arterial diastólica en la primera visita, el sexo varón, una mayor FEVI y haber sido revascularizado antes de la inclusión se asociaron con menor mortalidad cardiovascular en el seguimiento. Recibir tratamiento diurético, anticoagulación oral o con inhibidores de la enzima de conversión de la angiotensina/antagonista del receptor de la angiotensina II también se asoció con mayor mortalidad cardiovascular en el análisis univariable. Por el contrario, los pacientes que recibían tratamiento con antiagregantes, estatinas y bloqueadores beta tuvieron menor mortalidad cardiovascular que quienes no lo recibían.
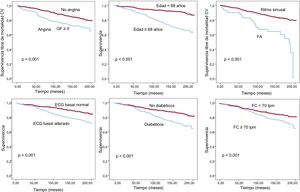
En el modelo multivariable final, las variables asociadas de manera independiente con mayor mortalidad de causa cardiovascular fueron: la mayor edad, la mayor FC basal, tener DM2, angina de pecho en grado funcional ≥ II o FA y las alteraciones en el electrocardiograma (tabla 2, figura 2).
Curvas de supervivencia libre de mortalidad CV para variables asociadas de manera independiente con este evento. Valores numéricos dicotomizados a nivel de la mediana. CV: cardiovascular; ECG: electrocardiograma; FA: fibrilación auricular; FC: frecuencia cardiaca; GF: grado funcional.
Tras análisis adicionales, se demostró una asociación independiente del tratamiento diurético con la mortalidad cardiovascular (HR=2,58; IC95%, 1,81-3,69; p <0,001); por el contrario, no se observó influencia de la FEVI en la mortalidad por dicha causa en el seguimiento (HR=1,00; IC95%, 0,99-1,01; p=0,55)
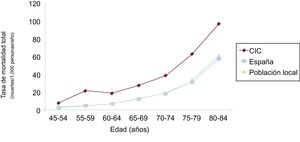
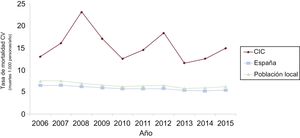
Comparación con la población general españolaLa tasa bruta de mortalidad anual de nuestra población durante todo el seguimiento fue 47,81/1.000 pacientes/año. Una población diseñada con la misma distribución por edad y sexo a la que se aplicaron las tasas de mortalidad de la población general ajustadas por año obtenidas del Instituto Nacional de Estadística presentó una tasa de mortalidad total de 36,29/1.000 personas/año. La razón de mortalidad estandarizada fue 1,31 (IC95%, 1,21-1,41).
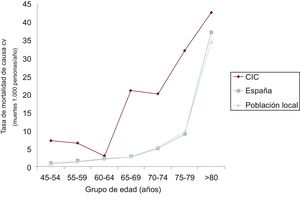
La tasa anual de mortalidad por causa cardiovascular de nuestra población se situó en 15,25 frente a 6,94/1.000 habitantes/año de una población con similar distribución de edad y sexo a la que se aplicaron las tasas de mortalidad cardiovascular de la población general española en dicho periodo. La razón de mortalidad estandarizada resultó en 2,19 (IC95%, 1,88-2,50).
Los resultados por grupos etarios, sexo y año se representan en la figura 3, la figura 4 y la figura 5.
El hallazgo más importante del presente estudio es la elevada mortalidad total y por causa cardiovascular de una cohorte española contemporánea de pacientes con CIC, significativamente mayor que la de la población general española de iguales edad y sexo.
Estudios previos que analizaron la mortalidad de la CIC, bien observacionales, bien análisis post hoc de ensayos clínicos4,14–18 observaron, en general, tasas de mortalidad total en torno a 15,5-35,5/1.000 pacientes/año, menores que las de la muestra, y de mortalidad cardiovascular en torno a 4,6-20,0/1.000 pacientes/año, similares a las observadas en el presente trabajo. Tan solo el estudio BEAUTIFUL19, que incluyó a pacientes con FEVI deprimida, halló una tasa de mortalidad superior.
Tres posibles razones, entre otras, pueden explicar la mayor mortalidad total de la presente serie. En primer lugar, las poblaciones son diferentes en cuanto a características basales, tratamiento médico y tasa de revascularización. Así, en el estudio CORONOR, que mostró una tasa de mortalidad similar a la de la población general, más baja que la de este trabajo (33/1.000 pacientes/año) pese a su similar distribución de edad y factores de riesgo cardiovascular, la proporción de pacientes con síndrome coronario agudo previo era menor (el 62 frente al 83%), con el 99% de los pacientes ya revascularizados16, frente al 40,5% de esta muestra. Además, la tasa de mortalidad total hallada en este estudio también es superior a la del estudio español BARIHD17, 32,5 muertes/1.000 pacientes/año. Cabe destacar a este respecto el mejor control lipídico y de presión arterial de la población de dicho grupo, así como unas mayores tasas de revascularización y de empleo de estatinas (el 87 frente al 66%). Los diferentes momentos históricos de reclutamiento podrían tener relación con las diferentes características basales y, en consecuencia, la mortalidad total de ambas muestras. Por último, también en el subgrupo de pacientes con CIC del registro REACH18 se observó una tasa de mortalidad total menor (28,5/1.000 pacientes/año). Esta serie presentaba características demográficas similares a las de la nuestra, pero la tasa de evento isquémico previo fue menor (59%) y la tasa de revascularización percutánea (42%) y quirúrgica (32%), mayor. Además, los pacientes incluidos presentaban mayor tasa de tratamiento con estatinas (79%) e inhibidores de la enzima de conversión de la angiotensina/antagonistas del receptor de la angiotensina II (71%).
En segundo lugar, el seguimiento medio de estos estudios en ningún caso supera los 5 años. Posiblemente el amplio seguimiento de la serie haya permitido una estimación más precisa de la mortalidad a largo plazo.
Por último, no se pueden descartar variaciones geográficas de la tasa de mortalidad total; el estudio REACH observó diferencias en mortalidad y eventos cardiovasculares entre distintas regiones del mundo20, y en España se han descrito también variaciones regionales en la mortalidad por enfermedad coronaria21.
En cuanto a la mortalidad cardiovascular, llama la atención que en la muestra tan solo el 30% de las defunciones fueron por causa cardiovascular, mientras estudios como el BARIHD17 o el REACH18 presentaron el 64 y el 56% respectivamente. A este respecto, cabe destacar que el 30% de las muertes en esta población fueron de causa desconocida, y una parte importante podría ser de causa cardiovascular, lo cual habría arrojado proporciones de muertes de causa cardiovascular similares a las de los estudios citados. De hecho, estudios previos han atribuido a mortalidad cardiovascular los fallecimientos de causa desconocida18.
Nuestra población, sin embargo, tiene una distribución por edad y sexo similar a la obtenida en otros estudios que analizaron la prevalencia de la CIC en España: los registros TRECE22 y REPAR23, que analizaron las características basales de pacientes con CIC en España, mostraron una media de edad de 67 años y, respectivamente, un 71 y un 80% de varones, similar a los 66,7 años y el 73% de varones en la población del presente estudio. Sin embargo, la tasa de revascularización previa de esta población es inferior a la de dichos estudios (el 40 frente al 70 y el 57% en los registros TRECE y REPAR), en probable relación con el diferente momento de inclusión de los pacientes, pues la tasa de revascularización es mayor cuanto más reciente sea el reclutamiento. Asimismo, las tasas de tratamiento con estatinas y bloqueadores beta a la inclusión en el presente estudio son bajas para los estándares actuales, pero reflejan la práctica habitual en aquel momento.
En esta población se ha observado una mayor mortalidad en el seguimiento a largo plazo, asociada con variables basales como la DM2, el tabaquismo, la FC basal, la FA o la edad. Aunque en el análisis univariable los pacientes fumadores activos y exfumadores tuvieron menos mortalidad, tras ajustar por los factores de confusión en el análisis multivariable, el tabaquismo activo se demostró predictor independiente de mortalidad total. Múltiples estudios previos han confirmado estas asociaciones3,16–20,24,25, pero en España no se había refrendado la relación entre estos factores y una mayor mortalidad total en el seguimiento a largo plazo.
La angina se mostró predictora independiente de mortalidad cardiovascular, lo que confirma los resultados de estudios previos, como el registro CLARIFY26. Sin embargo, registros como el REACH mostraron relación débil entre la angina y la mortalidad cardiovascular19.
El electrocardiograma basal alterado también se asoció significativamente con mayor mortalidad total y cardiovascular en el seguimiento de esta población. Estudios previos hallaron asociación independiente con una mayor mortalidad total incluso en población general con alteraciones en el electrocardiograma basal27.
Por otra parte, la cardiomegalia en la radiografía de tórax se asoció en el análisis univariable con la mortalidad total y cardiovascular, algo relevante en el contexto histórico del reclutamiento, en el que había poco acceso a pruebas de imagen cardiaca. Pese a la innegable asociación con la insuficiencia cardiaca, la cardiomegalia no se asocia de forma fiable con la FEVI y se podría considerar marcador independiente de mal pronóstico a largo plazo, como se ha visto en otros trabajos28.
Finalmente, cabe destacar la influencia en la mortalidad de determinados tratamientos médicos: aquellos con estrecha relación con la insuficiencia cardiaca, como los inhibidores de la enzima de conversión de la angiotensina/antagonistas del receptor de la angiotensina II y los diuréticos, se asociaron con mayor mortalidad en el seguimiento con el análisis univariable, mientras que fármacos actualmente consolidados para el tratamiento de la CIC, como las estatinas y los antiagregantes, se asociaron con menor mortalidad. Sin embargo, tan solo recibir diuréticos mostró relación independiente con la mortalidad en análisis adicionales en los que se incluyeron las variantes de tratamiento médico, en probable relación con la presencia de insuficiencia cardiaca subyacente.
Llama la atención que 5 de los 6 factores predictores independientes de mortalidad cardiovascular y total sean compartidos. Este hecho parecería lógico si la mayoría de las muertes fueran de causa cardiovascular, pero no ha sido así en el presente estudio, aunque, como se ha señalado, es imposible descartar con certeza que la proporción de muertes de causa cardiovascular fuera realmente mayor que la detectada.
Limitaciones y fortalezasEl presente estudio tiene limitaciones. Al tratarse de un estudio unicéntrico, la generalización de los hallazgos obtenidos se debe hacer con cautela pese a que las características basales halladas son similares a las mostradas por registros sobre CIC en España. El extenso periodo de seguimiento hace difícil asegurar que durante el seguimiento se prescribieran los tratamientos médicos registrados inicialmente. Los datos sobre la FEVI han de tomarse con cautela, ya que la tasa de valores perdidos fue> 10%. Otra limitación de la muestra es que no se incluyeron en el reclutamiento inicial variables que podrían influir en el pronóstico, como función renal, ingresos previos por insuficiencia cardiaca, cifras de hemoglobina o leucocitos absolutos. La tasa de mortalidad de causa desconocida fue del 30%, pese a los esfuerzos de los investigadores, lo que puede limitar la fiabilidad de los datos obtenidos sobre la mortalidad de causa cardiovascular.
Finalmente, al comparar las tasas de mortalidad con las de la población española, los datos disponibles solo permiten un ajuste por edades, sexo y año, pero no se puede tener en cuenta otros factores posiblemente relevantes.
El presente estudio tiene varias fortalezas. La principal gira en torno a que es el seguimiento más largo de una muestra amplia con CIC descrito en España, lo cual ha permitido un gran número de eventos que proporcionan potencia estadística suficiente para el análisis. Por otro lado, los eventos han sido verificados y adjudicados por los investigadores, lo que evita las incertidumbres que implica el análisis de bases de datos administrativas.
CONCLUSIONESEn esta muestra de pacientes con CIC, obtenida de la práctica clínica habitual, la probabilidad de supervivencia a los 12 años fue del 56%, significativamente menor que la de la población española de similar distribución por edad y sexo. Variables clínicas podrían identificar a los pacientes con mayor riesgo de mortalidad en el seguimiento
CONFLICTO DE INTERESESNo se declara ninguno.
- –
La mejora en el tratamiento del síndrome coronario agudo ha aumentado la prevalencia de la cardiopatía isquémica estable.
- –
La tasa de mortalidad de estos pacientes ha sido similar a la de la población general en estudios previos realizados en otros países y en los grupos placebo de ensayos clínicos. Estos trabajos han permitido definir variables asociadas con mayor mortalidad.
- –
Sin embargo, no existen estudios observacionales contemporáneos que investiguen la mortalidad a muy largo plazo de los pacientes con esta enfermedad de la práctica clínica diaria en España.
- –
Se trata del estudio centrado en el pronóstico de la cardiopatía isquémica estable con mayor periodo de seguimiento en nuestro entorno.
- –
La tasa de mortalidad anual de los pacientes que presentan cardiopatía isquémica estable resultó significativamente superior a la de la población general.
- –
Determinadas variables clínicas basales podrían ayudarnos a estratificar el riesgo de mortalidad en el seguimiento de los pacientes.