Sr. Editor:
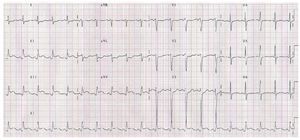
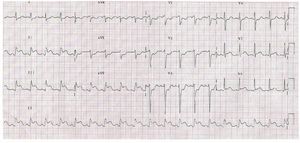
Presentamos el caso de un varón de 41 años, empresario, que acudió al servicio de urgencias por dolor torácico de características anginosas, prolongado (1 h) y desencadenado en reposo. Entre sus antecedentes personales presentaba tabaquismo y dislipemia. Negaba consumo de tóxicos. Se realizó electrocardiograma, que mostró elevación del segmento ST en II, III y avF, así como descenso en V1 y V2 (fig. 1). A los 5 min de estancia en urgencias, tuvo un episodio de fibrilación ventricular que precisó desfibrilación eléctrica. A los pocos minutos el paciente se encontraba taquicárdico, hipertenso y sudoroso. Se administró en 1 min 1 mg de propranolol intravenoso, y a continuación el paciente aquejó nuevo episodio de dolor torácico con mayor elevación del segmento ST en II, III y avF, así como descenso en V1 y V2 (fig. 2). Se realizó coronariografía urgente, y mostró una lesión obstructiva del 60% en la arteria circunfleja media. Después se trasladó a la unidad coronaria y, como protocolo de la unidad se solicitó análisis para tóxicos en orina, que resultaron positivos a cocaína (> 5.000 ng/ml). Con este resultado positivo, se interrogó nuevamente al paciente sobre el consumo de cocaína, y admitió haberla tomado 4 h antes de acudir al servicio de urgencias. El paciente permaneció asintomático durante el resto de su ingreso hospitalario, y al quinto día del ingreso se le dio el alta domiciliaria en tratamiento con aspirina y estatinas.
Fig. 1. Trazado electrocardiográfico con elevación del segmento ST en II, III y avF, así como descenso en V1 y V2.
Fig. 2. Trazado electrocardiográfico tras administrar el propranolol intravenoso.
Con este caso hemos podido comprobar los efectos directos de la administración intravenosa de un fármaco bloqueador de los receptores betaadrenérgicos a un paciente que acude al servicio de urgencias por un síndrome coronario agudo con elevación persistente del ST, 4 h después de haber consumido cocaína. Recientemente, Dattilo et al1 han publicado un estudio retrospectivo donde se recomienda el uso de fármacos bloqueadores de los receptores betaadrenérgicos tras infarto agudo de miocardio y consumo de cocaína. En ese trabajo se señala que estos fármacos podrían tener un efecto protector del músculo cardiaco más importante que su capacidad para inducir espasmo coronario. Por otro lado, en las guías europeas prácticamente no se hace referencia específica al problema, pero actualmente la guía de la American Heart Association2 recomienda no utilizar estos fármacos en pacientes con infarto agudo de miocardio precipitado por cocaína, por el riesgo de exacerbar el espasmo coronario.
Todo esto pone de relieve la actual falta de consenso en torno al manejo de estos pacientes, y consideramos que, dado el creciente número de casos similares en nuestros servicios de urgencias, consecuencia directa del incremento del consumo de cocaína al que asistimos actualmente en nuestro país, esta cuestión y el abordaje de este tipo de pacientes deberían revisarse de manera más exhaustiva3,4. Ciertamente, es de vital importancia enfatizar que en pacientes con síndrome coronario agudo, y en especial en los menores de 45 años sin otros factores de riesgo añadidos, se realice una buena anamnesis dirigida o se soliciten sistemáticamente determinaciones de tóxicos en orina a su llegada al servicio de urgencias, con el fin de identificar a los pacientes consumidores de cocaína para tratarlos de manera más adecuada y evitar así los efectos indeseables de los fármacos bloqueadores de los receptores beta-adrenérgicos, que habitualmente utilizaríamos si no sospechásemos el uso de este tóxico.