Palabras clave
INTRODUCCIÓN
Las guías de práctica clínica actuales recomiendan la implementación de una estrategia invasiva (EI) en los pacientes con síndrome coronario agudo sin elevación del segmento ST (SCASEST)1,2. La evidencia disponible indica una clara disminución de acontecimientos adversos menores al emplear una EI en el manejo de pacientes con SCASEST3,4. Sin embargo, la información es insuficiente y, en muchos casos, contradictoria en lo que respecta a una reducción de muerte o infarto3,4. De manera opuesta y pese a sus limitaciones, los estudios observacionales, que incluyen habitualmente a pacientes con mayor riesgo basal, han mostrado que una EI disminuye el riesgo de episodios adversos mayores respecto a una estrategia de revascularización selectivamente invasiva o conservadora5-9.
La disfunción sistólica (DS) del ventrículo izquierdo es un conocido predictor independiente de riesgo de episodios adversos en pacientes con síndrome coronario agudo10-12; sin embargo, las puntuaciones pronósticas más utilizadas en la práctica clínica diaria no la incluyen entre sus componentes13-15. Además, la evidencia científica al respecto se basa principalmente en resultados de ensayos clínicos contemporáneos que no valoraron sistemáticamente la función sistólica16-18 o, cuando lo hicieron, mostraron un porcentaje marginal de sujetos con DS19. Recientemente, resultados provenientes del registro GRACE han revelado que la revascularización se asoció a una marcada reducción de riesgo de mortalidad tras el alta hospitalaria en el subgrupo de pacientes con insuficiencia cardiaca20.
De esta manera, y dado que el examen clínico convencional tiene escasas especificidad y sensibilidad para identificar a los sujetos con disfunción ventricular21,22, especulamos que la identificación de la DS mediante un examen ecocardiográfico sistemático en pacientes con SCASEST permitiría seleccionar fácil y precozmente al subgrupo de pacientes con más extensión y gravedad de la isquemia miocárdica y, por lo tanto, obtener un mayor beneficio pronóstico esperable de la realización sistemática de una EI.
El objetivo del presente trabajo es establecer si el impacto pronóstico (muerte o infarto a largo plazo) atribuible a la realización de una coronariografía y una eventual revascularización durante la hospitalización por un SCASEST difiere según haya DS o no.
MÉTODOS
Población
Analizamos a un total de 1.017 pacientes ingresados de forma consecutiva en nuestro hospital de enero de 2001 a mayo de 2005 con diagnóstico de SCASEST de alto riesgo, definido por dolor torácico en las últimas 24 h más elevación de troponina I (TnI) y/o descenso del segmento ST en el electrocardiograma. Se excluyó del presente análisis a los pacientes que murieron durante la hospitalización índice (n = 45), lo que dejó la población de estudio en 972. La decisión del tipo de estrategia de revascularización se dejó en manos del cardiólogo clínico responsable; sin embargo, desde finales de 2002, como consecuencia de la publicación de nuevas recomendaciones de actuación clínica23, se recomendó la adopción de una EI en estos pacientes. La determinación de la fracción de eyección del ventrículo izquierdo (FEVI) se efectuó mediante ecocardiografía transtorácica durante el ingreso inicial. La coronariografía, cuando se realizó, se hizo durante la hospitalización índice, una media de 96 ± 48 h tras el ingreso. De los pacientes cateterizados, en un 94% de los casos la ecocardiografía precedió a la coronariografía y en sólo 36 pacientes aquélla se realizó tras ésta.
Para el análisis principal se consideró función sistólica conservada cuando la FEVI era ≥ 50% y deprimida si era < 50%. La FEVI se calculó mediante el método de Simpson en los casos con alteraciones de la contractilidad segmentaria, y mediante el método de Teichholz en el resto. Todos los pacientes fueron tratados con aspirina y heparina de bajo peso molecular. El uso de inhibidores de los receptores de la GPIIb/IIa se limitó al abciximab en el laboratorio de hemodinámica, y su indicación quedó en manos del cardiólogo intervencionista. El resto del tratamiento farmacológico se dejó a discreción del cardiólogo clínico encargado del paciente.
Definición de episodios adversos y seguimiento
La aparición durante el seguimiento de muerte por cualquier causa o infarto fue el criterio de valoración principal del presente estudio. Definimos infarto agudo de miocardio (IAM) como: a) elevación de marcadores enzimáticos miocárdicos (TnI o fracción MB de la creatincinasa [CK-MB]) junto con dolor torácico típico y/o desviación del segmento ST, o b) aumento de la CK-MB 3 veces su valor límite superior tras intervencionismo percutáneo (ACTP) o 5 veces tras una cirugía de revascularización coronaria24.
El seguimiento clínico se realizó en las visitas sucesivas ambulatorias o, en su defecto, mediante contacto telefónico (pacientes que por cualquier razón no podían acudir a las visitas programadas). El protocolo del presente estudio fue aprobado por el comité ético de nuestro centro.
Análisis estadístico
El riesgo de muerte o IAM durante el seguimiento para ambas categorías (FEVI < 50% y ≥ 50%) se estratificó según la realización de una coronariografía y los procedimientos de revascularización. Las diferencias se estimaron mediante curvas de Kaplan-Meier y se compararon con el log-rank test.
Debido al carácter observacional del presente estudio y las diferencias basales respecto a la realización de una coronariografía (tabla 1), decidimos crear un índice de propensión con el fin de minimizar este sesgo de selección25. De esta manera, mediante un modelo multivariable de regresión logística, se identificaron las variables asociadas a la realización de una coronariografía, que a nuestro entender es el paso crucial y limitante para que un sujeto sea revascularizado posteriormente. Para la construcción de este índice de propensión, se incluyeron todas las variables con p £ 0,25 en el análisis univariable, al igual que las que en la literatura mostraron relación con procedimientos invasivos independientemente del valor de p y el año de ingreso, ya que la política de revascularización se modificó con el tiempo. El modelo final utilizado para la construcción del índice de propensión incluyó: edad, sexo, año de ingreso, antecedentes de tabaquismo, antecedentes de insuficiencia cardiaca, antecedentes de accidente cerebrovascular, enfermedad arterial periférica, enfermedad pulmonar obstructiva crónica, uso previo de aspirina, desviación del segmento ST, creatinina sérica, insuficiencia cardiaca en curso, realización de una prueba de esfuerzo y angina recurrente durante la hospitalización. El área bajo la curva ROC del índice de propensión fue 0,89, lo que indica una excelente capacidad discriminatoria. El análisis de riesgos proporcionales de Cox se empleó para determinar el riesgo de aparición del episodio combinado de muerte o infarto a largo plazo. El modelo multivariable final se ajustó por el índice de propensión (probabilidad individual de ser cateterizado) categorizado en quintiles, la puntuación de riesgo TIMI16, la comorbilidad estimada mediante el índice de Charlson26, un grado Killip > I al ingreso o durante la hospitalización y la elevación de la creatinina sérica. El supuesto de proporcionalidad del riesgo se evaluó mediante el análisis de los «residuos de Schoenfeld». Los coeficientes estimados se expresaron como razón de riesgo (HR) con sus respectivos intervalos de confianza (IC) del 95%. La capacidad discriminatoria final de los modelos multivariables pronósticos se determinó mediante el estadístico C de Harrell. En todos los casos se consideró significativo un valor de p < 0,05. Para el análisis estadístico se utilizó el paquete estadístico STATA 9.2.
RESULTADOS
Características basales de la población
La media de edad de nuestra muestra era 68,7 ± 12,4 años; 625 (64,3%) eran varones; 343 (35,3%) tenían diabetes mellitus (DM); 825 (84,9%), elevación de troponina I; 459 (47,2%), descenso del segmento ST; 152 (15,6%), Killip > I, y 227 (23,4%), una FEVI < 50%. Las proporciones de sujetos cateterizados y revascularizados durante el episodio índice fueron del 62,4 y el 38,7%, respectivamente. El intervencionismo percutáneo fue la modalidad de revascularización más frecuente (75%) y al 94,7% de éstos se les implantó un stent. En general, los pacientes cateterizados y revascularizados mostraron un mejor perfil de riesgo basal (tablas 1 y 2, respectivamente).
Características basales estratificadas según la función sistólica
Mostraron FEVI < 50% y < 45% 227 (23,4%) y 141 (14,5%) pacientes, respectivamente. Los sujetos con FEVI < 50% eran mayores, presentaron mayores valores de creatinina al ingreso, mayor puntuación de riesgo TIMI y mayor proporción de DM, insuficiencia renal crónica, ictus, uso previo de aspirina y arteriopatía periférica. Con respecto a la terapéutica, a los sujetos con DS se les prescribió más frecuentemente bloqueadores beta y se les practicó con menor frecuencia una coronariografía y ACTP; por el contrario, recibieron más frecuentemente cirugía de revascularización coronaria (tabla 3). Al final no se apreciaron diferencias en las tasas de revascularización total según tuvieran DS o no (tabla 3).
Coronariografía y episodios adversos a largo plazo
Durante una mediana de seguimiento de 24 [intervalo intercuartílico, 6-42] meses, 193 (19,9%) pacientes murieron, 176 (18,1%) sufrieron un infarto y 303 (31,2%) alcanzaron el objetivo combinado de muerte o IAM.
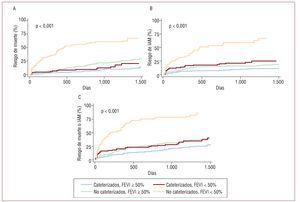
La proporción de muerte o IAM durante el seguimiento fue inferior entre los pacientes cateterizados (el 21 frente al 48,1%; p < 0,001) respecto a los no cateterizados. Sin embargo, estas diferencias pronósticas no fueron homogéneas al estratificar a los pacientes por DS. Así, la probabilidad acumulada de aparición de muerte, infarto y el episodio combinado de muerte o IAM fue considerablemente superior en el subgrupo de pacientes con FEVI < 50% no cateterizados que en las otras tres categorías (FEVI ≥ 50% no cateterizados, FEVI < 50% cateterizados y FEVI ≥ 50% cateterizados), diferencias ya notorias desde los primeros días de seguimiento (fig. 1).
Fig. 1. Riesgo acumulado de muerte (A), infarto agudo de miocardio (IAM) (B) y episodio combinado de muerte e IAM (C), estratificado por realización de coronariografía y disfunción sistólica en pacientes con síndrome coronario agudo sin elevación del ST. FEVI: fracción de eyección del ventrículo izquierdo.
En el análisis multivariable, tras ajustar por el índice de propensión (probabilidad individual de ser cateterizado), la puntuación de riesgo TIMI, la comorbilidad acompañante (índice de Charlson), la elevación de la creatinina sérica y el grado Killip > I durante el ingreso, se confirmó el efecto pronóstico diferencial atribuible a la realización de una coronariografía según hubiera DS o no (interacción, p = 0,01). Así, aquellos con FE < 50% mostraron un mayor beneficio pronóstico al ser cateterizados (HR = 0,47; IC del 95%, 0,3-0,75; p = 0,001) que aquellos con FEVI ≥ 50% cateterizados (HR = 0,9; IC del 95%, 0,63-1,29; p = 0,567).
Coronariografía, revascularización y pronóstico a largo plazo
En un análisis ulterior, pretendimos conocer si estas diferencias pronósticas observadas en los pacientes cateterizados entre ambas categorías de FEVI se debían, al menos en parte, a la realización de procedimientos de revascularización. Para ello, categorizamos nuestra población en tres grupos: a) pacientes no cateterizados y, obviamente, no revascularizados (n = 366, categoría de referencia); b) pacientes cateterizados y no revascularizados (n = 230), y c) revascularizados (n = 376). Tras el ajuste multivariable, apreciamos que frente a los sujetos no cateterizados: a) los sujetos cateterizados y no revascularizados no mostraban mejor pronóstico a largo plazo, independientemente de la DS (interacción, p = 0,201) (tabla 4 y fig. 2), y b) la magnitud del beneficio pronóstico atribuible a la revascularización fue muy superior en los pacientes con FEVI < 50% (interacción, p = 0,012). De esta manera, la disminución de riesgo atribuible a la revascularización coronaria fue 2 veces superior en los sujetos con FEVI < 50% (HR = 0,32; IC del 95%, 0,18-0,56; p < 0,001) que en aquellos con FEVI ≥ 50%, donde la revascularización se asoció de manera marginal con el pronóstico a largo plazo (HR = 0,69; IC del 95%, 0,44-1,08; p = 0,108) (tabla 4). El índice C de Harrell del modelo final fue 0,734, lo que indica una adecuada capacidad discriminatoria.
Fig. 2. Impacto pronóstico atribuible a la realización de coronariografía y/o procedimientos de revascularización según los pacientes con síndrome coronario agudo sin elevación del ST tuvieran disfunción sistólica o no. Análisis multivariable ajustado por el índice de propensión (probabilidad individual de ser cateterizado), por la puntuación de riesgo TIMI, comorbilidad acompañante (índice de Charlson), elevación de creatinina sérica y presencia de Killip > I durante el ingreso. A: pacientes con disfunción sistólica. B: pacientes con función sistólica conservada. FEVI: fracción de eyección del ventrículo izquierdo.
La magnitud y la dirección de los resultados no se modificaron sustancialmente en cuatro análisis de sensibilidad que se realizaron: a) forzando en el modelo multivariable los grupos terapéuticos farmacológicos al alta; b) excluyendo a los sujetos con Killip > I; c) incluyendo sólo a aquellos con antecedentes de IAM, y d) variando el punto de corte de FEVI para definir DS (FEVI < 45%) (tabla 4).
DISCUSIÓN
En el presente estudio, donde evaluamos a una amplia cohorte consecutiva de sujetos con SCASEST de alto riego, concluimos que el mayor beneficio atribuible a la realización sistemática de una coronariografía se observó en el subgrupo de pacientes que presentan FEVI < 50%. Como era de esperar, este impacto pronóstico diferencial se confirmó en los pacientes revascularizados. Este impacto pronóstico diferencial fue consistente pese a ajustar por índice de propensión (probabilidad individual de recibir una coronariografía), puntuación de riesgo TIMI, índice de comorbilidad de Charlson, grado Killip > I y elevación de la creatinina sérica. Además, estos mismos resultados se observaron al forzar en el modelo los grupos terapéuticos farmacológicos al alta, excluir a aquellos con Killip > I, variar el punto de corte que define la DS o incluso cuando sólo se analizó el subgrupo de pacientes con antecedentes de IAM. A la vista de nuestros resultados, proponemos que la determinación sistemática y precoz de la FEVI en pacientes con SCASEST permitiría identificar un subgrupo de población que se beneficiaría al emplear sistemáticamente una EI.
Disfunción sistólica en pacientes con SCASEST. ¿Una de las brechas existentes entre estudios observacionales y estudios aleatorizados?
A diferencia de los estudios aleatorizados en que la evidencia a favor de una EI sigue siendo insuficiente3,4, la adopción de una EI se ha asociado a una contundente disminución de riesgo de episodios adversos mayores en estudios observacionales publicados recientemente5-9. Éstos incluyen subgrupos de población clásicamente infrarrepresentados en ensayos clínicos (pacientes con insuficiencia cardiaca, mujeres, edad avanzada y elevada comorbilidad, entre otros). A pesar de la plétora de estudios que exploran la influencia pronóstica de una EI en el SCASEST, la información disponible acerca de ella en sujetos con DS y SCASEST es muy escasa.
La mayoría de los ensayos clínicos no describen datos relativos a la FEVI16-18 y, cuando lo hacen, son predominantemente normales, sin especificar el porcentaje de pacientes con DS27,28. Sólo el estudio ICTUS describió que un marginal 1,4% de su población presentaba una FEVI < 35%19. A pesar de las precauciones existentes a la hora de interpretar el análisis por subgrupos de población, la mayoría de los estudios presentan sus resultados categorizados según variables clásicas (edad, sexo, DM, cambios electrocardiográficos y elevación de marcadores, entre otros). Sin embargo, llama la atención la ausencia de información pronóstica relativa a los pacientes con DS. Únicamente el antiguo estudio VANQWISH reportó que en el subgrupo de pacientes con DS tampoco se observó un beneficio atribuible a una EI, sin precisar el porcentaje de pacientes con DS ni los puntos de corte utilizados para definirla27.
En cuanto a los estudios observacionales, la medición de la FEVI es inconstante5,8,20, por lo que su inclusión como variable pronóstica no es sistemática. Además, pese a que en cardiopatía isquémica crónica son numerosos los trabajos que subrayan el beneficio de la revascularización en sujetos con DS29, en el seno de un SCASEST estos estudios, más que escasos, son inexistentes. A la vista de nuestros resultados, especulamos que una de las posibles diferencias que pueden explicar las discrepancias pronósticas entre estudios aleatorizados y observacionales radica, al menos en parte, en que la proporción de sujetos con DS incluidos en los segundos es muy superior a la de los estudios controlados.
Plausibilidad biológica de nuestros hallazgos
Es bien conocido que la FEVI es uno de los factores predictores independientes más importantes en pacientes con SCA10-12. En el seno de la cardiopatía isquémica crónica, hay abundante evidencia de que los pacientes isquémicos con depresión de la fracción de eyección y posibilidades de recuperación (detección de viabilidad mediante tests incruentos) constituyen un grupo en alto riesgo, en los que la revascularización mejora la supervivencia29,30. Sin embargo, en el SCASEST la evidencia a este respecto es muy escasa, aunque ciertas observaciones así lo indican. Plein et al31 describieron que la presencia de alteraciones de la motilidad segmentaria en pacientes con SCASEST mostraba una adecuada rentabilidad diagnóstica para predecir enfermedad coronaria angiográficamente significativa. Bodí et al32, en una serie de 601 pacientes evaluados mediante resonancia magnética cardiaca por dolor torácico agudo de posible origen coronario, demostraron que la concomitancia de isquemia inducible y alteraciones de la contractilidad segmentaria permitía identificar el subgrupo de sujetos que más se beneficia de la revascularización en términos de reducción de riesgo de episodios cardiovasculares. Recientemente Steg et al20, en una serie de 13.707 pacientes con SCA del registro GRACE, señalaron que aquellos con Killip > I presentaron un 50% de reducción de la mortalidad a 6 meses cuando fueron revascularizados, frente a aquellos con insuficiencia cardiaca no revascularizados20.
Como era de esperar en esa serie, los casos en que se disponía de la FEVI (69%), los sujetos con Killip > I y FEVI £ 40% fueron el 48,7%, frente a sólo el 20% de aquellos sin insuficiencia cardiaca.
De esta manera y sobre la base de la cascada isquémica33, especulamos que la DS en pacientes con SCASEST identifica a los sujetos con más extensión y gravedad de la enfermedad coronaria y, por lo tanto, que más se beneficiarían de una eventual revascularización coronaria.
Implicaciones clínicas
A pesar de que las guías actuales de práctica clínica recomiendan la valoración de la FEVI en las primeras horas tras un SCASEST1,2, datos provenientes de grandes registros como el GRACE20 y el CRUSADE5 demuestran que la determinación de la FEVI no es sistemática. Asimismo, las escalas de valoración de riesgo más utilizadas en la actualidad no incluyen la DS entre sus componentes. A la vista de nuestros resultados, creemos que su rápida determinación añade un escalón más en la estratificación del riesgo identificando a los pacientes que más se beneficiarían de una EI precoz.
Limitaciones
A pesar de la robustez de nuestros resultados, hay una serie de limitaciones que se ha de mencionar: a) debemos señalar que la proporción de pacientes revascularizados es menor que la que se refleja en los grandes estudios aleatorizados; no obstante, cabe tener en cuenta que nuestro registro ha incluido a pacientes consecutivos no seleccionados; además, los porcentajes de revascularización son similares e incluso superiores a los presentados en otros estudios observacionales contemporáneos, nacionales e internacionales5,20,34; b) no podemos descartar la posibilidad de que nuestros resultados estuvieran alterados por factores de confusión residual o, más importante, la falta de ajuste por covariables conocidas no disponibles; c) los presentes resultados provienen de la experiencia de un solo centro, lo que podría limitar, al menos en parte, la extrapolación de nuestros resultados a otros escenarios; d) el escaso número de sujetos con depresión severa de la FEVI (FEVI £ 35%) limita el conocimiento del verdadero impacto pronóstico de la coronariografía/revascularización en este subgrupo; e) dado que durante los años de inclusión y seguimiento se registraron cambios sustanciales en las recomendaciones terapéuticas, no podemos descartar este hecho como un factor de confusión residual que pudiese alterar los presentes resultados, y f) debido a que no se obtuvo sistemáticamente la función sistólica en los fallecimientos precoces, nuestros datos sólo son extrapolables a los supervivientes a la fase hospitalaria.
CONCLUSIONES
En pacientes con SCASEST de alto riesgo, la identificación sistemática de los sujetos con DS es de gran utilidad para identificar a los individuos que más se beneficiarían, en cuanto a muerte o infarto a largo plazo, de la realización sistemática de una coronariografía. Son necesarios futuros estudios aleatorizados para confirmar los presentes resultados.
ABREVIATURAS
DS: disfunción sistólica.
EI: estrategia invasiva.
FEVI: fracción de eyección del ventrículo izquierdo.
IAM: infarto agudo de miocardio.
SCASEST: síndrome coronario agudo sin elevación del segmento ST.
Full English text available from: www.revespcardiol.org
VÉASEEDITORIALENPÁGS. 888-9
Este estudio ha sido financiado por el Ministerio de Sanidad y Consumo, Instituto de Salud Carlos III, Red HERACLES, RD 06/0009/1001 (Madrid, España).
Correspondencia: Dra. P. Palau.
Servicio de Cardiología. Hospital Clínico Universitario. Avda. Blasco Ibáñez, 17. 46010 Valencia. España.
Correo electrónico: patricia.palau@hotmail.com
Recibido el 16 de noviembre de 2009.
Aceptado para su publicación el 11 de marzo de 2010.