OBJETIVO: Evaluar la implantación de la trombólisis en los pacientes menores de 75 años con infarto agudo de miocardio en todos los hospitales de una región sanitaria de Cataluña y estimar su impacto en la supervivencia a corto y largo plazo.
MÉTODOS: Se incluyeron consecutivamente los pacientes con infarto de miocardio que, durante las primeras 72 h de evolución, acudieron a los hospitales de la Región Costa de Ponent, entre mayo de 1992 y mayo de 1993. Se recogió información sobre la fase prehospitalaria, el ingreso en urgencias y la hospitalización. Se hizo seguimiento telefónico al año y a los cuatro años.
RESULTADOS: De los 521 pacientes menores de 75 años estudiados, un 35,3% recibió tratamiento trombolítico, no difiriendo dicha proporción según el centro dispusiera o no de unidad coronaria o de cuidados intensivos. En urgencias fallecieron 10 pacientes (1,9%); en el resto, la mortalidad a los 28 días fue del 10,0%. El efecto de la trombólisis sobre la letalidad a 28 días, ajustado por edad, sexo, Killip, presencia de arritmias ventriculares y localización del infarto, se estimó en un modelo de regresión logística (OR: 0,36; IC del 95%, 0,15-0,88). La probabilidad acumulada de supervivencia a los 4 años en los pacientes vivos a los 28 días (88,4%) fue significativamente mayor en el grupo que recibió tratamiento trombolítico inicial.
CONCLUSIÓN: La mortalidad por infarto agudo de miocardio en la población estudiada es similar a la de distintas áreas mediterráneas; los beneficios obtenidos con la trombólisis en la fase aguda persisten a los cuatro años.
Palabras clave
infarto de miocardio
Trombólisis
Supervivencia
INTRODUCCIÓN
El tratamiento trombolítico ha supuesto uno de los mayores avances en el abordaje del paciente con infarto agudo de miocardio (IAM), al lograr una reperfusión y, por tanto, una reducción del tamaño de la zona infartada, con la consiguiente preservación de la función ventricular izquierda 1. El incremento de la supervivencia a corto plazo y durante el primer año así obtenido ha sido ampliamente evidenciado en la bibliografía mediante ensayos clínicos controlados con efectivos muy numerosos 2,3. Se ha calculado que el 86% de las muertes evitadas a partir de la introducción de la trombólisis puede atribuirse a este tratamiento y a los antiagregantes 4.
El beneficio del tratamiento está ligado a la precocidad de la aplicación de los agentes trombolíticos 5. Así, se previenen 30 muertes por cada 1.000 pacientes tratados en las primeras 6 h, 20 muertes por 1.000 pacientes tratados entre las 7 y 12 h, mientras que no hay evidencia concluyente de beneficio a partir de las 12 h 6. Además, se produce un descenso de 1,6 muertes evitadas por hora de retraso por cada 1.000 pacientes tratados.
La información acerca de los efectos a largo plazo es algo más controvertida. Según algunos estudios, la mayor parte del beneficio se obtendría antes del alta hospitalaria 7. El seguimiento a los 10 años de cohortes con un gran número de pacientes pone de manifiesto una separación drástica, durante el primer mes, de las curvas de supervivencia de los pacientes según recibieran o no trombólisis, distancia que se incrementa ligeramente hasta el primer año, tras el cual las curvas convergen sólo muy levemente, de forma que el beneficio a corto plazo producido por la trombólisis en los pacientes con IAM persistiría varios años después de ésta 8.
A pesar del efecto probado de los agentes trombolíticos intravenosos en la reducción de las tasas de mortalidad de los pacientes candidatos con IAM, este tratamiento continúa infrautilizándose o administrándose más tardíamente de lo que sería óptimo 1.
En el año 1992, de acuerdo con la evidencia ya disponible en aquel momento, se creó el grupo de trabajo GESIR-5, promovido por el Servicio de Cardiología del Hospital de Bellvitge y por el Centro Coordinador de Urgencias de la Región Sanitaria Costa de Ponent, para consensuar un protocolo terapéutico entre todos los hospitales de la región e iniciar un registro de los pacientes con IAM que acudían a los servicios de urgencias de dichos centros.
Este trabajo presenta los resultados del registro y seguimiento a los cuatro años de la cohorte del GESIR-5 con los objetivos de evaluar, en los pacientes menores de 75 años, la implantación del tratamiento trombolítico para el IAM en todos los servicios de urgencias hospitalarios de una región sanitaria de Cataluña, así como estimar el impacto de la trombólisis en la supervivencia a corto y largo plazo de dichos pacientes.
MÉTODOS
La Región Sanitaria Costa de Ponent (fig. 1), que incluye las comarcas del Garraf, Anoia, Alt Penedés, Baix Llobregat y parte de la comarca del Barcelonés (L'Hospitalet de Llobregat), y cuya población total era de 1.114.757 habitantes (censo 1991), contaba en 1992 con 10 hospitales, uno con unidad coronaria (UC), y dos con unidad de cuidados intensivos (UCI).
Fig. 1. Hospitales de la Región Sanitaria Costa de Ponent. 1: Hospital Príncipes de España de la CSU de Bellvitge; 2: Consorci de l'Hospital de la Creu Roja de L'Hospitalet de Llobregat; 3: Hospital de Sant Boi de Llobregat; 4: Hospital de Viladecans; 5: Hospital Sant Antoni Abat de Vilanova y la Geltrú; 6: Hospital Sant Camil de Sant Pere de Ribes; 7: Hospital Comarcal de Vilafranca del Penedés; 8: Hospital Comarcal de Igualada; 9: Fundación Asistencial de l'Anoia (FADA). Igualada; 10: Hospital San Joan de Déu de Martorell.
Se diseñó un estudio prospectivo en el que se incluyeron consecutivamente, y sin límite de edad, todos los pacientes con IAM que acudieron, durante las primeras 72 h de evolución de los síntomas, a los servicios de urgencias hospitalarios de la Región Costa de Ponent, entre el 4 de mayo de 1992 y el 3 de mayo de 1993.
Se estableció un protocolo de tratamiento trombolítico para los 10 hospitales de la región. Los 7 hospitales que no disponían de UC/UCI nunca habían utilizado este tipo de tratamiento con anterioridad. El tiempo máximo aconsejado para la administración del mismo fue de 6 h desde el inicio de los síntomas, pero siempre a discreción del médico responsable. El límite máximo de edad aconsejado fue de 75 años, pero también con criterio discrecional. Se consideraron contraindicaciones absolutas todos aquellos estados potencialmente hemorrágicos.
La recogida de datos la realizó el médico de urgencias o el médico responsable del paciente según el manual de instrucciones elaborado a tal efecto, y utilizando un cuestionario diseñado específicamente. El cuestionario de recogida de datos constaba de 2 hojas. En la primera, correspondiente a la fase aguda (prehospitalaria y urgencias), se registraba la información sobre la filiación del paciente y sobre la crisis aguda antes de llegar al servicio de urgencias. Estas preguntas eran contestadas directamente por el paciente y, en caso de imposibilidad, por el familiar o acompañante más allegado. Además, se recogían datos sobre la trombólisis, las complicaciones en urgencias y los traslados a otros centros. Se hizo un seguimiento minucioso de todos los traslados desde el servicio de urgencias a otros hospitales, que siempre se debieron a la falta de cama adecuada en el hospital inicial según el criterio del médico responsable de la atención. La segunda hoja incluía aquellas variables recogidas en la fase de ingreso hospitalario: factores de riesgo cardiovascular (hipertensión arterial, hipercolesterolemia, diabetes mellitus, tabaquismo, antecedentes familiares y personales de cardiopatía isquémica), monitorización o no del paciente, complicaciones durante el ingreso, fecha del alta o de la muerte, localización del IAM y derivación del paciente al alta.
Una comisión del grupo de trabajo GESIR-5 revisaba quincenalmente los registros de los distintos centros y recuperaba los datos de los pacientes trasladados fuera de la región. Se excluyeron los casos cuyo diagnóstico al alta hospitalaria no fue de IAM, según la definición del Comité Conjunto de la Sociedad Internacional de Cardiología y la OMS 9.
Se hizo un seguimiento telefónico de todos los enfermos dados de alta vivos, al año y a los cuatro años desde el ingreso inicial, mediante un cuestionario que recogía información acerca del estado vital del paciente y, si procedía, la fecha y el lugar del fallecimiento. Para asegurar el menor número de pérdidas posible, cuando una primera llamada telefónica no era contestada, debía repetirse a tres horas diferentes del mismo día, luego en tres días distintos del mismo mes y en tres meses consecutivos. Los casos que no fueron localizados de esta forma se cotejaron con el Registro de Mortalidad de Cataluña (Servicio de Información y Estudios, Dirección General de Recursos Sanitarios, Departamento de Sanidad y Seguridad Social, Generalitat de Cataluña).
Análisis estadístico
El análisis de los datos se llevó a cabo con el paquete estadístico SPSS para Windows. Las variables cuantitativas se presentan en forma de media y desviación estándar (media [DE]), o con la correspondiente mediana y los valores mínimo y máximo en caso de no seguir una distribución normal. Las variables cualitativas se expresan mediante porcentajes.
Tras un estudio descriptivo inicial, se evaluó la asociación de los distintos factores recogidos (características demográficas, clínicas y de abordaje terapéutico) con la mortalidad a los 28 días en los pacientes que sobrevivieron a urgencias, por un lado, y con la mortalidad a los 4 años en los pacientes vivos a los 28 días del IAM, por otro. Dicho análisis se realizó mediante las pruebas de la c2 para el análisis de variables cualitativas, y de la t de Student para datos independientes (o U de Mann-Whitney, en caso de no cumplirse el supuesto de normalidad) para analizar la relación de una variable cuantitativa y otra categórica.
Del mismo modo se analizaron los factores asociados a la aplicación o no de tratamiento trombolítico para estudiar los posibles confusores de la relación entre trombólisis y mortalidad.
Mediante el método de Kaplan-Meier, se obtuvo la curva de supervivencia a los cuatro años en los pacientes con IAM vivos a los 28 días. En dichos pacientes, se comparó la supervivencia a cuatro años según la aplicación o no de tratamiento trombolítico mediante el test de rangos logarítmicos.
Se realizaron los correspondientes análisis de regresión logística para estimar el efecto ajustado de la trombólisis sobre la letalidad a 28 días en los pacientes hospitalizados, y sobre la mortalidad a cuatro años en los supervivientes a 28 días. RESULTADOS
Del total de 705 pacientes con IAM registrados durante el período de estudio, 521 (73,9%) eran menores de 75 años, con edades comprendidas entre los 27 y los 74 años, con una media de 58,9 (10,4) años. De éstos, 430 eran varones (82,5%). Las mujeres eran significativamente mayores que los varones (65,1 [7,4] años frente a 57,6 [10,5] años; p < 0,0005). El 14,8% de los casos fueron IAM sin onda Q y en el 3,0% no se pudo determinar la localización.
Ingreso en los servicios de urgencias
La mediana de tiempo transcurrido entre el inicio de los síntomas y el ingreso en urgencias se situó en 2 h y 15 min (mínimo 10 min y máximo casi 70 h). El 74,6% de los pacientes llegaron a urgencias dentro de las primeras 6 h desde el inicio de los síntomas y sólo un 5,8% acudió después de las primeras 24 h.
Tratamiento trombolítico
De los 521 pacientes estudiados, 184 (35,3%) recibieron tratamiento trombolítico. En 58 casos la trombólisis se llevó a cabo en los servicios de urgencias de hospitales que no disponían de UC/UCI (35,6% de todos los IAM atendidos en urgencias en estos hospitales), y en 126 casos en hospitales con UC/UCI (35,2% de todos los IAM vistos en urgencias de estos hospitales). Esta diferencia en la proporción de trombólisis no fue estadísticamente significativa.
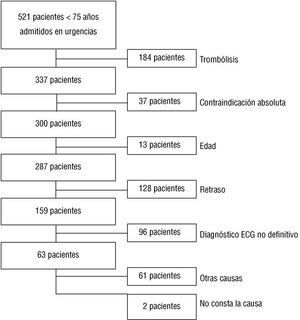
En 128 pacientes no se realizó trombólisis por superarse el tiempo máximo aconsejado en el momento de iniciarla. Otros motivos por los que no se aplicó dicho tratamiento fueron una contraindicación médica absoluta o un diagnóstico poco claro de IAM (fig. 2). La mediana de tiempo transcurrido entre el inicio de los síntomas y el tratamiento trombolítico fue de 2 h y 50 min, y no difirió de forma estadísticamente significativa entre hospitales con y sin UC/UCI. En el 76,1% de los casos se administró antes de las 4 h.
Fig. 2. Causas de exclusión del tratamiento trombolítico. En caso de coincidir en un mismo paciente varias causas, se le contabilizó en aquella que tenía mayor poder de decisión para excluir al paciente del tratamiento. En el gráfico las diferentes causas están ordenadas en sentido decreciente en función de dicho poder de decisión.
El fármaco más utilizado fue la estreptocinasa (111 casos), seguida de APSAC (54 casos), rt-PA (12 casos) y urocinasa (5 casos).
Sólo uno de los enfermos tratados precisó transfusión por problemas hemorrágicos y ninguno presentó hemorragia cerebral.
Mortalidad en urgencias
En urgencias fallecieron 10 enfermos (1,9%). Dicha mortalidad no varió según el sexo del paciente, registrándose dos fallecimientos en mujeres (2,2%) y 8 en varones (1,9%). En cambio, la media de edad de los fallecidos fue significativamente superior a la de los no fallecidos (65,0 [10,9] años frente a 58,8 [10,4] años; p = 0,03).
Tampoco se observaron diferencias significativas en la mortalidad en urgencias según el tipo de hospital al que acudía el paciente, pues fallecieron 5 de los 358 enfermos (1,4%) que acudieron a un hospital con UC/UCI, y 5 de los 163 enfermos (3,1%) que acudieron al servicio de urgencias de un hospital sin UC/UCI.
Hospitalización
De los 511 enfermos que no fallecieron en urgencias, 432 ingresaron en camas monitorizadas (UC o UCI), 64 lo hicieron en camas convencionales y en 15 casos no se registró esta información. Los pacientes ingresados en camas monitorizadas presentaron una edad media significativamente inferior (58,3 [10,2] años frente a 61,8 [10,5] años; p = 0,009) y una mayor proporción de tratamiento trombolítico (el 39,4 frente al 14,1%; p < 0,0001). Sin embargo, la proporción de pacientes con Killip de grados III-IV (el 10,9 frente al 9,4%) y la letalidad durante la hospitalización (el 9,5 frente al 9,4%) no difirieron de forma significativa entre ambos grupos.
El 32,7% de los casos que precisaron ingreso fueron trasladados a otro hospital; un 20,4% fuera de la región sanitaria, y un 12,3% dentro de la misma región. El traslado no se asoció de forma estadísticamente significativa a una mayor mortalidad hospitalaria (del 10,8% en los pacientes trasladados frente al 8,7% en los no trasladados).
Factores de riesgo cardiovascular y antecedentes isquémicos en los pacientes hospitalizados
En 189 de los 511 pacientes hospitalizados (37,0%) se registraron antecedentes personales de cardiopatía isquémica (IAM, angina o ambos); 88 pacientes (17,2%) habían sufrido un infarto previo y 133 (26,0%) una angina previa.
Se registraron 200 pacientes hipertensos (39,1%), 121 pacientes diabéticos (23,7%), 242 pacientes fumadores (47,4%) y 93 ex fumadores (18,2%). Presentaban antecedentes de hipercolesterolemia 156 pacientes (30,5%), y 54 antecedentes familiares de cardiopatía isquémica (10,6%).
En 56 pacientes (11,0%) no se identificó ningún factor de riesgo cardiovascular. Se detectó un solo factor de riesgo en 174 casos (34,1%), siendo el más frecuente el tabaquismo. En 171 pacientes se identificaron dos factores (33,5%), siendo la asociación más frecuente tabaquismo e hipertensión, y se asociaron tres o más factores en 110 pacientes (21,5%).
Mortalidad a los 28 días en los pacientes hospitalizados
El seguimiento a los 28 días tras el infarto de miocardio se completó en todos los pacientes hospitalizados excepto en un paciente extranjero que regresó a su país tras el alta hospitalaria (n = 510). En los primeros 28 días se registraron 51 fallecimientos, lo que corresponde a una mortalidad del 10,0%.
Los pacientes fallecidos durante los primeros 28 días tras el IAM presentaron una edad media significativamente mayor que los supervivientes (66,0 [6,3] años frente a 58,0 [10,5] años; p < 0,0005). Además de la edad avanzada, en el análisis bivariable se asociaron a una mayor mortalidad a 28 días el sexo femenino, la no aplicación de tratamiento trombolítico, los grados III y IV de Killip y las arritmias severas (tabla 1). En el grupo de pacientes fallecidos se observó una menor proporción de fumadores que en los pacientes vivos a los 28 días.
La edad del paciente y el tabaquismo, al asociarse también con la aplicación del tratamiento trombolítico (tabla 2), se trataron como confusores potenciales de la relación entre trombólisis y mortalidad a los 28 días.
En un modelo de regresión logística, se estimó el efecto protector de la trombólisis sobre la letalidad a los 28 días ajustando por la edad y el sexo del paciente, el grado de Killip, la presencia de arritmias ventriculares, el tabaquismo y la localización del infarto de miocardio (OR = 0,36; IC del 95%, 0,15-0,88) (tabla 3).
Seguimiento a los cuatro años de los supervivientes a los 28 días
De los 459 pacientes vivos a los 28 días del IAM, 53 habían fallecido a los cuatro años, siendo la probabilidad acumulada de supervivencia del 88,4%.
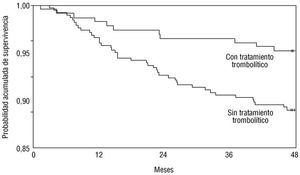
En los pacientes vivos a los 28 días, la probabilidad acumulada de supervivencia a los 4 años fue del 93,6% en el grupo que había recibido tratamiento trombolítico, y del 85,3% en el grupo sin trombólisis (p = 0,008) (fig. 3).
Fig. 3. Curva de supervivencia a los 4 años en los pacientes menores de 75 años vivos a los 28 días del infarto agudo de miocardio, según el uso de tratamiento trombolítico (p = 0,08).
Los factores asociados de forma independiente a la mortalidad a los cuatro años de seguimiento en los supervivientes a 28 días fueron la edad avanzada, no haber recibido tratamiento trombolítico, la presencia de infarto antiguo y la localización anterior del IAM.
DISCUSIÓN
Este estudio incluye a todos los sujetos menores de 75 años que, en el período de un año, acudieron con un IAM a los servicios de urgencias de una región sanitaria, constituyendo una población no seleccionada. La inclusión consecutiva de los pacientes desde el momento de su entrada en el hospital proporciona una visión del mundo real asistencial en nuestro medio. Aunque el registro de pacientes se llevó a cabo sin límite de edad, se han presentado en este trabajo únicamente los resultados correspondientes a los menores de 75 años, dadas las características diferenciales de tratamiento y evolución del IAM en la población anciana 10.
Junto con el retraso en la llegada a urgencias desde el inicio de los síntomas, la edad del paciente fue durante mucho tiempo el principal motivo para la exclusión de los pacientes de la mayoría de ensayos clínicos sobre tratamiento trombolítico 11. En el momento en que se elaboró el protocolo del estudio GESIR-5, la evidencia disponible apuntaba a que dicho tratamiento podía reducir la mortalidad a corto plazo en los pacientes ancianos con IAM, pero era aún insuficiente para generalizar esta indicación 12. La aplicación del criterio de la edad en este estudio se sometió al juicio del médico responsable, lo que representa una limitación de este trabajo. Sin embargo, incluso en 1993, se observa de forma coherente en los distintos estudios publicados que la mayoría de los pacientes ancianos, candidatos a la terapia trombolítica según los demás criterios, no recibían dicho tratamiento 13. Otra dificultad de este trabajo fue que el período de reclutamiento de los pacientes se estableció en un año por consideraciones de carácter práctico, lo que limita el poder estadístico, especialmente en el análisis de determinados subgrupos.
Respecto al grado de implantación del tratamiento trombolítico, valoramos que la puesta en marcha de nuevas estrategias terapéuticas de ámbito hospitalario puede efectuarse a partir del consenso y de la implicación de los distintos hospitales de un área geográfica, obteniendo buenos resultados. Los servicios de urgencias en los que nunca se había efectuado lo aplicaron en proporción similar a la de aquéllos con mayor experiencia y con mayor apoyo terapéutico como es disponer de una UC/UCI. La administración de dicho tratamiento en el servicio de urgencias permitió que las tres cuartas partes de los enfermos tratados lo fueran antes de la cuarta hora de evolución de los síntomas. Respecto a otros trabajos, la inclusión en este estudio de pacientes con IAM sin onda Q y de pacientes con evolución de los síntomas de hasta 72 h pudo implicar una disminución en el porcentaje global de pacientes que recibieron tratamiento trombolítico. En un estudio efectuado en un sector de la ciudad de Oslo 14 con población no seleccionada, el tratamiento trombolítico se administró al 32% de todos los casos. En un estudio epidemiológico francés 15,16 en población no seleccionada, el porcentaje fue también del 32%, pero dicho estudio incluyó sólo a los pacientes ya ingresados en UC/UCI. En el estudio RICVAL 17, efectuado en la ciudad de Valencia, también con pacientes ingresados en UC/UCI, el porcentaje de trombólisis alcanzó el 43,5% de los casos, mientras que otro trabajo 18 sobre la población atendida en un hospital terciario de Barcelona, sin límite de edad, comunicó un porcentaje de trombólisis del 26,1%. En el estudio PRIAMHO 19, en el que participaron 24 hospitales españoles con unidades de cuidados coronarios, la proporción de pacientes que recibieron tratamiento trombolítico fue del 41,8%.
En la interpretación de la mortalidad a corto plazo, las características de la población son también determinantes. La mortalidad intrahospitalaria fue del 18% en el estudio noruego anteriormente mencionado 14, del 15,7% en el trabajo de Permanyer Miralda et al 18 y del 16,9% en el estudio RICVAL 17. En el estudio epidemiológico francés la mortalidad a los 5 días fue del 7,7%, aunque con diferencias regionales. La mortalidad a 28 días en el estudio PRIAMHO fue del 14%. En el registro poblacional del REGICOR, se detectó una variación en la tendencia de la mortalidad a los 28 días relacionada con los cambios terapéuticos y diagnósticos introducidos en el hospital de referencia, disminuyendo desde un 14,6% en el período previo a la introducción de la trombólisis hasta un 8,8% en el período posterior 20. En todos los casos la mortalidad fue mayor en las mujeres, lo que apoya los resultados del estudio RESCATE 21, en el que el sexo femenino se demostró como factor de riesgo independiente de muerte a los 28 días.
Es de interés la valoración de la mortalidad con relación a los recursos sanitarios hospitalarios. Apoyando la idea de Permanyer Miralda et al 18, quizá se utilizan más recursos con aquellos pacientes de mejor pronóstico. En nuestro estudio, los pacientes que ingresaron en camas monitorizadas eran más jóvenes y habían recibido más tratamiento trombolítico que los que no lo hicieron. La decisión de ingreso en estas unidades depende, en primera instancia, del médico responsable de la asistencia inicial y, posteriormente, del médico responsable de dicha unidad; la disponibilidad de camas en el propio hospital, en otro hospital de la misma área sanitaria o fuera de ella condiciona la ubicación del paciente, obligando, en algunos casos, a la matización de la decisión médica inicial. En nuestro estudio, el ingreso en una UC/UCI no se asoció de forma significativa con la mortalidad. A este respecto aporta datos de interés el estudio de Anguita et al 22, en el que se comparan los pacientes que ingresaban en UC o sala convencional según el juicio clínico y la disponibilidad de camas. En dicho trabajo se observó una mortalidad similar en ambos grupos (del 17% en UC y del 14% en sala convencional) y se puntualiza que aquellos pacientes en shock, Killip III o IV, o ECG al ingreso no indicativo de IAM presentaban una menor mortalidad si eran ingresados en la UC.
De los pacientes vivos a los 28 días del IAM, más del 80% permanecían vivos a los cuatro años de seguimiento. El beneficio de la trombólisis se confirmó durante el seguimiento, siendo la ausencia del mismo un factor asociado de forma independiente a la mortalidad, en la línea de lo expuesto en el ISIS 2 8, que presentó 28 fallecidos menos por cada 1.000 pacientes tratados a los cuatro años de seguimiento. CONCLUSIÓN
La mortalidad del IAM en la población estudiada es similar a la de distintas áreas de los países mediterráneos, y los beneficios obtenidos con el tratamiento trombolítico en la fase aguda del IAM persisten a los cuatro años del mismo. AGRADECIMIENTOS
Este estudio fue posible gracias a la subvención de la Agéncia d'Avaluació de Tecnologia Médica y al esfuerzo de todos los médicos de los servicios de urgencias de los 10 hospitales participantes. Los autores agradecen al Dr. Jaume Marrugat sus valiosas aportaciones al manuscrito.
Bibliografía
[1]
White HD, Van de Werf FJ..
Thrombolysis for acute myocardial infarction..
Circulation, (1998), 97 pp. 1632-1646
[2]
Gruppo Italiano per lo Studio della Sopravivenza nell'Infarto Miocardio (GISSI)..
Effectiveness of intravenous thrombolytic treatment in acute myocardial infarction..
Lancet, (1986), i pp. 397-402
[3]
International Study of Infarct Survival-2 Collaborative Group..
Randomised trial of intravenous streptokinase, oral aspirin, both, or neither among 17,187 cases of suspected acute myocardial infarction: ISIS 2..
Lancet, (1988), 2 pp. 349-60
[4]
Gil M, Marrugat J, Sala J, Masia R, Elosua R, Albert X et al..
Relationship of therapeutic improvements and 28-day case fatality in patients hospitalized with acute myocardial infarction between 1978 and 1993 in the REGICOR study, Gerona, Spain. The REGICOR Investigators..
Circulation, (1999), 99 pp. 1767-1773
[5]
Mathey DG, Sheehan FH, Schofer JJ, Dodge HT..
Time from onset of symptoms to thrombolytic therapy: a major determinant of myocardial salvage in patients with acute transmural infarction..
J Am Coll Cardiol, (1985), 6 pp. 518-525
[6]
Fibrinolityc therapy trialist (FTT) Collaborative Group..
Indications for fibrinolytic therapy in suspected acute myocardial infarction: collaborative overview of early mortality and major morbidity results form all randomized trials of more than 1000 patients..
Lancet, (1994), 343 pp. 311-322
[7]
Franzosi MG, Santoro E, De Vita C, Geraci E, Lotto A, Maggioni AP et al..
Ten-year follow-up of the first megatrial testing thrombolytic therapy in patients with acute myocardial infarction: results of the Gruppo Italiano per lo Studio della Sopravvivenza nell'Infarto-1 study. The GISSI investigators..
Circulation, (1998), 98 pp. 2649-2651
[8]
Baigent C, Collins R, Appleby P, Parish S, Sleight P, Peto R..
ISIS 2: 10 year survival among patients with suspected acute myocardial infarction in randomized comparison of intravenous streptokinase, oral aspirin, both, or neither. The ISIS 2 (Second International Study of Infarct Survival) Collaborative Group..
Br Med J, (1998), 316 pp. 1337-1343
[9]
MONICA Manual version 1.1. Ginebra: WHO, 1986.
[10]
Sáez T, Suárez C, Blanco F, Gabriel R..
Epidemiología de las enfermedades cardiovasculares en la población anciana española..
Rev Esp Cardiol, (1998), 51 pp. 864-873
[11]
Gurwitz JH, Col NF, Avorn J..
The exclusion of the elderly and women from clinical trials in acute myocardial infaction..
JAMA, (1992), 268 pp. 1417-1422
[12]
Coronary thrombolisis for the elderly? JAMA 1991; 265: 1720-1723.
[13]
Chandra H, Yarzebski J, Golberg RJ, Savageau J, Singleton C, Gurwitz JH et al..
Age-related trends (1986-1993) in the use of thrombolytic agents in patients with acute myocardial infaction. The Worcester Heart Attack study..
Arch Intern Med, (1997), 157 pp. 741-746
[14]
Reikvam A, Abdelnoor M, Sivertssen E..
Has hospital mortality from acute myocardial infarction been markedly reduced since the introduction of thrombolytics and aspirin? European Secondary Prevention Study Group..
J Intern Med, (1998), 243 pp. 259-263
[15]
Epidémiologie de l'infarctus du myocarde en France. Specificités regionales. Arch Mal Coeur Vaiss 1997 90: 1511-1519.
[16]
Danchin N, Vaur L, Genes N, Renault M, Ferrieres J, Etienne S et al..
Management of acute myocardial infarction in intensive care units in 1995: a nation wide French survey of practice and early hospital results..
J Am Coll Cardiol, (1997), 30 pp. 1598-1605
[17]
Cabadés A, Valls F, Echanove I, Francés M, Sanjuán R, Calabuig J et al, y los investigadores del RICVAL..
Estudio RICVAL. El infarto agudo de miocardio en la ciudad de Valencia. Datos de 1.124 pacientes en los primeros 12 meses del Registro (diciembre 1993-noviembre 1994)..
Rev Esp Cardiol, (1997), 50 pp. 383-396
[18]
Permanyer Miralda G, Brotons C, Moral I, Ribera A, Calvo F, Camprecios M et al..
Pacientes con síndrome coronario agudo: abordaje terapéutico (patrones de manejo) y pronóstico al año en un hospital general terciario..
Rev Esp Cardiol, (1998), 51 pp. 954-964
[19]
Variabilidad en el manejo y pronóstico a corto y medio plazo del infarto de miocardio en España: el estudio PRIAMHO. Rev Esp Cardiol 1999: 52; 767-775.
[20]
Sala J, Marrugat J, Masia R, Porta M..
Improvement in survival after myocardial infarction between 1978-85 and 1986-88 in the REGICOR study (Registre GIroni del COR) registry..
Eur Heart J, (1995), J16 pp. 779-784
[21]
Marrugat J, Sala J, Masiá R, Pavesi M, Sanz G, Valle V et al, for the RESCATE Investigators..
Mortality differences between men and women following first myocardial infarction..
JAMA, (1998), 28 pp. 1405-1409
[22]
Anguita M, Bueno G, López-Granados A, Mesa D, Dios F, Bergillos F et al..
Pacientes con infarto agudo de miocardio tratados en unidad coronaria o en sala general de cardiología. Un estudio comparativo..
Rev Esp Cardiol, (1993), 46 pp. 732-739