INTRODUCCIÓN Y OBJETIVOS: Se presentan los resultados globales del estudio CARDIOTENS 99, un estudio transversal de ámbito estatal sobre prevalencia y grado de control de la hipertensión arterial asociada con diversas enfermedades cardiovasculares, realizado sobre 32.051 pacientes atendidos en consultas de cardiología y de atención primaria.
MÉTODOS: Se registraron de forma prospectiva en un cuestionario uniformizado los datos demográficos, clínicos, tensionales y terapéuticos de todos los pacientes atendidos en un mismo día por 1.159 médicos (21% cardiólogos y 79% de atención primaria).
RESULTADOS: El 33% de la muestra total de 32.051 pacientes tenía hipertensión arterial y el 19% antecedentes de cardiopatía. Presentaban hipertensión y cardiopatía 4.022 pacientes (13%). La hipertensión acompañaba al 77% de la insuficiencia cardíaca, al 66% de la cardiopatía isquémica (angina e infarto) y al 66% de la fibrilación auricular.El 47% de los hipertensos con insuficiencia cardíaca tomaba un inhibidor de la enzima convertidora de la angiotensina, el 32% de los hipertensos con insuficiencia coronaria un betabloqueador y el 25% de los hipertensos con fibrilación auricular estaban anticoagulados.Menos del 20% de los hipertensos con cardiopatía estaban controlados (presión arterial menor de 130/85 mmHg); el porcentaje de controlados entre los atendidos por cardiólogos era algo menor que en atención primaria.
CONCLUSIÓN: La insuficiencia cardíaca, cardiopatía isquémica y fibrilación auricular crónica se asocian con gran frecuencia con hipertensión arterial. El control tensional de los hipertensos cardiópatas es muy limitado.El empleo de fármacos de indicación obligada en hipertensos con cardiopatías es escaso.
Palabras clave
Hipertensión arterial
Insuficiencia cardíaca
Enfermedad coronaria
Fibrilación auricular
Fármacos
INTRODUCCIÓN
La hipertensión arterial (HTA) es uno de los problemas de salud cardiovascular más importantes -en términos de magnitud del problema y de gravedad de sus consecuencias- al que se enfrentan los países del área occidental 1-4 y en concreto España 5-8. Ciñéndonos a las enfermedades cardiovasculares, se conoce desde antiguo que las cifras de la presión arterial sistólica y diastólica determinan el riesgo de diversas complicaciones cardiovasculares, como la cardiopatía isquémica 1,9,10, la insuficiencia cardíaca 11-15, los accidentes cerebrovasculares 3,11,12,16,17, la insuficiencia renal 18 y la aterosclerosis obliterante de las extremidades inferiores 19 y de otras localizaciones 20,21.
Las directrices internacionales de tratamiento de la HTA actualmente en vigor 22,23, al igual que la elaborada por la Sociedad Española de Cardiología 24, otorgan a las complicaciones cardíacas de la HTA el rango máximo de riesgo y, consiguientemente, de necesidad de tratamiento más enérgico y eficaz.
Son diversos los estudios disponibles sobre la prevalencia y el grado de control de la HTA asociada a la enfermedad cardíaca, cerebral y vascular en diversas poblaciones 2,4,9,25-29. En nuestro país, en cambio, faltan estudios recientes y amplios, salvo algunas series antiguas, de ámbito local o restringido 5,7,8,30,31.
El estudio Cardiotens 99, emprendido conjuntamente por la Sección de Hipertensión de la Sociedad Española de Cardiología y la Sociedad Española de Medicina Rural y Generalista, pretende cubrir parte de este vacío de información sobre la prevalencia y grado de control de la HTA en pacientes cardiópatas, así como conocer las estrategias terapéuticas empleadas en estos pacientes. MATERIAL Y MÉTODOS
Planteamiento
El estudio Cardiotens 99 fue ideado y puesto en práctica por la Sección de Hipertensión Arterial de la Sociedad Española de Cardiología (SEC-HTA) y la Sociedad Española de Medicina Rural y Generalista (SEMERGEN). Este estudio lo realizaron 1.159 médicos, el 21% de ellos cardiólogos y el 79% médicos de atención primaria, distribuidos por todo el territorio español. Estos médicos aceptaron participar en el estudio mediante respuesta en tal sentido a una carta dirigida a todos los médicos pertenecientes a las Secciones correspondientes de ambas Sociedades. Posteriormente se les informó detalladamente de los objetivos del estudio y de sus principales características, así como de la metódica de la recogida de datos. Tales facultativos anotaron en un cuestionario diseñado al efecto las características de todos los pacientes que atendieron en su consulta externa durante un día concreto entre junio y septiembre de 1999.
Recogida de datos
Todos los pacientes visitados en la consulta por los médicos citados en el día elegido por éstos se incluyeron en la base de datos, salvo los que expresaron su disconformidad a ello tras petición razonada del médico a tal fin.
Los datos se recogieron manualmente en un cuestionario normalizado, que posteriormente fue informatizado. En él se incluían, además de las características del profesional que participaba en el estudio (edad, sexo, especialidad, lugar de trabajo, área geográfica, etc.), los datos demográficos, factores de riesgo cardiovascular, enfermedad cardiovascular clínica previa y tratamiento que venían recibiendo los pacientes.
Dicho cuestionario se componía de dos partes. En la primera se registraban la edad, el sexo, la existencia de factores de riesgo o de enfermedad cardiovascular clínica conocida y el motivo de consulta de los pacientes. Se etiquetaron como hipertensos los pacientes que conocían este diagnóstico con anterioridad o tomaban tratamiento para la HTA. Entre las cardiopatías clínicas conocidas se incluyeron: la insuficiencia cardíaca (IC) diagnosticada con los criterios habituales 32; la cardiopatía isquémica (CI), bien fuera historia de infarto de miocardio o la presencia o historia de angina de pecho documentada; la fibrilación auricular (FA) crónica; las valvulopatías significativas, y los signos de hipertrofia ventricular izquierda en el electrocardiograma o el estudio ecocardiográfico. Tan sólo los pacientes con factores de riesgo o enfermedad cardiovascular conocida completaban la segunda parte del cuestionario. En ésta, además de las características demográficas (edad y sexo), se incluían la existencia de factores de riesgo cardiovascular, enfermedad cardiovascular previa y tratamientos que recibía el paciente. Como factores de riesgo cardiovascular se consideraron hipertensión arterial, diabetes, dislipemia (colesterol total, colesterol LDL, colesterol HDL y triglicéridos), tabaquismo y obesidad.
Se insistió especialmente a los médicos participantes en que tomaran la presión arterial con esfigmomanómetros de mercurio y con la máxima escrupulosidad, siguiendo la metódica sancionada por las directrices internacionales 22-24. Las cifras de presión arterial utilizadas para el estudio fueron las determi-nadas in situ el día de la consulta (presión arterial casual).
Variables analizadas
Se incluyeron como variables cualitativas la ausencia o presencia de los factores de riesgo cardiovascular: HTA, diabetes, dislipemia, tabaquismo y obesidad. Para las cifras tensionales, el colesterol total y sus fracciones y los triglicéridos, se utilizó también una valoración semicuantitativa, agrupando a los pacientes en rangos. Para la presión arterial sistólica (PAS) se incluyeron tres rangos: 140 mmHg o más; entre 131 y 139 mmHg, y 130 mmHg o menos; los rangos de la presión arterial diastólica (PAD) fueron: 90 mmHg o más; entre 81 y 89 mmHg, y 80 mmHg o menos. Se consideró como presión arterial controlada si la PAS era menor de 140 mmHg y la PAD inferior a 90 mmHg.
Estudio estadístico
A partir de la base de datos original, se procedió a la validación y depuración de la información introducida. Para ello, se obtuvo la distribución de frecuencias de cada variable y se eliminaron los datos incoherentes. A continuación se realizó la estadística mediante el programa Star versión 17.
Las variables numéricas se presentan en forma de media ± desviación típica y sus correlaciones se analizaron mediante el test t. Las categóricas se describen mediante frecuencia absoluta y frecuencia relativa en porcentaje y se analizaron mediante el test de la c2. Las agrupaciones de rangos se analizaron mediante estudio correlacional bivariable con el test de la c2. La asociación entre dos variables dicotómicas se analizó mediante el test de la c2 con las correcciones de Yates o prueba exacta de Fisher, según fuera apropiado. En todos los casos se estableció un nivel alfa del 5% con formulación bilateral 33. RESULTADOS
Población analizada
En total dispusimos de los datos de 32.051 pacientes, de los que 27.636 fueron atendidos por los médicos de atención primaria y 4.415 por los cardiólogos participantes en el estudio. El 33% del total (10.555 pacientes) estaba diagnosticado de HTA.
Antecedentes
Existían antecedentes de cardiopatía en el 19% del total (6.194 pacientes); de ellos, el 23% (1.420 pacientes) estaba diagnosticado de IC, el 52% (3.226 pacientes) de CI, el 41% (2.510 pacientes) de arritmias cardíacas y el 9% (527 pacientes) presentaba otros antecedentes cardiovasculares.
Hipertensión arterial e historia de cardiopatía
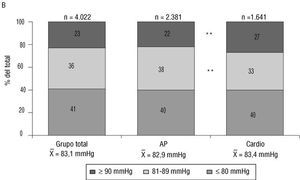
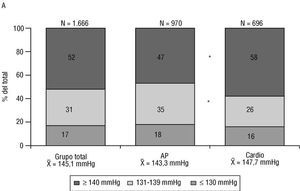
Como ya comentamos, el objetivo de la presente publicación es analizar las características de los hipertensos incluidos en el estudio que presentaban antecedentes de cardiopatía, concretamente IC, CI y FA. Esta asociación se observó en 4.022 pacientes (el 13% del total). La edad media de los hipertensos con estos antecedentes cardiovasculares era de 68,2 años, el 51% de ellos eran varones y el 49% mujeres. En la figura 1 se exponen las cifras de PAS y PAD de este grupo de pacientes.
Fig. 1. Distribución de las cifras de la presión arterial sistólica (A)y diastólica (B) en los 4.022 pacientes con hipertensión arterial y antecedentes cardiovasculares visitados por médicos de atención primaria (AP) y por cardiólogos (cardio); *p = 0,01.
Del total de los 32.051 pacientes incluidos en el estudio Cardiotens 99, 27.636 fueron atendidos por médicos de atención primaria y 4.415 por cardiólogos. De ellos, 4.022 padecían alguna cardiopatía (2.381 atendidos por médicos de atención primaria y 1.641 por cardiólogos). Las características principales de ambos grupos se presentan en la tabla 1.
Hipertensión arterial e insuficiencia cardíaca
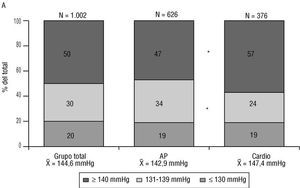
El 71% de los pacientes diagnosticados de IC lo estaban también de HTA; en concreto, 1.002 pacientes presentaban ambos diagnósticos (626 atendidos por generalistas y 376 por cardiólogos). La edad media era de 71,4 años, el 57% eran mujeres y el 43% varones. En la figura 2 se observan las cifras de PAS y PAD de este grupo de pacientes.
Fig. 2. Distribución de las cifras de presión arterial sistólica (A) y diastólica (B) en los 1.022 pacientes con hipertensión arterial e insuficiencia cardíaca visitados por médicos de atención primaria (AP) y cardiólogos (cardio); *p < 0,01.
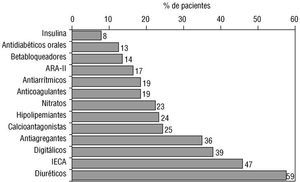
En la figura 3 se recogen las modalidades terapéuticas de interés cardiológico que recibían los hipertensos con IC. Los diuréticos eran los fármacos empleados con más frecuencia (59%), el 47% de los pacientes estaba siendo tratado con un inhibidor de la enzima convertidora de la angiotensina y al 14% de los pacientes se les había prescrito un betabloqueador. El número medio de fármacos que recibía este grupo de pacientes era de 3,66.
Fig. 3. Fármacos que recibían los pacientes con hipertensión arterial e insuficiencia cardíaca (n = 1.002). ARA-II: antagonistas de los receptores de la angiotensina II; IECA: inhibidores de la enzima conversora de la angiotensina.
Hipertensión arterial y cardiopatía isquémica
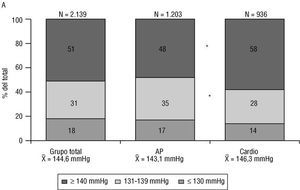
El 66% de los pacientes diagnosticados de CI lo estaban también de HTA: en concreto, en 2.139 pacientes se recogían ambos diagnósticos. La edad media de los hipertensos con CI era de 67,8 años, el 59% de ellos eran varones y el 41% mujeres. En la figura 4 se recogen las cifras de PAS y PAD de este grupo de pacientes.
Fig. 4. Distribución de las cifras de la presión arterial sistólica (A)y diastólica (B) en los 2.139 pacientes con hipertensión arterial y cardiopatía isquémica visitados por médicos de atención primaria (AP) y por cardiólogos (cardio); *p < 0,01.
En cuanto a los tratamientos cardioactivos que recibían los hipertensos con CI, los antiagregantes plaquetarios (59%) y los nitratos (44%) eran los grupos farmacológicos más empleados; el 39% de los pacientes recibía una estatina y la misma proporción un antagonista del calcio; el 32% estaba tratado con un betabloqueador y el 36% con un inhibidor de la enzima convertidora de la angiotensina. El número medio de fármacos por paciente era de 3,66.
Hipertensión arterial y fibrilación auricular
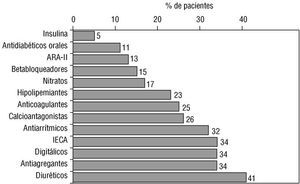
El 66% de los pacientes diagnosticados de FA crónica presentaba historia previa de HTA; eran, pues, 1.666 pacientes los que tenían ambos diagnósticos. La edad media de los hipertensos con FA era de 70 años, el 56% eran mujeres y el 44% varones; el 18% de los pacientes de este grupo tenía 80 años o más (el 22% de los visitados por médicos de atención primaria y el 12% de los atendidos por cardiólogos). En la figura 5 se representan los valores de PAS y PAD de este grupo de pacientes. En la figura 6 se recogen los grupos farmacológicos relacionados con el área cardiológica que recibían los hipertensos con fibrilación auricular; sólo el 25% de los pacientes tomaba tratamiento anticoagulante. El número medio de fármacos por paciente fue de 3,30.
Fig. 5. Distribución de las cifras de la presión arterial sistólica (A)y diastólica (B) en los 1.666 pacientes con hipertensión arterial y fibrilación auricular crónica visitados por médicos de atención primaria (AP) y por cardiólogos (cardio); *p < 0,01.
Fig. 6. Fármacos que recibían los pacientes con hipertensión arterial y fibrilación auricular crónica (n = 1.666). Abreviaturas como en la figura 3.
DISCUSIÓN
El conjunto de los datos recogidos en el estudio Cardiotens 1999, su alcance nacional y la magnitud de la población analizada lo convierten en uno de los más importantes de los realizados en nuestro país. En el presente trabajo hemos circunscrito el análisis a los datos de asociación entre HTA y antecedentes de cardiopatía y al del grado de control de la HTA en estos grupos de hipertensos de máximo riesgo. Las principales enseñanzas que se desprenden de este estudio se discuten a continuación.
Hipertensión arterial y enfermedad hipertensiva
Es bien conocido que el riesgo de diversas cardiopatías, singularmente la CI y la IC, se relaciona de forma directa con la presión arterial y con algunos componentes de la misma (carga total, presión sistólica, presión del pulso, etc.) 9,34,35. Además, los valores de la presión arterial influyen sobre el pronóstico en los pacientes que ya padecen CI 10 y sobre la incidencia de complicaciones en pacientes de alto riesgo, como los que tienen FA 36.
Todo esto ha llevado a plantear que, más que tratar la HTA, debe tratarse la enfermedad hipertensiva. Nuestro estudio supone la base para una mejora sustancial del tratamiento, toda vez que el grado de control actual es realmente escaso, como veremos en el siguiente apartado.
Control tensional
El control tensional del grupo de pacientes incluidos en el estudio que padecían HTA y alguna cardiopatía no fue óptimo. Los pacientes atendidos por los cardiólogos tenían un grado de control significativamente peor que los pacientes visitados por los médicos de atención primaria. Merece destacarse que sólo el 17% del total de los pacientes presentaba cifras de PAS menores de 130 mmHg, que es el objetivo de control tensional en este grupo de pacientes de alto riesgo según las directrices vigentes 22-24; por otro lado, el 56% de los pacientes atendidos por cardiólogos y el 47% de los visitados en atención primaria presentaban valores de PAS de 140 mmHg o más (fig. 1). En cambio, el 40% tenía la PAD por debajo de 80 mmHg, lo que resalta el hecho bien conocido de que la PAS es más difícil de normalizar que la PAD con los tratamientos farmacológicos 37.
Si consideramos un criterio más amplio de control tensional insuficiente, el que se aplica habitualmente a los pacientes de bajo riesgo (a saber, 140 mmHg o más de PAS o 90 mmHg o más de PAD), aún podrían considerarse mal controlados el 52% del total, el 48% de los que consultaron en atención primaria y el 57% de los pacientes atendidos por cardiólogos (p < 0,01). Estas cifras pueden parecer descorazonadoras, pero no lo son tanto si las comparamos con las publicadas en series similares, que se resumen en la tabla 2. No debe olvidarse, sin embargo, que la proporción de pacientes controlados en la mayoría de los estudios se refiere a poblaciones generales de hipertensos. En cambio, los resultados de estudio Cardiotens 99 se refieren a hipertensos con cardiopatía que acuden a consulta, una población de riesgo especialmente alto en la que el control adecuado obligaría a lograr cifras tensionales menores de 130/85 mmHg.
Hipertensión arterial e insuficiencia cardíaca
Se trata de una de las complicaciones más graves y directas de la HTA, pero de la que disponemos de pocos datos en nuestro país 40-42. Los estudios epidemiológicos en los que se ha encontrado asociación entre la HTA y el desarrollo de IC son muy abundantes. Los porcentajes de hipertensos en las diversas series oscilan desde el 4 al 70% 32. Los estudios más recientes arrojan cifras más reales de contribución de la HTA al desarrollo de la IC, de entre el 10 y el 20% 43.
Nuestro estudio aporta en este campo datos de gran interés. En primer lugar, que la HTA es un determinante etiológico de la IC muy frecuente, apareciendo en el 71% de los pacientes con este diagnóstico. Centrándonos en el grado de control tensional en este grupo de pacientes, hemos encontrado los mismos rasgos que en el grupo general, estando con cifras de 140 mmHg o más de PAS o PAD de 90 mmHg o más el 51% del grupo total, el 48% de los visitados por médicos de atención primaria y el 56% de los atendidos por cardiólogos (p < 0,01). Si tomamos como cifra máxima aceptable para este grupo de PAS la que realmente debería perseguirse, la de 130 mmHg, sólo podían considerarse controlados el 19% de estos pacientes.
Otro aspecto de interés es el referente al tratamiento. Las directrices internacionales 22-24 son unánimes al recomendar los diuréticos y los inhibidores de la enzima convertidora de la angiotensina como tratamientos de elección. No son malos los porcentajes del 59% de tratados con los primeros y del 47% con los segundos (a los que debe sumarse otro 17% más procedente de los antagonistas de receptores de la angiotensina) 44, si tenemos en cuenta otras series 40-42,45. Así, por ejemplo, el porcentaje de pacientes con IC que realmente toman inhibidores de la enzima convertidora de la angiotensina oscila en los países europeos entre el 43% de Gran Bretaña y el 25% de España 40-42. Por otro lado, es muy bajo (14%) el porcentaje de pacientes que recibe betabloqueadores, grupo farmacológico que ha demostrado, asociado al tratamiento habitual, prolongar la vida de pacientes con IC 46.
En el estudio Cardiotens 99, al igual que en otros estudios epidemiológicos, no se especificó el patrón fisiopatológico de la IC (disfunción sistólica o diastólica), por lo que algunas características del tratamiento que recibían podrían estar influenciadas por el tipo de disfunción. Además, en una población de hipertensos como la analizada, la proporción de disfunción diastólica podría ser superior a la observada en una población general de IC 43.
Hipertensión arterial y cardiopatía isquémica
Bien conocida es igualmente la relación entre la HTA y la CI, aunque los mecanismos sean complejos y múltiples. De un lado, están los factores hemodinámicos que pueden explicar la localización de las lesiones. De otro, diversos tipos de lesión de la pared vascular (agresión endotelial, estrés oxidativo, sustancias vasoconstrictoras, etc.) 47,48. Finalmente, hay situaciones clínicas que asocian la HTA con la dislipemia (síndrome cardiovascular dismetabólico) 49.
En términos clínicos, se ha descrito la HTA como factor de riesgo independiente de afectación coronaria multivaso, de mayor riesgo de infarto y de aumento de la mortalidad cardiovascular en los pacientes que padecen cardiopatía isquémica y que, además, son hipertensos 2,30,50.
Llama la atención, pues, el escaso grado de control de la HTA en este grupo de pacientes con CI, a pesar del alto número de fármacos cardioactivos por paciente que recibían. La tendencia observada en el resto de grupos al peor control tensional en los pacientes visitados por cardiólogos frente a los que acudieron a atención primaria se aprecia de nuevo, pero no alcanza significación estadística. Considerando los valores para población de bajo riesgo (cifras de 140/90 mmHg o más), estarían mal controlados el 51% del grupo global, el 48% de los visitados en atención primaria y el 55% de los atendidos por cardiólogos (p = NS). En sentido estricto (PAS < 130 mmHg), sin embargo, sólo podrían considerarse controlados el 17% de este grupo de pacientes.
En cuanto al tratamiento que recibían estos pacientes, parece escaso el 59% de antiagregación y escaso también el 32% de empleo de betabloqueadores, indicación prioritaria en esta asociación de HTA y CI.
Hipertensión arterial y fibrilación auricular
Existen pocas publicaciones que analicen desde una perspectiva epidemiológica la relación entre HTA y FA. Furberg et al, en individuos de ambos sexos con edad igual o superior a 65 años, observaron prevalencias de FA del 9,1% en el grupo con enfermedad cardiovascular clínica, del 4,6% en el grupo con enfermedad cardiovascular subclínica y del 1,6% en los individuos sin enfermedad cardiovascular 51. Los factores asociados de forma independiente con el riesgo de desarrollar FA fueron la historia de IC, valvulopatía e ictus, la dilatación auricular izquierda, la función valvular mitral o aórtica anormal, la HTA y la edad avanzada.
En este grupo de pacientes nuevamente se constató mejor control tensional en atención primaria que en cardiología (el 51 frente al 41%; p < 0,01), considerando como control el criterio amplio de PAS inferior a 140 mmHg y PAD menor de 90 mmHg. Si utilizamos el criterio que realmente debería aplicarse (PAS < 130 mmHg), sólo el 16% de los casos estaban realmente controlados.
Al igual que en los casos anteriores, el empleo de un tratamiento firmemente establecido como de alta eficacia en términos pronósticos en la FA acompañada de cardiopatía, como es la anticoagulación crónica 36, en un 25% de los casos parece francamente mejorable.
Limitaciones del estudio
Se trata de un estudio observacional transversal, por lo que tiene utilidad para conocer la situación de control de la hipertensión arterial en un colectivo concreto de pacientes en un momento determinado, no para hacer derivaciones prospectivas. El estudio fue abierto, lo que quizá pueda haber acarreado cierto sesgo de selección, que en todo caso quedaría diluido en la muestra conjunta. La determinación de la presión arterial se realizó en un único día, lo que por un lado incluye cierto «efecto bata blanca» pero, por otro, hace el estudio mucho más cercano a la práctica habitual.
Los criterios diagnósticos de cada entidad cardiológica no se detallaron específicamente, sino que se dejaron al criterio formado de los especialistas correspondientes. La comparación entre médicos de atención primaria y cardiólogos no se realizó de forma controlada, y los grupos de pacientes atendidos fueron diferentes, por lo que sus conclusiones no deben juzgarse como incontrovertibles. Finalmente, se utilizó como criterio de control adecuado o inadecuado de los hipertensos la presión arterial casual tomada por el propio médico, lo que quizá no sea reflejo exacto del grado de control habitual o circadiano de los pacientes. CONCLUSIÓN
1. El 33% de los pacientes visitados en un día cualquiera en atención primaria está diagnosticado de HTA.
2. El grado de control del hipertenso con cardiopatía en nuestro país, atendiendo al criterio aplicable a pacientes de alto riesgo, no supera el 20% en ninguna de las cardiopatías analizadas.
3. El control de los pacientes hipertensos cardiópatas atendidos por cardiólogos es ligero pero significativamente peor que el de los visitados por médicos de atención primaria.
4. El empleo de fármacos considerados como de indicación obligada en hipertensos con cardiopatía (inhibidores de la enzima convertidora de la angiotensina en la IC, betabloqueadores en la enfermedad coronaria y anticoagulación oral en la FA) no alcanza al 50% de los pacientes en quienes serían aplicables. AGRADECIMIENTOS
Este trabajo no hubiera sido posible sin el entusiasmo y la escrupulosidad de los médicos participantes, cuyo desmesurado número impide su relación pormenorizada como hubiera sido de justicia. Los aspectos logísticos del trabajo se financiaron gracias a una ayuda incondicional de Merck, Sharp and Dohme de España, Madrid.
Bibliografía
[1]
Kannel WB..
Blood pressure as a cardiovascular risk factor..
JAMA, (1996), 275 pp. 1571-1576
[2]
Menotti A, Keys A, Blackburn H, Kromhout D, Karvonen M, Nissinen A et al..
Comparison of multivariate predictive power of major risk factors for coronary heart disease in different countries: results from eight nations of the Seven Countries Study, 25-year follow-up..
J Cardiovasc Risk, (1996), 3 pp. 69-75
[3]
Rodgers A, MacMahon S..
Blood pressure and the global burden of cardiovascular disease..
Clin Exp Hypertens, (1999), 21 pp. 543-552
[4]
Sans S, Kesteloot H, Kromhout D, on behalf of the Task Force..
The burden of cardiovascular diseases mortality in Europe. Task Force of the European Society of Cardiology on Cardiovascular Mortality and Morbidity Statistics in Europe..
Eur Heart J, (1997), 18 pp. 1231-1248
[5]
Tomás L, Varas C, Bernades E, Balaguer I..
Coronary risk factors and a 20-year incidence of coronary heart disease and mortality in a Mediterranean industrial population. The Manresa Study, Spain..
Eur Heart J, (1994), 15 pp. 1028-1036
[6]
La hipertensión arterial en España. Madrid, 1999: 1-118.
[7]
Grima A, Alegría E, Jover P..
Prevalencia de los factores de riesgo cardiovascular clásicos en una población laboral mediterránea de 3.996 varones..
Rev Esp Cardiol, (1999), 52 pp. 910-918
[8]
Muñiz J, Juane R..
La hipertensión arterial en España..
Rev Esp Cardiol, (1995), 48(Supl4) pp. 3-8
[9]
Van den Hoogen PC.W, Feskens EJ.M, Nagelkerke NJ.D, Menotti A, Nissinen A, Kromhout D el al..
The relation between blood pressure and mortality due to coronary heart disease among men in different parts of the world..
N Engl J Med, (2000), 342 pp. 1-8
[10]
Flack JM, Neaton J, Grimm R, Shih J, Cutler J, Ensrud K et al, for the Multiple Risk Factor Intervention Trial Research Group..
Blood pressure and mortaltiy among men with prior myocardial infarction..
Circulation, (1995), 92 pp. 2437-2445
[11]
Stamler J, Stamler R, Neaton JD, Wentworth D, Daviglus ML, Garside D et al..
Low risk-factor profile and long-term cardiovascular and noncardiovascular mortality and life expectancy: findings for 5 large cohorts of young adult and middle-aged men and women..
JAMA, (1999), 282 pp. 2012-2018
[12]
Mosterd A, D'Agostino RB, Silbershatz H, Sytkowski PA, Kannel WB, Grobbee DE et al..
Trends in the prevalence of hypertension, antihypertensive therapy, and left ventricular hypertrophy from 1950 to 1989..
N Engl J Med, (1999), 340 pp. 1221-1227
[13]
Vasan RS, Levy D..
The role of hypertension in the pathogenesis of heart failure. A clinical mechanistic overview..
Arch Intern Med, (1996), 156 pp. 1789-1796
[14]
Ho KK, Pinsky JL, Kannel WB, Levy D..
The epidemiology of heart failure: the Framingham Study..
J Am Coll Cardiol, (1993), 22(SuplA) pp. 6-13
[16]
Eastern Stroke and Coronary Heart Disease Collaborative Research Group..
Blood pressure, cholesterol and stroke in eastern Asia..
Lancet, (1998), 352 pp. 1801-1807
[17]
Prospective Studies Collaboration..
Cholesterol, diastolic blood pressure, and stroke: 13,000 strokes in 45,000 people in 45 prospective cohorts..
Lancet, (1995), 346 pp. 1647-1653
[18]
Perneger TV, Whelton PK, Klag MJ..
History of hypertension in patients treated for end-stage renal disease..
J Hypertens, (1997), 15 pp. 451-456
[19]
Hipertensión arterial y arteriopatía periférica. En: Díez J, editor. Enfermedad vascular e hipertensión arterial. Madrid: Harcourt Brace de España, 1997; 261-270.
[20]
Liao D, Arnett DK, Tyroler H, Riley WA, Chambless LE, Szklo M et al..
Arterial stiffness and the development of hypertension. The ARIC study..
Hypertension, (1999), 34 pp. 201-206
[21]
Safar ME, London GM, Asmar R, Frohlich ED..
Recent advances on large arteries in hypertension..
Hypertension, (1998), 32 pp. 156-161
[22]
Joint National Committee on Preventio.n, Detectio.n, Evaluation and Treatment of High Blood Pressure..
The Sixth Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure..
Arch Intern Med, (1997), 157 pp. 2413-2446
[23]
Guidelines Subcommittee..
1999 World Health Organization-International Society of Hypertension guidelines for the management of hypertension..
J Hypertens, (1999), 17 pp. 151-183
[24]
Lombera F, Barrios V, Soria F, Placer L, Cruz JM, Tomás L et al..
Guías de práctica clínica de la Sociedad Española de Cardiología en hipertensión arterial..
Rev Esp Cardiol, (2000), 53 pp. 66-90
[25]
Burt VL, Culter JA, Higgins M, Horan MJ, Labarthe D, Whelton P et al..
Trends in the prevalence, awareness, treatment, and control of hypertension in the adult US population Data from the health examination surveys, 1960 to 1991..
Hypertension, (1995), 26 pp. 60-69
[26]
Selmer R..
Blood pressure and twenty-year mortality in the city of Bergen, Norway..
Am J Epidemiol, (1992), 136 pp. 428-440
[27]
Joffres MR, Ghadirian P, Fodor JG, Petrasovits A, Chockalingam A, Hamet P..
Awareness, treatment, and control of hypertension in Canada..
Am J Hypertens, (1997), 10 pp. 1097-1102
[28]
Colhoun HM, Dong W, Poulter NR..
Blood pressure screening, management and control in England: results from the Health Survey for England 1994..
J Hypertens, (1998), 16 pp. 747-752
[29]
Alli C, Avanzini F, Bettelli G, Colombo F, Torri V, Tognoni G..
The long-term prognostic significance of repeated blood pressure measurements in the elderly: SPAA (Studio sulla Pressione Arteriosa nell'Anziano) 10-year follow-up..
Arch Intern Med, (1999), 159 pp. 1205-1212
[30]
Banegas JR, Rodríguez F, De la Cruz JJ, De Andrés B, Del Rey J..
Mortalidad relacionada con la hipertensión y la presión arterial en España..
Med Clin (Barc), (1999), 112 pp. 489-494
[31]
Bautista D, Pérez S..
Tendencias en la mortalidad por enfermedades cardiovasculares en la Comunidad Valenciana..
Rev Esp Cardiol, (1997), 50 pp. 308-313
[32]
Cowie MR, Wood DA, Coats AJ.S, Thompson SG, Poole-Wilson PA, Suresh V et al..
Incidence and aetiology of heart failure: a population-based study..
Eur Heart J, (1999), 20 pp. 421-428
[33]
Sociestadística: introducción a la estadística en Sociología (2.
[34]
Franklin SS, Khan SA, Wong ND, Larson MG, Levy D..
Is pulse pressure useful in predicting risk for coronary heart disease? The Framingham Heart Study..
Circulation, (1999), 100 pp. 354-360
[35]
MacMahon S..
Blood pressure and the risk of cardiovascular disease..
N Engl J Med, (2000), 342 pp. 50-51
[36]
Hart RG, Pearce LA, McBride R, Rothbart RM, Asinger RW..
Factors associated with ischemic stroke during aspirin therapy in atrial fibrillation: analysis of 2012 participants in the SPAF I-III clinical trials..
Stroke, (1999), 30 pp. 1223-1229
[37]
Black HR..
Isolated systolic hypertension in the elderly: lessons from clinical trials and future directions..
J Hypertens, (1999), 17(Supl5) pp. 49-54
[38]
Hypertension awareness, treatment and control in the community: is the «rule of halves» still valid? J Hum Hypertens 1997; 11: 213-220.
[39]
Coca A..
Evolución del control de la hipertensión arterial en España. Resultados del estudio Controlpres 98..
Hipertensión, (1998), 15 pp. 298-306
[40]
Antoñanzas F, Antón F, Juárez CA, Echevarría L..
Coste de la insuficiencia cardíaca crónica en España..
An Med Interna, (1997), 14 pp. 9-14
[41]
Brotons C, Moral I, Ribera A, Pérez G, Cascant P, Bustins M et al..
Tendencias de la morbimortalidad por insuficiencia cardíaca en Cataluña..
Rev Esp Cardiol, (1998), 51 pp. 972-976
[42]
Rodríguez Artalejo F, Guallar P, Banegas JR, Del Rey J..
Trends in hospitalization and mortality for heart failure in Spain 1980-1993..
Eur Heart J, (1997), 18 pp. 1771-1779
[43]
Lip GY.H, Gibbs CR, Beevers DG..
ABC of heart failure. Aetiology..
Br Med J, (2000), 320 pp. 104-107
[44]
Mancia G, Stella ML, Grassi G..
New drugs for the treatment of hypertension..
Curr Opin Cardiol, (1999), 14 pp. 375-380
[45]
Anguita M..
Hipertensión arterial y disfunción sistólica ventricular izquierda: abordaje terapéutico..
Rev Esp Cardiol, (1999), 52(Supl3) pp. 35-38
[46]
Bonet S, Agustí A, Arnau JM, Vidal X, Diogéne E, Galve E et al..
Beta-adrenergic blocking agents in heart failure..
Arch Intern Med, (2000), 160 pp. 621-627
[47]
Chobanian AV, Alexander RW..
Exacerbation of atherosclerosis by hypertension. Potential mechanisms and clinical implications..
Arch Intern Med, (1996), 156 pp. 1952-1956
[49]
Reaven GM, Lithell H, Landsberg L..
Hypertension and associated metabolic abnormalities: the role of insulin resistance and the sympathoadrenal system..
N Engl J Med, (1996), 334 pp. 374-381
[50]
Natali A, Vichi S, Landi P, Toschi E, Severi S, L'Abbate A et al..
Coronary artery disease and arterial hypertension: clinical, angiographic and follow-up data..
J Intern Med, (2000), 247 pp. 219-230