La disección de aorta tipo A conlleva una alta mortalidad, suele precisar cirugía y, aunque habitualmente es espontánea, se han observado casos tras procedimientos quirúrgicos y con menor frecuencia intervencionistas1–3. Por su baja frecuencia (< 0,1%), se dispone de pocos datos1. El Registro Internacional de Disección Aórtica (IRAD) comunicó 26 casos en el año 2002 (el 69% posquirúrgicos y el 27% por catéter), de un total de 7231. Su epidemiología variaba respecto a las espontáneas: pacientes más añosos, diabéticos, hipertensos y con mayor grado de aterosclerosis o antecedente de bypass aortocoronario. La clínica también variaba: menos dolor de espalda y, cuando lo había, tenía diferentes características y además mayor frecuencia de hipotensión, shock y alta probabilidad de isquemia e infarto de miocardio (el 36 y el 15% respectivamente). El pronóstico de las formas iatrogénicas se asoció en el pasado a alta mortalidad1. No obstante, registros recientes, como el alemán GERAADA, apuntan una mortalidad similar a la de las espontáneas2.
Nuestro objetivo fue analizar incidencia, características y pronóstico de las formas iatrogénicas de disección de aorta tras cateterismo.
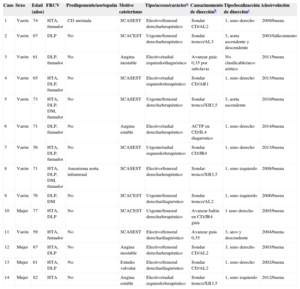
Entre octubre de 2000 y julio de 2014, realizamos 58.518 procedimientos, 36.372 diagnósticos y 22.146 terapéuticos. Identificamos a 14 pacientes con disección de aorta ascendente/arco, sin afección/disección coronaria. La incidencia fue del 0,02%, con una media de edad de 68,5 años y predominio masculino (tabla). El principal motivo del cateterismo fue dolor torácico con síndrome coronario agudo (10 casos). En 5 casos fue urgente, 3 de ellos con elevación del ST. En 4, el procedimiento tuvo exclusivamente intención diagnóstica, mientras que en 7 pacientes se realizó intervencionismo coronario exitosamente. No obstante, se emplearon catéteres guía en 10 (pero debido a la disección se tuvo que aplazar la intervención). El acceso fue por arteria femoral derecha en 9 casos (64,3%), radial izquierdo en 4 y radial derecho en 1. Todos los accesos radiales se llevaron a cabo a partir del año 2011. La cantidad media de contraste fue de 241 ml, el tiempo de escopia de 26,3 min y el tiempo total, 89,3 min. El problema se presentó/detectó de manera aguda en todos, coincidiendo con el sondaje de un vaso en 10 pacientes. Generalmente, la disección ocurrió con catéteres de 6 Fr (Amplatz en 6 casos, 3 extrabackup y Judkins en otros 3) y 2 con la guía de 0,35″. Doce pacientes recibían ácido acetilsalicílico, 4 junto con clopidogrel y 1 además de fibrinolisis con tenecteplasa. Todos ellos fueron anticoagulados durante el procedimiento.
Resumen individualizado de cada uno de los enfermos
| Caso | Sexo | Edad (años) | FRCV | Predisponente/aortopatía | Motivo cateterismo | Tipo/acceso/caráctera | Causa/momento de disecciónb | Tipo/localizacción de disecciónc | Año/evolución |
|---|---|---|---|---|---|---|---|---|---|
| 1 | Varón | 74 | HTA, fumador | CD anómala | SCASEST | Electivo/femoral derecha/terapéutico | Sondar CD/AL2 | 1, seno derecho | 2009/buena |
| 2 | Varón | 67 | DLP | No | SCACEST | Urgente/femoral derecha/terapéutico | Sondar tronco/AL3 | 3, aorta ascendente y descendente | 2003/fallecimiento |
| 3 | Varón | 61 | DLP, fumador | No | Angina inestable | Electivo/radial izquierdo/diagnóstico | Avanzar guía 0,35 por subclavia | No clasificable/arco aórtico | 2011/buena |
| 4 | Varón | 65 | HTA, DLP, fumador | No | SCASEST | Electivo/radial izquierdo/terapéutico | Sondar CD/AR1 | 1, seno derecho | 2013/buena |
| 5 | Varón | 73 | HTA, DLP, DM, fumador | No | SCASEST | Urgente/femoral derecha/terapéutico | Sondar tronco/XB3,5 | 3, aorta ascendente | 2010/buena |
| 6 | Varón | 71 | DLP, fumador | No | Angina estable | Electivo/radial derecha/terapéutico | ACTP en CD/JL4 diagnóstico | 1, seno derecho | 2014/buena |
| 7 | Varón | 56 | HTA, DLP, fumador | No | SCASEST | Urgente/radial izquierdo/terapéutico | Sondar CD/JR4 | 1, seno derecho | 2013/buena |
| 8 | Varón | 71 | HTA, DLP, DM, fumador | Aneurisma aorta infrarrenal | SCASEST | Electivo/femoral derecha/terapéutico | Sondar tronco/XB3,5 | 1, seno izquierdo | 2008/buena |
| 9 | Varón | 76 | DLP, DM | No | SCACEST | Urgente/femoral derecha/diagnóstico | Sondar tronco/AL2 | 1, seno izquierdo | 2006/buena |
| 10 | Mujer | 77 | HTA, DLP | No | SCACEST | Urgente/femoral derecha/terapéutico | Avanzar balón en CD/JR4 guía | 1 seno derecho | 2005/buena |
| 11 | Varón | 59 | HTA, fumador | No | SCASEST | Electivo/femoral derecha/diagnóstico | Avanzar guía 0,35 | 3, arco y descendente | 2004/buena |
| 12 | Mujer | 67 | HTA, DLP | No | Angina inestable | Electivo/femoral derecha/terapéutico | Sondar CD/AL2 | 3, seno derecho | 2003/buena |
| 13 | Mujer | 61 | HTA, DLP | No | Estudio valvular | Electivo/femoral derecha/diagnóstico | Sondar CD/AL2 | 1, seno derecho | 2002/buena |
| 14 | Mujer | 82 | HTA | No | Angina estable | Electivo/radial izquierdo/terapéutico | Sondar tronco/XB3,5 | 1, seno izquierdo | 2012/buena |
ACTP: angioplastia percutánea; AL: catéter Amplatz de coronaria izquierda; AR: catéter Amplatz de coronaria derecha; CD: coronaria derecha; DLP: dislipemia; DM: diabetes mellitus; FRCV: factores de riesgo cardiovascular; HTA: hipertensión arterial; JL: catéter Judkins de coronaria izquierda; JR: Catéter Judkins de coronaria derecha; SCACEST: síndrome coronario agudo con elevación del segmento ST; SCASEST: síndrome coronario sin elevación del segmento ST; XB: catéter extrabackup («alto soporte» para coronaria izquierda, son todos guía).
Tras una media de seguimiento de 62,4 meses, se registró un fallecimiento hospitalario. Posteriormente ninguno de los otros tratados conservadoramente sufrió complicaciones secundarias a disección, progresión, isquemia, dolor o recurrencia (tabla).
Respecto a este tipo de complicación, existen pocos datos, limitados a pequeñas series de casos o casos clínicos. La mayoría, además, engloba las disecciones de aorta ascendente y aquellas tras una disección producida dentro de una coronaria3,4. Aquí hemos querido excluir este tipo, pues la puerta de entrada es diferente. En las coronarianas, se ha descrito un manejo conservador con buenos resultados si el vaso permanece con buen flujo y la disección es pequeña4, de lo contrario, implantar un stent en ese punto sellaría el flap y generalmente resolvería el problema satisfactoriamente3,4. En el año 2000, Dunning et al3 publicaron una serie de 9 pacientes con disección coronaria extendida a la aorta (incidencia, 0,02%) y propusieron su clasificación en tres grados: tipo 1, disección limitada a los senos de Valsalva; tipo 2, disección de aorta ascendente fuera de los senos < 4 cm, y tipo 3, disección ≥ 4 cm. Planteaban que implantar un stent era suficiente en las formas limitadas, pero los de tipo 3 requerían cirugía3.
Nuestra serie es distinta, ya que el intervencionismo dentro de la coronaria no soluciona la complicación. Por otro lado, indicar una cirugía compleja de aorta ascendente, en muchos casos bajo los efectos de un tratamiento antitrombótico intenso y con un infarto de miocardio reciente, podría ser catastrófico1–4. Es, pues, una complicación relevante, teniendo en cuenta el volumen de procedimientos llevados a cabo en nuestro medio5.
Así, tras seguir a nuestros pacientes durante una media de más de 5 años, vemos una evolución excelente, independientemente del acceso empleado (radial o femoral), a pesar de que muchos continúan en el momento agudo recibiendo un tratamiento antitrombótico intenso. El perfil de los enfermos con esta complicación es el de un varón en la sexta década, con factores de riesgo cardiovascular, ateroscleróticos-isquémicos en su gran mayoría, a los que se practica un procedimiento complejo, con difícil sondaje coronario, generalmente terapéutico.
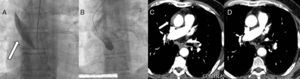
Basado en todo lo expuesto y a modo de conclusión, si no hay síntomas importantes, la disección es pequeña y en las pruebas de imagen no evoluciona (figura), parece razonable mantener una estrategia conservadora. En caso contrario, posiblemente debamos considerar la cirugía.
Paciente número 5 (tabla). Flecha: disección. A: momento agudo, obligó a detener el procedimiento. B: 3 días después, un aortograma muestra mejoría marcada; en ese momento se realizó angioplastia en la descendente anterior, sin complicaciones. C: tomografía que muestra un hematoma/disección trombosada a nivel de la aorta ascendente el día índice (A). D: tomografía de control 9 meses después, a la misma altura que en C, donde se aprecia la completa resolución del cuadro.