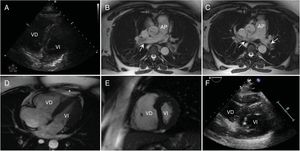
Se presenta el caso de una mujer de 29 años, gestante de 11 semanas, que consultó por dolor torácico, disnea y palpitaciones, sin otros antecedentes. La exploración física fue normal, en el electrocardiograma destacaba una taquicardia sinusal y en las analíticas, un dímero D (DD) normal con troponina T de alta sensibilidad elevada. La ecocardiografía transtorácica mostró un ventrículo izquierdo (VI) normal, con ventrículo derecho (VD) dilatado y signos de sobrecarga (figura 1A). La eco-Doppler de las extremidades inferiores descartó trombosis venosa profunda. Ante la sospecha de tromboembolia pulmonar (TEP) y con el fin de evitar la exposición a radiaciones ionizantes por el estado gestante de la paciente, se decidió realizar una resonancia magnética cardiaca en lugar de una angiografía por tomografía computarizada (angio-TC), que confirmó una TEP bilateral con trombos suboclusivos en ambas arterias pulmonares (flechas) y un VD dilatado (cociente VD/VI >1,0) con depresión grave de la función sistólica (29%), signo de McConnell (asterisco) y aplanamiento diastólico del septo interventricular (figura 1B-E; vídeos 1 y 2 del material adicional).
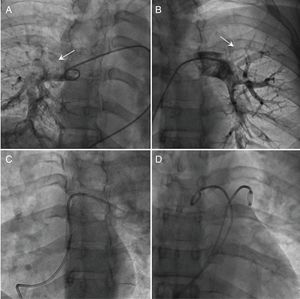
Al ingreso, la paciente presentaba una escala PESI (pulmonary embolism severity index) de 49 puntos. A pesar de tratamiento anticoagulante con heparina no fraccionada endovenosa, tuvo en las primeras 4 h mala evolución con hipotensión mantenida, necesidad de noradrenalina a bajas dosis (0,2 μg/kg/min) y deterioro respiratorio, por lo que requirió oxigenoterapia a alto flujo (FiO2 99%); presentó después un PESI de 119 puntos. Tras valorar riesgos y beneficios de las diferentes estrategias terapéuticas de reperfusión disponibles, el equipo multidisciplinario con experiencia en el tratamiento de TEP de nuestro hospital (intensivista, cardiólogo y, en este caso, ginecólogo) consensuó realizar el tratamiento percutáneo urgente del TEP de alto riesgo (TEP-AR). Al inicio del procedimiento, se constató hipertensión pulmonar [40/25(30) mmHg] con presión aórtica disminuida [88/49(62) mmHg]. La arteriografía pulmonar (figura 2A y B) confirmó la presencia de trombos suboclusivos en ambas arterias pulmonares, por lo que se realizó fragmentación mecánica y tromboaspiración manual (figura 2C) con la que se consiguió la estabilización hemodinámica. Al no normalizarse la hipertensión pulmonar en ese momento, se decidió completar el procedimiento con trombolisis local dirigida por catéter en dosis reducidas, 1 mg/h durante 12 h por cada catéter (figura 2D). Tras 24 h, la hipertensión pulmonar [30/15(20) mmHg] y la presión aórtica [122/64(83) mmHg] se normalizaron, y el control ecocardiográfico demostró la recuperación de la función y los diámetros del VD (figura 1F). A los 6 meses y en tratamiento anticoagulante con enoxaparina 80 mg/12 h, la paciente continuaba su gestación con normalidad.
El embarazo es un estado procoagulante que aumenta hasta 10 veces el riesgo de TEP, tiene una elevada mortalidad (el 20% en países desarrollados) y es la primera causa de muerte cardiovascular de embarazadas1,2. Las peculiaridades de la gestación hacen que la evidencia científica sea escasa y esté poco validada. La disnea, las palpitaciones y la edematización de las extremidades inferiores son síntomas frecuentes durante el embarazo y el DD se eleva de forma fisiológica en la gestación, por lo que el diagnóstico de TEP suele ser complejo1,2. Una peculiaridad de nuestro caso es que, a pesar de un DD dentro de la normalidad con hallazgos ecocardiográficos sugestivos, se confirmó la sospecha diagnóstica mediante resonancia magnética cardiaca, una técnica prometedora y aún no validada en este campo que evita la exposición fetal a radiación ionizante y contraste yodado con fines diagnósticos. Sin embargo, debido a la baja radiación administrada por los equipos modernos, su amplia disponibilidad y validez, el angio-TC sigue siendo actualmente la técnica de elección, incluso en el embarazo.
Tras confirmar la TEP, se debe estratificar el riesgo e iniciar el tratamiento correspondiente sin demora2. En este caso clínico, la paciente presentaba inicialmente una TEP de riesgo intermedio-alto (sin shock/hipotensión pero con disfunción del VD y troponina T de alta sensibilidad elevada) y, pese al inicio precoz de la anticoagulación, sufrió deterioro respiratorio con hipotensión mantenida, pasando a TEP-AR, por lo que se decidió realizar la reperfusión percutánea de rescate en lugar de una fibrinolisis sistémica (FS), al ser el embarazo una contraindicación relativa para esta. Actualmente se desconoce la teratogenicidad de la FS. Sin embargo, está demostrado que su uso durante el embarazo presenta tasas importantes de hemorragias maternas (hasta el 18% durante el embarazo y el 58% en el posparto inmediato), junto con tasas de mortalidad fetal y partos prematuros no despreciables (del 12 y el 36% respectivamente)2, las cuales podrían reducirse significativamente con dosis reducidas y administradas en un tiempo más prolongado de la trombolisis local dirigida por catéter (24mg en 12-24 h frente a 100mg en 2 h en la FS).
El objetivo del tratamiento percutáneo del TEP-AR es conseguir la resolución de la obstrucción trombótica aguda y restablecer el flujo en las arterias pulmonares principales para disminuir la sobrecarga del VD, consiguiendo la estabilidad hemodinámica y mejorando la supervivencia del paciente sin aumentar prácticamente el riesgo hemorrágico. En la actualidad no existe evidencia de ensayos aleatorizados que evalúen esta modalidad terapéutica y menos aún en embarazadas. Sin embargo, su uso se ha extendido en los últimos años, y se ha demostrado una alternativa eficaz y segura en casos seleccionados. De hecho, en la última guía europea publicada, el tratamiento percutáneo como alternativa a la FS de rescate en pacientes con deterioro hemodinámico en tratamiento con anticoagulación ha pasado de ser una recomendación de clase IIb a clase IIa2. Hay que tener en cuenta que es una técnica invasiva que requiere el uso de radiación ionizante y contraste yodado, por lo que se trató de minimizar la exposición mediante el uso de protectores plomados, optimizando la escopia y minimizando la cantidad de contraste administrado (20 ml).
Este caso muestra que el tratamiento percutáneo del TEP-AR podría ser una alternativa segura y eficaz durante el embarazo, cuando las potenciales complicaciones derivadas de la FS pueden ser devastadoras.