La insuficiencia cardiaca (IC) se ha convertido en un importante problema de salud en las sociedades occidentales, debido a sus elevadas prevalencia, incidencia y mortalidad1. Se ha demostrado que diversos fármacos y procedimientos no farmacológicos (resincronización, desfibrilador implantable) mejoran su pronóstico, aunque solo en casos con función sistólica deprimida. Estos resultados se han trasladado a las guías de práctica clínica, como la de la Sociedad Europea de Cardiología de 20122,3, que recomienda que todos los pacientes con IC sistólica sintomáticos deben recibir diuréticos, inhibidores de la enzima de conversión de la angiotensina (IECA) o antagonistas del receptor de la angiotensina II (ARA–II), bloqueadores beta y antagonistas de los receptores de mineralcorticoides (ARM). Además, si la frecuencia cardiaca es >70 lpm en ritmo sinusal, se debe añadir ivabradina. Sin embargo, el uso real de estos fármacos en la práctica habitual es inferior a lo recomendado4,5. Es posible que esta baja tasa de utilización se deba, al menos en parte, a que muchos de los estudios poblacionales incluyen no solo a pacientes con IC y función sistólica deprimida, sino también a pacientes con función sistólica conservada (que son un 35–50% del total de casos), lo que puede falsear los resultados sobre adherencia a las recomendaciones de las guías. La información real sobre este aspecto debe proceder de registros que incluyan sola y específicamente a pacientes con IC y función sistólica deprimida.
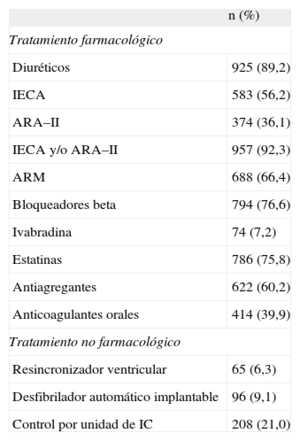
El VIDA-IC es un estudio prospectivo realizado por 115 especialistas (cardiólogos e internistas) de toda España; cada uno debía incluir a 10 pacientes consecutivos con IC y fracción de eyección<40%, vistos en consulta ambulatoria y sin ingreso por IC en el mes previo a la visita basal. La inclusión se realizó entre octubre de 2011 y enero de 2012, con un total de 1.037 pacientes válidos. Al 63% de los pacientes los incluyeron cardiólogos y al 37%, internistas. El estudio fue aprobado por el Comité Ético de Investigación Clínica del Hospital del Mar (Barcelona). La tabla 1 muestra las características demográficas, clínicas y funcionales de los pacientes. La media de edad era 70,6±11,1 años, y el 30% eran mujeres. El 21% de los pacientes eran seguidos en unidades específicas de IC. La fracción de eyección del ventrículo izquierdo media fue del 33,7%±6,8%. La etiología predominante fue la isquémica, y más del 45% tenía fibrilación auricular. Aproximadamente la mitad estaban en clase funcional III–IV en el momento de la inclusión. Un 83% tuvo algún ingreso previo por IC. Como puede verse en la tabla 1, hay elevada prevalencia de comorbilidades en nuestros pacientes. En cuanto al tratamiento (tabla 2), más del 92% recibió IECA o ARA–II; el 76,6%, bloqueadores beta y el 66,4%, ARM. Solo el 7,2% recibió ivabradina y la proporción de pacientes portadores de resincronizador o desfibrilador implantable fue baja (el 6,3 y el 9,1% respectivamente). Solo el 55% de los pacientes recibió un tratamiento farmacológico óptimo, definido como la administración conjunta de IECA o ARA–II, bloqueadores beta y ARM. En el 45% restante, la falta de prescripción conjunta de los tres grupos farmacológicos no se debió a contraindicaciones, ya que solo se registraron contraindicaciones absolutas para bloqueadores beta en el 3,2% y para ARM en el 5,6% de los casos.
Características demográficas, clínicas y funcionales de nuestros pacientes
| Datos demográficos y comorbilidades | |
| Pacientes | 1.037 |
| Edad (años) | 70,6±11,1 |
| Mujeres | 311 (30,1) |
| Hipertensión arterial | 821 (79,2) |
| Diabetes mellitus | 456 (44) |
| Dislipemia | 711 (68,6) |
| Infarto de miocardio previo | 451 (43,5) |
| Accidente cerebrovascular previo | 142 (13,7) |
| Anemia | 355 (34,2) |
| Insuficiencia renal (TFG<60 ml/min/m2) | 258 (24,9) |
| Enfermedad broncopulmonar | 197 (19) |
| Parámetros semiológicos y analíticos | |
| Presión arterial sistólica (mmHg) | 127,0±18,7 |
| Presión arterial diastólica (mmHg) | 82,1±8,7 |
| Frecuencia cardiaca (lpm) | 73,9±15,7 |
| Índice de masa corporal | 27,7±3,9 |
| Creatinina sérica (mg/dl) | 1,3±0,8 |
| Glucemia (mg/dl) | 115,7±32,0 |
| Datos relacionados con la IC | |
| Fracción de eyección del ventrículo izquierdo (%) | 33,7±6,8 |
| Clase funcional I o II | 538 (54,9) |
| Clase funcional III o IV | 499 (45,1) |
| Etiología isquémica | 519 (50,3) |
| Etiología hipertensiva | 214 (20,6) |
| Otras etiologías | 304 (29,9) |
| Fibrilación auricular | 472 (45,5) |
| Hipertrofia ventricular izquierda (eco) | 504 (48,6) |
IC: insuficiencia cardiaca; TFG: tasa de filtrado glomerular.
Los datos se presentan como media±desviación estándar o n (%).
Tratamiento recibido por nuestros pacientes (n=1.037)
| n (%) | |
| Tratamiento farmacológico | |
| Diuréticos | 925 (89,2) |
| IECA | 583 (56,2) |
| ARA–II | 374 (36,1) |
| IECA y/o ARA–II | 957 (92,3) |
| ARM | 688 (66,4) |
| Bloqueadores beta | 794 (76,6) |
| Ivabradina | 74 (7,2) |
| Estatinas | 786 (75,8) |
| Antiagregantes | 622 (60,2) |
| Anticoagulantes orales | 414 (39,9) |
| Tratamiento no farmacológico | |
| Resincronizador ventricular | 65 (6,3) |
| Desfibrilador automático implantable | 96 (9,1) |
| Control por unidad de IC | 208 (21,0) |
ARA–II: antagonistas del receptor de la angiotensina II; ARM: antagonistas de los receptores de mineralcorticoides; IC: insuficiencia cardiaca; IECA: inhibidores de la enzima de conversión de la angiotensina.
Estos resultados, recogidos de una amplia muestra multicéntrica reciente de la «vida real» en España, indican que, a pesar de las evidencias y las recomendaciones de las guías de práctica clínica, se sigue infrautilizando el tratamiento recomendado. Es cierto que el porcentaje de enfermos que reciben IECA o ARA–II es elevado y que la prescripción de bloqueadores beta y ARM es respetable, probablemente en este último caso en relación con los resultados del estudio EMPHASIS–HF6 con eplerenona, pero hay que destacar que casi la mitad de los pacientes no reciben el tratamiento óptimo recomendado (IECA o ARA–II, bloqueadores beta y ARM). Más baja aún es la utilización de ivabradina, a pesar de que la frecuencia cardiaca media es >70 lpm, aunque esta recomendación sea más reciente en el tiempo. En el registro piloto europeo de IC4, publicado en 2010, la prescripción de IECA o ARA–II a pacientes con IC y disfunción sistólica fue del 91%; la de bloqueadores beta fue mayor (87%) y la de ARM menor (43%) que en el VIDA-IC. En el estudio a largo plazo más reciente5, las tasas de utilización de esos tres grupos farmacológicos fueron del 92, 92 y 67% respectivamente. Podemos concluir que, a pesar de las mejoras de los últimos años en el tratamiento de la IC con función sistólica deprimida, aún hay un importante margen de mejora en nuestros pacientes, sobre todo para el uso de bloqueadores beta, ARM e ivabradina.
CONFLICTO DE INTERESESPfizer S.L.U. es el promotor y ha financiado el estudio VIDA-IC. Los autores han recibido honorarios de Pfizer S.L.U por el diseño del estudio y su redacción y revisión.