Sra. Editora:
Se han publicado cifras elevadas de diabetes mellitus (DM) desconocida en enfermos coronarios1, 2, 3. Son de reconocido valor el diagnóstico y el tratamiento precoces de la DM para disminuir su morbimortalidad cardiovascular2. Bramlage et al4 han demostrado que en diabéticos coronarios la prevención secundaria sólo funciona si es óptima. Por lo tanto, diagnóstico precoz y tratamiento óptimo pueden ser vías de mejora en los diabéticos coronarios.
Analizamos a 338 pacientes revascularizados mediante intervencionismo coronario percutáneo (ICP), sin DM conocida pero con sobrecarga oral de glucosa (SOG) sistemática3. Se los dividió en un grupo de intervención metabólica y otro de controles. Se pretende demostrar si, en un seguimiento a 1 año, existen diferencias en: a) adecuación de la prevención secundaria; b) prevalencia de síndrome metabólico (SM), y c) combinado de eventos cardiovasculares (muerte, infarto de miocardio, accidente cerebrovascular, nueva revascularización coronaria y hospitalización por angina inestable).
La metodología del estudio ya ha sido descrita3. A los 15 días del alta hospitalaria y al año, se realizaron entrevista clínica, exploración y analítica que incluía SOG y hemoglobina glucosilada.
Nuestro centro es referencia en ICP para 8 hospitales. Se ofreció a nuestros pacientes el tratamiento intensivo multidisciplinario. Los pacientes de los demás hospitales realizaron su práctica médica habitual y fueron grupo control. Todos los pacientes y sus médicos responsables conocían los resultados de las analíticas realizadas.
El tratamiento intensivo multidisciplinario se basaba en guías clínicas2. Se realizó en consultas de cardiología, endocrinología y enfermería de educación diabetológica. Consistió en dar a todos los pacientes explicaciones de la naturaleza de la enfermedad, cambios en estilo de vida, abstención de tabaco, promoción de antiagregación indefinidamente, bloqueadores beta y estatinas y objetivos de presión arterial (PA)<140/90mmHg y colesterol unido a lipoproteínas de baja densidad (cLDL) < 100mg/dl. Además, para prediabéticos y/u obesos, dieta personalizada hipocalórica, y para diabéticos ocultos, dieta, metformina si hemoglobina glucosilada ≥ 6,5% y/u obesidad asociada, objetivos de PA < 130/80mmHg y cLDL < 70mg/dl y asociación de inhibidores del sistema renina-angiotensina.
Realizamos una descripción de la muestra en estudio mediante estadística descriptiva clásica. Comparamos las variables continuas mediante pruebas de la t de Student, U de Mann-Withney o la de Wilcoxon según necesidad. Utilizamos la prueba de la χ2 para comparación de variables categóricas. Para el estudio de asociación entre eventos y grupos, realizamos un análisis de supervivencia mediante curvas Kaplan-Meyer y log rank test (Mantel-Cox). Se realizó además un análisis de regresión de Cox multivariable ajustada por sexo, edad, hipertensión, SM, función renal, enfermedad vascular, glucemia, síndrome coronario agudo, infarto previo, fracción de eyección, enfermedad multivaso y tratamientos.
No había diferencias basales significativas entre los grupos de intervención (n=104) y de control (n=234) en edad, sexo, hipertensión, tabaquismo, SM, enfermedad vascular, infarto previo, enfermedad multivaso, fracción de eyección, PA, peso, lípidos, función renal y estado glucémico tras realización de SOG (DM oculta, el 24 frente al 22,2%, p=0,779; prediabetes, el 39,4 frente al 33,3%, p=0,32; normoglucémicos, el 36,5 frente al 44,4%, p=0,190). Las únicas diferencias significativas aparecían en el tratamiento al alta hospitalaria (Tabla).
Evolución a 12 meses de diferentes parámetros de prevención secundaria en toda la población
| Intervención (n=98) | Control (n=220) | p * | |||||
| Basal | 12 meses | p | Basal | 12 meses | p | ||
| PAS (mmHg) | 132,2 ± 19,6 | 126,7±22,3 | 0,036 | 135,9±18,8 | 135,8±18,8 | 0,916 | 0,035 |
| PA controlada (< 140/90 sin DM y < 130/80 en DM) | 42 (45,7) | 65 (70,7) | < 0,001 | 68 (31,3) | 116 (53,5) | < 0,001 | 0,819 |
| Peso (kg) | 79±14,9 | 77,4±15,4 | < 0,001 | 78,7±10,8 | 78,5±12,6 | 0,688 | 0,045 |
| Perímetro abdominal (cm) | 98,8±9,7 | 96,4±9,7 | < 0,001 | 97,4±7,7 | 96±12,2 | 0,054 | 0,001 |
| IMC (kg/m2) | 29,3±4,4 | 28,7±4,7 | 0,595 | 28,8±3,3 | 28,8±4,1 | 0,729 | 0,042 |
| Glucosa (mg/dl) | 102,2±21,9 | 96,9±12,5 | 0,005 | 99,03±13,5 | 96,4±12,9 | 0,001 | 0,130 |
| HbA1c (%) | 4,9±0,72 | 4,8±0,57 | 0,035 | 4,8±0,57 | 4,8±0,051 | 0,154 | 0,080 |
| cLDL (mg/dl) | 90,7±29,2 | 87,2±32,9 | 0,364 | 94,6±34,3 | 97,6±34,4 | 0,198 | 0,134 |
| cLDL controlado (< 100 sin DM y < 70 con DM) | 56 (63,6) | 56 (63,6) | 1 | 112 (57,1) | 101 (51,5) | 0,185 | 0,401 |
| cHDL (mg/dl) | 43,7±11,1 | 48,7±12,7 | < 0,001 | 47,6±13,1 | 52,1±13,3 | < 0,001 | 0,583 |
| Triglicéridos (mg/dl) | 141,6±64,6 | 118,9±70,7 | < 0,001 | 130,9±72,8 | 116,4±61,2 | < 0,001 | 0,225 |
| Microalbuminuria (mg/g creatinina) | 5,4±15,8 | 4,8±11,3 | 0,133 | 4,2±12,6 | 4,3±10,9 | 0,240 | 0,419 |
| SM | 53 (54,1) | 36 (36,7) | 0,005 | 99 (45) | 88 (40) | 0,208 | 0,066 |
| Número de criterios de SM | 2,4±1,1 | 2,1±1,2 | 0,011 | 2,2±1,1 | 2±1,1 | 0,001 | 0,727 |
| Estatinas | 89 (90,8) | 89 (90,8) | 1 | 175 (79,5) | 186 (84,5) | 0,029 | 0,839 |
| IECA/ARA–II | 50 (51) | 68 (69,4) | < 0,001 | 75 (34,1) | 75 (34,1) | 1 | < 0,001 |
| Bloqueadores beta | 78 (82,6) | 71 (79,6) | 0,092 | 156 (70,9) | 148 (67,2) | 0,815 | 0,125 |
| Antiagregantes | 97 (99) | 97 (99) | 1 | 219 (99,5) | 219 (99,5) | 1 | 1 |
| Cuádruple terapia | 42 (40,4) | 45 (48,9) | 0,180 | 45 (19,2) | 48 (22,1) | 0,424 | 0,710 |
cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; DM: diabetes mellitus; HbA1c: hemoglobina glucosilada; IECA/ARA–II: inhibidores de la enzima de conversión de la angiotensina/antagonistas de los receptores de la angiotensina II; IMC: índice de masa corporal; PA: presión arterial; PAS: presión arterial sistólica; SM: síndrome metabólico.
Cuádruple terapia: toma conjunta de estatinas, inhibidores de la enzima de conversión de la angiotensina/antagonistas de los receptores de la angiotensina II, bloqueadores beta y antiagregantes.
Las variables categóricas se expresan en valor absoluto (%) y las numéricas, en media±desviación estándar.
* Test de heterogeneidad de las diferencias entre los grupos de intervención y de control.
Se perdieron 6 pacientes en el seguimiento del grupo intensivo (5,7%) y 14 del grupo control (6%).
En la Tabla se muestran los cambios observados en prevención secundaria al año. La prevalencia de SM, como paradigma del control global de la prevención secundaria, disminuye en el grupo intervención (el 54,5 frente al 36,7%; p=0,005) y no varía en el control (el 45 frente al 40%; p=0,208).
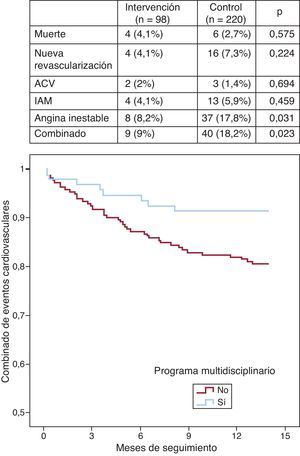
Al año (Figura) se observa una tasa menor en el combinado de eventos dentro del grupo de intervención (el 9,2 frente al 18,2%; p=0,023). La disminución de eventos se consigue fundamentalmente a expensas de reingresos hospitalarios por angina inestable. Estar incluido en un programa intensivo multidisciplinario se asoció con menor número de eventos (odds ratio=0,36; intervalo de confianza del 95%, 0,15-0,86; p=0,022).
Figura. Curva de Kaplan-Meier, supervivencia libre de eventos cardiovasculares. Detalle de eventos. ACV: accidente cerebrovascular; IAM: infarto agudo de miocardio.
En este estudio hemos comprobado que un grupo multidisciplinario de profesionales que actuan coordinadamente sobre pacientes coronarios sin DM conocida pueden conseguir resultados en tres planos diferentes: a) mejora de la prevención secundaria óptima, con incremento del uso conjunto de cuádruple terapia (el 48,9 frente al 22,1%). Esto revirtió en mayor porcentaje de objetivos alcanzados y menores cifras de PA y cLDL; b) disminución de la prevalencia de SM, y c) disminución de un combinado de eventos cardiovasculares.
Las limitaciones de nuestro estudio derivan del tamaño muestral (p. ej., ausencia de significación estadística en SM a pesar de cambios clínicamente relevantes) y ser un estudio observacional, no aleatorizado. Por ello y dado que asociado al tratamiento intensivo van otras variables inherentes (hospital terciario, guardia y unidad coronaria gestionada por cardiólogos), no es posible afirmar que todos los cambios sean debidos a la actuación intensiva.
En un momento en que las sociedades europeas y americanas divergen sobre la recomendación de realizar SOG2, 5, nuestro estudio puede ser generador de hipótesis. ¿La realización de SOG en enfermos coronarios (incluso indicada selectivamente6) puede ayudar a la mejoría de nuestros pacientes? Nuestros datos apuntan a ello.
FinanciaciónEste trabajo se financió parcialmente con una beca de investigación clínica de la Sociedad Española de Cardiología. Pablo Martínez-Camblor recibió la beca MTM2011-23204 del Ministerio de Ciencia e Innovación (FEDER).
Autor para correspondencia: jesusdelahera@gmail.com