La valvuloplastia pulmonar percutánea se ha convertido en el tratamiento de elección en los casos de estenosis valvular pulmonar. El objetivo de este estudio es evaluar la efectividad, determinar los factores predictores de éxito y analizar los resultados a largo plazo en población pediátrica.
MétodosEl estudio comprende a 53 pacientes con estenosis valvular pulmonar sometidos a valvuloplastia percutánea en el periodo entre diciembre de 1985 y diciembre de 2000. En el control realizado a largo plazo, se analizaron parámetros ecocardiográficos de tamaño y función de ventrículo derecho, presencia de insuficiencia pulmonar y el gradiente transvalvular pulmonar residual.
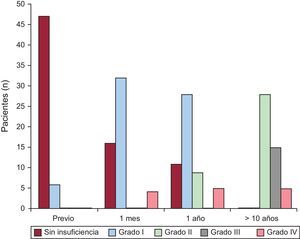
ResultadosEl gradiente transvalvular pulmonar disminuyó de 74 [intervalo intercuartílico, 65-100] a 20 [intervalo intercuartílico, 14-34] mmHg. El procedimiento fue fallido en 2 pacientes (3,77%). La tasa de éxito inmediato se situó en el 73,58%. El tiempo de seguimiento mostró una mediana de 15 [intervalo intercuartílico, 10-24] años. Todos los pacientes en el seguimiento mostraban algún grado de insuficiencia pulmonar, en el 58,4% de los casos de grado II y en el 31,2%, de grado III. Hubo un único caso de reestenosis a largo plazo (2,1%), y tenían dilatación ventricular derecha grave el 27,1% de los pacientes. Según los parámetros estudiados, no hubo casos de disfunción ventricular derecha significativa. No fue preciso el recambio valvular pulmonar en ninguno de los casos.
ConclusionesLa valvuloplastia transluminal percutánea con catéter balón es una técnica efectiva en el tratamiento de la estenosis valvular pulmonar, con buenos resultados a largo plazo.
Palabras clave
Desde que en 1982 Kan et al1 llevaron a cabo con éxito la primera valvuloplastia pulmonar percutánea con catéter balón, esta técnica se ha convertido en el tratamiento de elección frente a la valvulotomía quirúrgica en los casos de estenosis valvular pulmonar, independientemente de la edad del paciente y la morfología valvular2.
Son muchos los estudios que avalan los buenos resultados inmediatos y a corto plazo de la técnica percutánea3–10, pero son pocos los estudios en población pediátrica que demuestren la efectividad a largo plazo y analicen la repercusión que la insuficiencia pulmonar residual va a tener en el tamaño y la función del ventrículo derecho (VD)11–13.
El objetivo de este estudio es determinar la efectividad y los resultados a largo plazo de la valvuloplastia transluminal percutánea en el tratamiento de la estenosis valvular pulmonar congénita y exponer la incidencia de insuficiencia pulmonar como complicación de la técnica y su repercusión en la función y el tamaño del VD en el seguimiento.
MÉTODOSPoblación de estudioPacientes diagnosticados de estenosis valvular pulmonar y sometidos a valvuloplastia pulmonar percutánea en el periodo comprendido entre diciembre de 1985 y diciembre de 2000 en un único centro hospitalario de tercer nivel; el total de la muestra es de 53 pacientes.
Los criterios de exclusión fueron tener estenosis pulmonar en otros niveles o alguna otra cardiopatía grave asociada. No se consideró criterio de exclusión la existencia de foramen oval permeable, ductus arterioso, comunicación interauricular o interventricular sin repercusión hemodinámica.
El criterio de indicación para la realización de la valvuloplastia percutánea fue un gradiente pico a través de la válvula pulmonar ≥ 50 mmHg con función cardiaca normal y una relación de presiones entre los ventrículos derecho e izquierdo > 0,83,14.
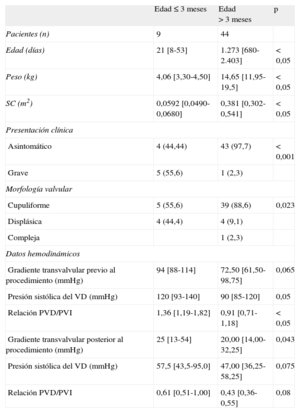
Se diferenciaron dos grupos en función de la edad al momento de la valvuloplastia: sometidos a intervencionismo a edad ≤ 3 meses (n = 9) y > 3 meses (n = 44).
Del total de 53 pacientes sometidos a valvuloplastia percutánea, fue posible reevaluar a 48 de ellos. A los 5 restantes se los consideró pérdidas del seguimiento, por no poderse contactar con ellos. Uno de los pacientes pertenecía al grupo ≤ 3 meses y los otros 4, al grupo > 3 meses. No se encontraron diferencias significativas al comparar ambos grupos desde el punto de vista demográfico y funcional.
Método de estudio médicoDatos del procedimientoEl criterio para hablar de éxito inmediato en el procedimiento fue la existencia de un gradiente pulmonar tras la valvuloplastia <36mmHg, de acuerdo con lo publicado previamente por otros grupos4,8. Sin embargo, al hablar de efectividad del procedimiento se tuvo en cuenta tanto a los pacientes con éxito inmediato como a los que mostraron una posterior disminución del gradiente transvalvular a valores <36 mmHg8.
Se definió reestenosis cuando el gradiente volvió a ser ≥ 36 mmHg tras un procedimiento exitoso8.
Parámetros medidosSe revisaron las historias clínicas de los pacientes y se recogieron los siguientes datos del procedimiento: edad, peso y superficie corporal en el momento de la valvuloplastia; clínica de presentación; morfología valvular (cupuliforme; displásica, entendiendo por tal una válvula con valvas engrosadas sin fusión de comisuras y anillo pulmonar hipoplásico; compleja o posquirúrgica); datos hemodinámicos previos y posteriores a la valvuloplastia (gradiente transvalvular pulmonar, presión en el VD y relación de presiones entre los ventrículos derecho e izquierdo).
En cuanto al seguimiento, de la revisión de las historias clínicas se obtuvo la siguiente información: evolución del gradiente transvalvular al mes y al año del procedimiento y situación clínica de los pacientes (seguimiento intermedio); necesidad de reintervenciones, entendiendo por tal la redilatación percutánea o la intervención quirúrgica en el seguimiento.
Posteriormente se reevaluó la situación clínica y ecocardiográfica de los pacientes a fecha actual determinando: clase funcional de la New York Heart Association; datos clínicos de congestión venosa sistémica; gradiente transvalvular pulmonar; valoración de la insuficiencia pulmonar a través de la relación entre el diámetro del chorro o jet regurgitante y el diámetro del anillo pulmonar, estableciendo cuatro grados (grado I, relación ≤ 10%; grado II, 11–25%; grado III, 26–50%, y grado IV, > 50%)15; tamaño del VD (diámetros basal y medio), clasificando después la dilatación ventricular en leve, moderada o grave según los valores de referencia establecidos por la Sociedad Americana de Cardiología, los cuales a su vez están basados en un estudio realizado por Foale et al16, y teniendo en cuenta los valores indexados por superficie corporal; función sistólica del VD (fracción de acortamiento del VD y desplazamiento sistólico del plano del anillo tricuspídeo) clasificando la disfunción ventricular en leve, moderada o grave17.
Se analizó por último el tiempo de seguimiento, entendiendo por tal el transcurrido desde la realización de la valvuloplastia hasta el último control ecocardiográfico.
Objetivo principal:
- •
Determinar la evolución del gradiente transvalvular pulmonar a largo plazo tras la realización de una valvuloplastia transluminal percutánea con catéter-balón en el tratamiento de la estenosis valvular pulmonar congénita.
Objetivos secundarios:
- •
Localizar factores predictores de éxito a la hora de evaluar la efectividad del procedimiento percutáneo.
- •
Exponer la incidencia de insuficiencia pulmonar como complicación de la valvuloplastia y su repercusión en la función y el tamaño del VD a largo plazo.
- •
Valorar la evolución clínica a largo plazo de los pacientes con estenosis valvular pulmonar sometidos a tratamiento percutáneo.
Se realizó estadística descriptiva de las variables del estudio usando frecuencias absolutas y relativas en el caso de variables cualitativas, mediana [intervalo intercuartílico] en las variables cuantitativas que no siguen una distribución normal o media ± desviación estándar en las que sí. Después se compararon diferentes grupos de estudio mediante la prueba de la χ2 o la exacta de Fisher para las variables cualitativas y mediante la de la t de Student o la de la U de Mann-Whitney para las variables cuantitativas.
Se analizaron los factores predictores de éxito de valvuloplastia percutánea mediante test de regresión logística bivariable, y se obtuvo odds ratio e intervalos de confianza del 95%. Igualmente se realizó un análisis multivariable de los factores de riesgo que no superaron el umbral de significación p = 0,1.
El nivel de significación estadística se estableció en p < 0,05. El análisis estadístico se llevó a cabo utilizando el paquete estadístico IBM Statistical Package for Social Sciences versión 19.0.
RESULTADOSProcedimientoLas características demográficas y clínicas del total de la muestra y los datos hemodinámicos antes y después de la valvuloplastia se resumen en la tabla 1.
Datos demográficos, clínicos y hemodinámicos antes de la valvuloplastia
| Edad ≤ 3 meses | Edad > 3 meses | p | |
| Pacientes (n) | 9 | 44 | |
| Edad (días) | 21 [8-53] | 1.273 [680-2.403] | < 0,05 |
| Peso (kg) | 4,06 [3,30-4,50] | 14,65 [11,95-19,5] | < 0,05 |
| SC (m2) | 0,0592 [0,0490-0,0680] | 0,381 [0,302-0,541] | < 0,05 |
| Presentación clínica | |||
| Asintomático | 4 (44,44) | 43 (97,7) | < 0,001 |
| Grave | 5 (55,6) | 1 (2,3) | |
| Morfología valvular | |||
| Cupuliforme | 5 (55,6) | 39 (88,6) | 0,023 |
| Displásica | 4 (44,4) | 4 (9,1) | |
| Compleja | 1 (2,3) | ||
| Datos hemodinámicos | |||
| Gradiente transvalvular previo al procedimiento (mmHg) | 94 [88-114] | 72,50 [61,50-98,75] | 0,065 |
| Presión sistólica del VD (mmHg) | 120 [93-140] | 90 [85-120] | 0,05 |
| Relación PVD/PVI | 1,36 [1,19-1,82] | 0,91 [0,71-1,18] | < 0,05 |
| Gradiente transvalvular posterior al procedimiento (mmHg) | 25 [13-54] | 20,00 [14,00-32,25] | 0,043 |
| Presión sistólica del VD (mmHg) | 57,5 [43,5-95,0] | 47,00 [36,25-58,25] | 0,075 |
| Relación PVD/PVI | 0,61 [0,51-1,00] | 0,43 [0,36-0,55] | 0,08 |
PVD/PVI: relación de presiones entre los ventrículos derecho e izquierdo; SC: superficie corporal; VD: ventrículo derecho.
Los datos expresan n (%) o mediana [intervalo intercuartílico].
Del total de 53 pacientes, el procedimiento se llevó a cabo en 51; resultó fallido en 2 casos (3,77%) en los que no se consiguió atravesar la válvula estenótica, ambos pertenecientes al grupo de edad ≤ 3 meses y con válvulas displásicas.
La tasa de éxito inmediato fue del 73,58% (39 de 53) y se consiguió disminuir la mediana del gradiente transvalvular pulmonar de 74 [65-100] a 20 [14-34] mmHg y la relación de presiones entre los ventrículos derecho e izquierdo de 0,95 [0,79-1,25] a 0,48 [0,37-0,56] en el total de la muestra. En el caso de válvulas displásicas, el éxito inmediato disminuyó hasta el 25% (2 de 8) y en el grupo de edad ≤ 3 meses, al 55,55% (5 de 9).
De los 14 pacientes en que el procedimiento no tuvo éxito inmediato (gradiente tras la valvuloplastia > 36 mmHg), y sin tener en cuenta los 2 casos fallidos, solo 4 mantuvieron un gradiente > 36 mmHg al año de la valvuloplastia, mientras que en los otros 8 pacientes hubo un descenso progresivo del gradiente durante el seguimiento, por lo que se puede hablar de procedimiento efectivo en el 88,68% de los casos (47 de 53).
Al analizar posibles factores predictores de éxito, se encontró que la morfología valvular displásica y la gravedad de la estenosis se comportan como factores de riesgo, ambos con significación estadística (respectivamente, odds ratio = 15,86; intervalo de confianza del 95%, 2,64-95,23; p = 0,003; y odds ratio [por mmHg] = 1,04; intervalo de confianza del 95%, 1,01-1,08; p = 0,009). La edad ≤ 3 meses también se mostró como factor de riesgo, pero sin significación estadística (p = 0,15).
Se realizó un análisis multivariable teniendo en cuenta los factores que no superaron el umbral de significación p = 0,1, y se encontró que tanto la morfología valvular displásica como la gravedad de la estenosis mantenían su poder de predicción, por lo que se puede considerarlos factores de riesgo independientes a la hora de llevar a cabo una valvuloplastia percutánea con éxito (respectivamente, odds ratio = 21,51; intervalo de confianza del 95%, 2,88-160,42; p = 0,003; y odds ratio = 1,05; intervalo de confianza del 95%, 1,01-1,09; p = 0,001).
SeguimientoLos datos clínicos y ecocardiográficos del seguimiento intermedio (n = 53) y a largo plazo (n = 48) se observan en la tabla 2.
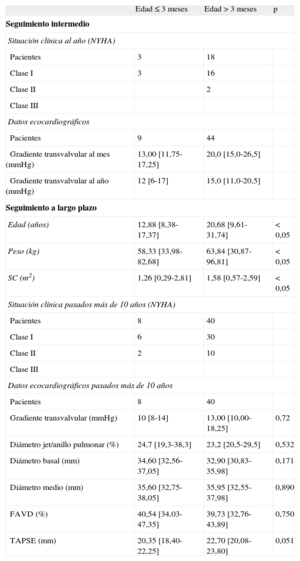
Datos demográficos, clínicos, ecocardiográficos y hemodinámicos durante el seguimiento intermedio y a largo plazo
| Edad ≤ 3 meses | Edad > 3 meses | p | |
| Seguimiento intermedio | |||
| Situación clínica al año (NYHA) | |||
| Pacientes | 3 | 18 | |
| Clase I | 3 | 16 | |
| Clase II | 2 | ||
| Clase III | |||
| Datos ecocardiográficos | |||
| Pacientes | 9 | 44 | |
| Gradiente transvalvular al mes (mmHg) | 13,00 [11,75-17,25] | 20,0 [15,0-26,5] | |
| Gradiente transvalvular al año (mmHg) | 12 [6-17] | 15,0 [11,0-20,5] | |
| Seguimiento a largo plazo | |||
| Edad (años) | 12,88 [8,38-17,37] | 20,68 [9,61-31,74] | < 0,05 |
| Peso (kg) | 58,33 [33,98-82,68] | 63,84 [30,87-96,81] | < 0,05 |
| SC (m2) | 1,26 [0,29-2,81] | 1,58 [0,57-2,59] | < 0,05 |
| Situación clínica pasados más de 10 años (NYHA) | |||
| Pacientes | 8 | 40 | |
| Clase I | 6 | 30 | |
| Clase II | 2 | 10 | |
| Clase III | |||
| Datos ecocardiográficos pasados más de 10 años | |||
| Pacientes | 8 | 40 | |
| Gradiente transvalvular (mmHg) | 10 [8-14] | 13,00 [10,00-18,25] | 0,72 |
| Diámetro jet/anillo pulmonar (%) | 24,7 [19,3-38,3] | 23,2 [20,5-29,5] | 0,532 |
| Diámetro basal (mm) | 34,60 [32,56-37,05] | 32,90 [30,83-35,98] | 0,171 |
| Diámetro medio (mm) | 35,60 [32,75-38,05] | 35,95 [32,55-37,98] | 0,890 |
| FAVD (%) | 40,54 [34,03-47,35] | 39,73 [32,76-43,89] | 0,750 |
| TAPSE (mm) | 20,35 [18,40-22,25] | 22,70 [20,08-23,80] | 0,051 |
FAVD: fracción de acortamiento del ventrículo derecho; NYHA: New York Heart Association; SC: superficie corporal; TAPSE: desplazamiento sistólico del plano del anillo tricuspídeo; VD: ventrículo derecho.
Los datos expresan n (%) o mediana [intervalo intercuartílico].
Ningún paciente precisó redilatación por vía percutánea en el seguimiento y se sometió a tratamiento quirúrgico a 6 pacientes, en 2 casos inmediatamente por haber fallado el procedimiento percutáneo y en los otros 4 de manera diferida. De los 6 pacientes, 3 pertenecían al grupo ≤ 3 meses y 5 eran portadores de válvulas displásicas.
El tiempo de seguimiento de nuestros pacientes mostró una mediana de 15 [13-19] años, con un mínimo de 10 años y un máximo de 24.
En la última revisión realizada, se encontró que, desde el punto de vista clínico, un 25% de los pacientes estaban en New York Heart Association II y un 75%, en New York Heart Association I, de manera que ninguno de ellos tenía una marcada limitación de la actividad física. Del mismo modo, no se objetivaron signos de congestión venosa sistémica como hepatomegalia, ascitis o edemas periféricos en ninguno de ellos.
El gradiente residual mostró una mediana de 12 [10-18] mmHg, con un gradiente máximo de 39 mmHg; este paciente fue el único caso de reestenosis a largo plazo (2,1%). Se trataba de un paciente con morfología valvular cupuliforme y un gradiente transvalvular tras la valvuloplastia de 30 mmHg.
Al analizar la insuficiencia pulmonar como principal complicación de la valvuloplastia pulmonar percutánea a largo plazo, se observó que antes de la valvuloplastia la mayor parte de los pacientes no tenían insuficiencia pulmonar; sin embargo, en la última revisión no había ningún paciente exento de insuficiencia pulmonar, 28 pacientes mostraban insuficiencia de grado II (58,4%); 15, de grado III (31,2%), y 5, intervenidos quirúrgicamente, de grado IV (10,4%). Estos son 5 de los 6 pacientes intervenidos, ya que uno de se perdió del seguimiento (figura).
En cuanto a los parámetros de tamaño del VD, el 27,1% de los pacientes tenían dilatación leve; el 31,3%, dilatación moderada, y el 27,1%, dilatación grave según el diámetro basal del VD indexado por superficie corporal; el 41,7% tenía dilatación leve; el 14,6%, moderada, y el 8,3%, grave según el diámetro medio del VD indexado por superficie corporal.
Al analizar la función del VD según la fracción de acortamiento del VD, se halló a 41 pacientes (85,4%) con función ventricular normal, 6 (12,5%) con disfunción leve, 1 (2,1%) con disfunción moderada y ninguno con disfunción grave. Al analizar el desplazamiento sistólico del plano del anillo tricuspídeo, se observó un 25% de pacientes con valor < 2 desviaciones estándar del valor normal y, por lo tanto, disfunción ventricular leve. El único paciente con disfunción ventricular moderada según el fracción de acortamiento del VD se encontraba en New York Heart Association II, únicamente refería ligera limitación de la actividad física y no presentaba signos de congestión venosa sistémica.
Por último, destaca que los pacientes libres de reintervención al año del procedimiento eran el 90,57% y con posterioridad a los 10 años, el 87,50%.
DISCUSIÓNHallazgos principales del estudioLos resultados de nuestro estudio indican que la valvuloplastia transluminal percutánea es un procedimiento efectivo a corto y largo plazo, pues contamos con una tasa de éxito inmediato del 73,58% y solo 1 caso de reestenosis a largo plazo (2,1%).
Se debe mencionar el valor que tiene el tiempo de seguimiento al que se han visto sometidos nuestros pacientes, ya que no existe en la literatura médica ninguna serie cuyo tiempo mínimo de seguimiento de todos los pacientes sea superior a 10 años, y son muchos los autores que recalcan la importancia de llevar a cabo estudios que nos permitan evaluar la eficacia de la valvuloplastia pulmonar percutánea en población pediátrica a largo plazo4,9,11.
Al comparar nuestros datos con los referidos por otros autores, vemos que los resultados en todas las series no son tan halagüeños, pues la tasa de reestenosis a largo plazo suele variar entre el 5% de Jarrar et al9 y el 23% hallado por McCrindle4; en la mayoría de los casos está en torno al 10%3,5,8,18.
Del mismo modo, al comparar la tasa de éxito inmediato con lo publicado por otros autores, se observa también que existen muchas diferencias de unas series a otras. Así pues, en 1991 Santos de Soto et al6 reflejaban una tasa de éxito inmediato del 91,1% en una muestra de 34 pacientes, todos ellos de edad ≥ 2 años; en 1996, Mendelsohn et al19 reflejaban una tasa del del 68% en una muestra de 55 pacientes, y Holzer et al20, del 88% de 211 pacientes en un estudio multicéntrico realizado en 2012.
En cuanto al porcentaje de pacientes libres de reintervenciones en el seguimiento, eran el 90,57% al año de la valvuloplastia y el 87,5% pasados 10 años. Si comparamos estos resultados con lo descrito en la literatura, se aprecia que el porcentaje libre de reintervención es similar a lo descrito por Rao et al3 en 2007, si bien el tiempo de seguimiento de nuestra serie es superior al mencionado por esos autores, de forma que a los 10 años un 84% de los pacientes se encontraban libres de reintervención; Garty et al11 también hablan de un 83% a los 10 años.
Factores predictores de éxitoAl analizar los factores predictores de éxito, se observa que la morfología valvular displásica y la gravedad de la estenosis son factores de riesgo con significación estadística. Otros autores ya han hecho referencia a estos factores de riesgo de fracaso, si bien reflejan otros como la corta edad al momento de la valvuloplastia18. En nuestro grupo, la tasa de éxito inmediato es inferior en el grupo de edad ≤ 3 meses, pero no se lo puede considerar factor de riesgo con significación estadística.
Para algunos autores, la valvuloplastia percutánea es el tratamiento de elección en la estenosis valvular pulmonar independientemente de la morfología valvular, pero para otros la propia existencia de una válvula pulmonar con morfología displásica sin fusión de comisuras supone que la técnica quirúrgica es el tratamiento de elección6,21.
En nuestro caso, la tasa de éxito con válvulas displásicas es del 25%, frente a lo descrito por otros autores, que varía considerablemente de unas series a otras (entre 0 y el 75%)6,22; en la serie publicada por Rao et al22, que es de las más largas (13 pacientes), es del 69%.
En cuanto a la edad en el momento de la valvuloplastia, hay que reseñar que se ha realizado una división de los pacientes que conforman la muestra en dos grupos, ya que hay práctica unanimidad de todos los autores en afirmar que la estenosis pulmonar crítica del neonato es una enfermedad con entidad propia y características peculiares23.
En el primer grupo se ha incluido a los pacientes sometidos a valvuloplastia a edad ≤ 3 meses porque, aunque el periodo neonatal incluye únicamente el primer mes de vida y no todos estos pacientes son estrictamente neonatos, sí que presentan las características propias de esta entidad.
En nuestro estudio, la tasa de éxito inmediato en el grupo ≤ 3 meses se sitúa en el 55,55%. Se puede comparar con lo reseñado por otros autores (entre el 43 y el 78% según las diferentes series, con una media del 57%)24–28. Por otro lado, pensamos que en el caso de los 2 pacientes fallidos por imposibilidad de cruzar la válvula, ambos pertenecientes al grupo ≤ 3 meses, hoy habríamos solucionado fácilmente el problema con las guías hidrófilas de 0,014” junto con catéteres balón de muy bajo perfil.
Merece la pena destacar también que, al analizar los datos obtenidos en ambos grupos de edad, se observa que el grupo ≤ 3 meses tiene mayor gravedad previa a la valvuloplastia (relación de presiones entre los ventrículos derecho e izquierdo, 1,36 frente a 0,91) y peores resultados inmediatos (gradiente transvalvular, 25 frente a 20mmHg). Esto se debe a la reacción infundibular que en ocasiones se produce tras el procedimiento, pues dicha complicación es más frecuente en el grupo de menos edad. Esa reacción infundibular desaparece con el tiempo, por lo que tanto en el seguimiento intermedio como en el seguimiento a largo plazo se observan resultados, en cuanto a gradiente transvalvular, similares en ambos grupos.
Insuficiencia pulmonar como principal complicaciónLa insuficiencia pulmonar ha ido progresivamente en aumento a lo largo de las diferentes revisiones clínicas, de manera que va cobrando mayor importancia durante el seguimiento. Todo esto nos lleva a la necesidad de entender la repercusión que dicha insuficiencia va a tener en nuestros pacientes.
Harrild et al29, en un estudio realizado en 41 pacientes y con un tiempo de seguimiento medio de 13,1 (6,2-22,9) años, encontraron también un porcentaje significativo de insuficiencia pulmonar moderada y dilatación ventricular leve, pero la insuficiencia o la dilatación grave fueron muy infrecuentes.
Al comparar nuestros datos con los de la literatura médica, se aprecia que, en la mayoría de las series, hay alta incidencia de insuficiencia pulmonar. Destaca la serie de Berman et al30,31, en la cual, de un total de 107 pacientes (seguimiento, 7 años), encontraron 6 casos de insuficiencia pulmonar grave (5,6%); en 1 caso se llegó a precisar recambio valvular y era inminente en otros 2 pacientes.
Limitaciones del estudioLa principal limitación es que no se utilizó resonancia magnética para la valoración de la insuficiencia pulmonar y sus consecuencias en la dilatación y la disfunción de VD, habida cuenta de que dicha prueba es actualmente el estándar de referencia, si bien la disponibilidad en todos los centros y el coste no son equiparables a los de la ecocardiografía Doppler color; no obstante, este podría ser el punto de partida para nuevos estudios. En su lugar se ha recurrido a la ecocardiografía Doppler color. Somos conscientes de que actualmente no existe ningún parámetro estimado por ecografía que esté correctamente validado para el análisis de la insuficiencia pulmonar, y que además tal medición puede verse alterada si no se consigue una adecuada proyección ecográfica, motivo por el que durante el estudio se ha realizado esa medición tanto en proyección subcostal como en eje corto paraesternal, y en varias estimaciones para después calcular la media de los diferentes resultados obtenidos; con esto tratamos de subsanar el posible sesgo intraobservador. Otra de las limitaciones es el pequeño tamaño muestral, por tratarse de un estudio unicéntrico; haría falta completarlo con estudios multicéntricos que permitieran ampliar el tamaño muestral.
CONCLUSIONESLa valvuloplastia transluminal percutánea con catéter balón es una técnica efectiva en el tratamiento de la estenosis valvular pulmonar en el niño, con buenos resultados a largo plazo. Así lo demuestra nuestra serie, que es la de mayor tiempo de seguimiento reportado hasta el momento en población pediátrica. A pesar del alto porcentaje de insuficiencia pulmonar y dilatación del VD, no se hallan casos de disfunción ventricular grave ni repercusión clínica significativa. No obstante, serían precisos estudios con mayor seguimiento de estos pacientes.
CONFLICTO DE INTERESESNinguno.