El armazón vascular bioabsorbible liberador de everolimus (Absorb-BVS, Abbott-Vascular; California, Estados Unidos), diseñado para reducir las complicaciones tardías de los stents metálicos, recibió la marca CE en 2011 y estuvo disponible en Europa en 2012. Aunque los resultados iniciales eran esperanzadores, recientes estudios han cuestionado la seguridad del dispositivo debido a una gran incidencia de trombosis e infarto1. Sin embargo, poco se ha dicho acerca de la reabsorción del dispositivo y la recuperación morfológica y funcional del vaso de los pacientes de la práctica clínica real.
Se presenta un estudio de cohorte prospectivo y unicéntrico que evaluó morfológica y funcionalmente las coronarias tras el implante de Absorb-BVS por medio de angiografía, tomografía de coherencia óptica (OCT) y quantitative flow ratio (QFR) en una serie consecutiva de pacientes con 5 años de seguimiento. Las coronarias se analizaron retrospectivamente con angiografía de reconstrucción tridimensional (QAngio XA-3D research edition 1.0, Medis Special BV; Países Bajos) y las imágenes de OCT se obtuvieron con catéter Dragonfly a 180 cps y 18 mm/s (C7Fourier-Domain System, LightLab-Imaging, Inc.).
El análisis con OCT (segmento tratado y 5mm adyacentes) se realizó con software LightLab a intervalos de 1 mm (Abbott; Abbott Park, Estados Unidos). Las marcas de los Absorbs-BVS, la angiografía y las referencias anatómicas se usaron para localizar el segmento tratado. Los aspectos morfológicos estudiados fueron: reabsorción del dispositivo, área luminal, índice de asimetría, índice de excentricidad, área residual de estenosis, grosor neointimal, mínimo grosor de placa y ostium de ramas laterales2. Además, estos parámetros se revaluaron tras la administración intracoronaria de 200 μg de nitroglicerina como parte del estudio funcional.
Los datos se analizaron con la prueba de la χ2 y el test exacto de Fisher (variables categóricas) y con la t de Student para datos emparejados (variables continuas). El test de Shapiro-Wilk confirmó la normalidad. Se consideró significación estadística con p ≤ 0,05 y los análisis se realizaron con IBM-SPSS-23.0.
Se analizaron 11 Absorbs-BVS en 9 pacientes. La media de edad era 70 ± 8 años, el 89% eran varones, se describió síndrome coronario agudo en el 78% de los casos y la arteria más tratada fue la descendente anterior (64%) con lesión tipo B2-C(American Heart Association/American College of Cardiology) en el 46%. Se realizó predilatación en el 91% y posdilatación en el 55%. Aunque no hubo complicaciones durante el implante, 1 paciente sufrió reestenosis en la coronaria derecha distal tras 6 meses (infraexpansión del Absorb-BVS 2,5 × 18 mm), y se trató finalmente con stent farmacoactivo.
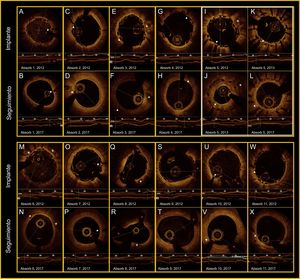
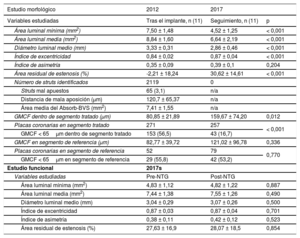
El impacto funcional de cada lesión se valoró basalmente con quantitative flow ratio, y se obtuvo una media de 0,59 ± 0,15 antes del implante. El diámetro medio alcanzado tras el implante fue 0,32 mm mayor que el diámetro de referencia. La pérdida luminal tardía fue del 18,7 ± 21% tras 5 años de seguimiento. Después del implante se identificaron con OCT 2.119 struts, pero en el seguimiento no se identificó ninguno (figura). Los principales cambios encontrados en el área y el diámetro luminales y la morfología de la luz aparecen en la tabla.
Todos los paneles muestran los hallazgos de la OCT (implante-seguimiento). Las flechas blancas indican las marcas radioopacas del Absorb-BVS. Las cruces blancas indican las placas y los nódulos de calcio. Los asteriscos rojos marcan las ramas laterales. I-L: reestenosis grave del Absorb-BVS (6 meses), que se trató con stent farmacoactivo (2013) sin perjuicio de la reabsorción (2017). OCT: tomografía de coherencia óptica. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
Hallazgos por OCT en pacientes tratados con Absorb-BVS tras 5 años de seguimiento
| Estudio morfológico | 2012 | 2017 | |
|---|---|---|---|
| Variables estudiadas | Tras el implante, n (11) | Seguimiento, n (11) | p |
| Área luminal mínima (mm2) | 7,50 ± 1,48 | 4,52 ± 1,25 | < 0,001 |
| Área luminal media (mm2) | 8,84 ± 1,60 | 6,64 ± 2,19 | < 0,001 |
| Diámetro luminal medio (mm) | 3,33 ± 0,31 | 2,86 ± 0,46 | < 0,001 |
| Índice de excentricidad | 0,84 ± 0,02 | 0,87 ± 0,04 | < 0,001 |
| Índice de asimetría | 0,35 ± 0,09 | 0,39 ± 0,1 | 0,204 |
| Área residual de estenosis (%) | -2,21 ± 18,24 | 30,62 ± 14,61 | < 0,001 |
| Número de struts identificados | 2119 | 0 | |
| Struts mal apuestos | 65 (3,1) | n/a | |
| Distancia de mala aposición (μm) | 120,7 ± 65,37 | n/a | |
| Área media del Absorb-BVS (mm2) | 7,41 ± 1,55 | n/a | |
| GMCF dentro de segmento tratado (μm) | 80,85 ± 21,89 | 159,67 ± 74,20 | 0,012 |
| Placas coronarias en segmento tratado | 271 | 257 | < 0,001 |
| GMCF < 65μm dentro de segmento tratado | 153 (56,5) | 43 (16,7) | |
| GMCF en segmento de referencia (μm) | 82,77 ± 39,72 | 121,02 ± 96,78 | 0,336 |
| Placas coronarias en segmento de referencia | 52 | 79 | 0,770 |
| GMCF < 65μm en segmento de referencia | 29 (55,8) | 42 (53,2) | |
| Estudio funcional | 2017s | ||
| Variables estudiadas | Pre-NTG | Post-NTG | |
| Área luminal mínima (mm2) | 4,83 ± 1,12 | 4,82 ± 1,22 | 0,887 |
| Área luminal media (mm2) | 7,44 ± 1,38 | 7,55 ± 1,26 | 0,490 |
| Diámetro luminal medio (mm) | 3,04 ± 0,29 | 3,07 ± 0,26 | 0,500 |
| Índice de excentricidad | 0,87 ± 0,03 | 0,87 ± 0,04 | 0,701 |
| Índice de asimetría | 0,38 ± 0,11 | 0,42 ± 0,12 | 0,523 |
| Área residual de estenosis (%) | 27,63 ± 16,9 | 28,07 ± 18,5 | 0,854 |
GMCF: grosor mínimo de capa en fibroateroma; NTG: nitroglicerina; OCT: tomografía de coherencia óptica.
Los valores expresan n (%) o media ± desviación estándar.
La distancia media desde el borde luminal de las marcas hasta el endotelio (crecimiento neointimal) fue –134,7 ± 30,6 μm tras el implante y 213,5 ± 112,4 μm en el seguimiento. En cuanto a las placas ateroescleróticas, se identificaron 271 (tras el implante) y 257 (a los 5 años); se registró un aumento del grosor mínimo de la capa de fibroateroma desde 80,85 ± 21,89 hasta 159,67 ± 74,2 μm (p = 0,012) y una disminución del porcentaje de placas vulnerables (< 65 μm) desde el 56,5 hasta el 16,7% respectivamente.
El análisis angiográfico y por OCT reveló que las ramas enjauladas por los Absorb-BVS permanecían permeables tras 5 años con distintos tipos de puentes neointimales ostiales. El test vasodilatador con nitroglicerina no produjo cambios significativos en las variables analizadas por OCT (tabla).
En resumen, tras 5 años de seguimiento se observó: a) reabsorción completa de los Absorb-BVS, desarrollo neointimal (golden-tube pattern) y estabilización de las placas vulnerables; b) cambios evolutivos en el área y la concentricidad luminales, y c) ausencia de vasodilatación tras la administración intracoronaria de nitroglicerina.
Aunque los hallazgos morfológicos son comparables a los obtenidos en estudios previos, la ausencia de vasorreactividad coronaria contrasta con los resultados descritos en los estudios Absorb3,4, lo cual puede tener impacto clínico y pronóstico5. En este sentido, la valoración angiográfica de la vasomoción coronaria puede ser subjetiva, pero la cuantificación de los diámetros y las áreas luminales por OCT es un parámetro objetivo. Los autores son conscientes del escaso tamaño muestral y de su incapacidad para detectar complicaciones como la trombosis tardía o la neoateroesclerosis. Además, la ausencia de datos relacionados con las fases intermedias del proceso de reabsorción no permite descartar que ya se hubieran producido alteraciones evolutivas de la pared arterial o del BVS como evaginaciones coronarias o desmantelamiento de struts6. Finalmente, aunque la reducción del área luminal puede estar condicionada por el tamaño muestral y el test de vasorreactividad coronaria no se contrastó con segmentos coronarios sanos, este es el primer estudio que muestra hallazgos morfológicos y funcionales en pacientes de la práctica clínica tratados con Absorb-BVS tras 5 años de seguimiento y puede representar el primer paso en el desarrollo de nuevas investigaciones relacionadas con el tema.
CONFLICTO DE INTERESESLa institución recibió una beca no condicionada de Abbott Vascular para el desarrollo de los estudios REPARA y REPARA-QALY.