Introducción y objetivos
La endocarditis infecciosa sobre prótesis es una enfermedad con una elevada morbimortalidad durante la fase activa y un riesgo importante de complicaciones en el seguimiento. El objetivo de nuestro estudio es conocer las características clínicas, así como la evolución a corto y largo plazo de estos enfermos.
Pacientes y Métodos
Estudio prospectivo de 43 casos consecutivos de endocarditis sobre prótesis en pacientes no drogadictos entre enero de 1987 y marzo de 1997.
Resultados
La edad media de los pacientes era de 51 ± 16 años. Hubo 8 casos (19%) de endocarditis sobre prótesis precoz (en los dos meses siguientes a la cirugía cardíaca), 14 (32%) de endocarditis sobre prótesis intermedia (entre los dos y doce meses poscirugía) y 21 (49%) de endocarditis sobre prótesis tardía (más allá del primer año de la cirugía). Se realizó un ecocardiograma transesofágico a 32 pacientes, con una sensibilidad del 81%. Presentaron algún tipo de complicación el 86% de los casos y fueron intervenidos en la fase activa de la enfermedad el 53% de los casos (25% con carácter urgente). La mortalidad hospitalaria fue del 23% (el 50% para la endocarditis sobre prótesis precoz). Tras un seguimiento medio de 56 meses, hubo 5 casos de recurrencia, necesitaron cirugía cuatro pacientes y fallecieron cinco. La supervivencia, excluyendo la mortalidad precoz, fue del 82% a los 5 años, no existiendo diferencias significativas entre los pacientes que recibieron tratamiento médico solo y los que fueron intervenidos en la fase activa.
Conclusión
La mortalidad precoz de la endocarditis sobre prótesis, según la experiencia de nuestro centro, está en torno al 20%. El pronóstico de los supervivientes a la fase activa de la enfermedad es favorable en la mayoría de los casos. La endocarditis sobre prótesis precoz continúa teniendo una elevada mortalidad temprana a pesar de utilizar un tratamiento combinado medicoquirúrgico.
Palabras clave
Endocarditis
Prótesis valvular
Pronóstico
INTRODUCCIÓN
La endocarditis infecciosa sobre prótesis (EISP), aunque poco frecuente, es una de las complicaciones más graves que afectan a los pacientes intervenidos de reemplazamiento valvular 1,2. El mal pronóstico de esta entidad radica no sólo en la morbilidad y mortalidad durante la fase activa de la enfermedad, sino también en las complicaciones tardías una vez se ha curado el proceso infeccioso. En el seguimiento de estos pacientes existe un riesgo no despreciable de recurrencia de la enfermedad, así como de necesidad de cirugía como consecuencia de las lesiones producidas o agravadas por la infección 3,4.
El pronóstico a corto plazo de la EISP ha mejorado en los últimos años como resultado de los avances en el diagnóstico, detección y tratamiento más precoz de las complicaciones. Esta mejoría se debe en gran parte a la introducción de la ecocardiografía transesofágica en la práctica clínica ya que, además de contribuir a un diagnóstico más temprano, aporta información precisa sobre las posibles complicaciones y su monitorización 5. Sin embargo, continúan siendo escasas las series que comunican datos sobre la supervivencia a largo plazo de esta entidad en la era del ecocardiograma transesofágico 6-8.
En el presente estudio describimos una serie prospectiva de 43 casos de endocarditis infecciosa so-bre prótesis en nuestra institución, en un período de 10 años, y analizamos los resultados y la supervivencia tanto a corto como a largo plazo de estos pacientes. PACIENTES Y MÉTODOS
Se ha realizado un estudio prospectivo de todos los casos consecutivos de endocarditis infecciosa sobre prótesis en pacientes no adictos a drogas por vía parenteral que han sido diagnosticados y tratados en nuestro centro desde enero de 1987 hasta marzo de 1997. Nuestro hospital es un centro de tercer nivel que cubre las necesidades asistenciales de la población local (480.000 habitantes) y de la región. En total, la población de referencia de nuestro hospital es de 1.389.000 habitantes.
Para cada paciente se han recogido las siguientes variables: edad, sexo, tipo de endocarditis, válvula afectada, germen causal, hallazgos ecocardiográficos, complicaciones cardíacas y extracardíacas, tratamiento recibido en la fase hospitalaria, necesidad de cirugía y mortalidad. En el seguimiento se ha analizado la recurrencia de la enfermedad, la necesidad de cirugía o la muerte.
Hasta 1994, para el diagnóstico de endocarditis infecciosa se aplicaron los criterios propuestos por Von Reyn et al 9 utilizándose a partir de entonces los propuestos por Durack et al 10. Siempre fueron excluidos del estudio los pacientes adictos a drogas por vía parenteral, así como los que presentaban episodios de endocarditis sobre cable de marcapasos. Se conside-ró endocarditis sobre prótesis precoz cuando el episodio ocurrió en los dos primeros meses tras la cirugía cardíaca, intermedia si ocurría entre los dos y doce meses después de la intervención y tardía cuando ocurría más allá del primer año de la cirugía. El ecocardiograma transesofágico estuvo disponible en nuestro centro a partir de 1990. Todos los pacientes recibieron tratamiento antibiótico durante 6 semanas según la susceptibilidad antimicrobiana del germen responsable. Se indicó tratamiento quirúrgico en la fase hospitalaria ante alguna de las siguientes situaciones: insuficiencia cardíaca moderada a severa por disfunción protésica, infección perivalvular destructiva, dehiscencia valvular parcial, alteración del sistema de conducción, infecciones causadas por determinados gérmenes virulentos difíciles de erradicar con tratamiento antibiótico solo (hongos, Brucella, Coxiella, etc.), en caso de EISP precoz, embolismos mayores repetidos y ante la persistencia de la sepsis a pesar de un tratamiento antibiótico teóricamente correcto.
Se realizó seguimiento prospectivo a todos los supervivientes a la fase hospitalaria. Se realizaron hemocultivos al mes y a los 2 meses del alta, junto con una revisión clínica y un estudio ecocardiográfico. Si los cultivos resultaban negativos a los dos meses del alta, la enfermedad se consideraba curada. Se consideró mortalidad precoz cuando la muerte ocurría en las 6 semanas siguientes al diagnóstico, recaída cuando se obtenían hemocultivos positivos del mismo germen en los dos primeros meses posteriores al alta del paciente y recurrencia a un nuevo episodio de endocarditis infecciosa causado por un germen diferente o por el mismo microorganismo que causó el episodio inicial cuando tenía lugar más allá de los dos primeros meses tras el alta. Durante el seguimiento, algunos pacientes necesitaron reemplazamiento protésico, bien por repercusiones hemodinámicas causadas por la enfermedad o por recurrencia de la misma.
Análisis estadístico
Todos las variables cualitativas se han expresado en porcentajes y las variables cuantitativas mediante la media ± 1 desviación estándar. Las diferencias existentes entre los distintos grupos de pacientes se han evaluado mediante el test exacto de Fisher o test de la χ 2 para las variables cualitativas, y el test de la t de Student para datos no apareados para las variables cuantitativas.
Se presentan las curvas de supervivencia global (incluyendo la mortalidad precoz) y las curvas de supervivencia a largo plazo en los pacientes que sobrevivieron a la fase activa. Para la presentación de las curvas de supervivencia se utilizó el método actuarial de Kaplan-Meier. La comparación de las curvas de supervivencia de los distintos subgrupos se ha realizado mediante el test de rangos logarítmicos de Mantel. Se considera significativo un valor de p < 0,05. RESULTADOS
Características generales
Nuestra serie está compuesta por 43 casos de endocarditis infecciosa sobre prótesis en pacientes no adictos a drogas por vía parenteral. Treinta y tres casos se produjeron sobre prótesis mecánicas y 10 sobre prótesis biológicas. Hubo ocho casos de EISP precoz (19%), 14 casos de EISP intermedia (32%) y 21 casos de EISP tardía (49%). Durante los 10 años del estudio se han implantado en nuestro centro 1.286 prótesis valvulares (979 mecánicas y 307 biológicas), lo que supone una incidencia acumulada de EISP del 3,34% (un 0,62% de EISP precoz, un 1,09% de EISP intermedia y un 1,63% de EISP tardía). La edad media de los pacientes fue 51 ± 16 años, siendo superior para las EISP tardías respecto a las EISP en el primer año (51 ± 16 frente a 43 ± 20 años; p < 0,1). La proporción de varones a mujeres fue 1 en la EISP precoz, 1,7 en la EISP intermedia y 2,4 en la EISP tardía (p < 0,1). En el 23% de los casos hubo un episodio previo de endocarditis infecciosa. La localización más frecuente de la infección fue mitral (51%), seguida de aórtica (44%) y tricuspídea (5%).
La etiología de la EISP se expone en la tabla 1. No se identificó el germen causal en cinco pacientes (en tres de los ocho casos de EISP precoz, en 1 caso de EISP intermedia y tan sólo en 1 caso de EISP tardía). El germen más frecuente en la EISP precoz fue el enterococo, en la EISP intermedia S. epidermidis y en la EISP tardía S. viridans.
Datos ecocardiográficos
A todos los pacientes se les realizó un estudio ecocardiográfico transtorácico y un estudio transesofágico -a partir de 1990- a los treinta y dos últimos pacientes (74%). Se detectaron vegetaciones con el ecocardiograma en el 67% de los casos. El diámetro medio de la verruga fue de 9 ± 3 mm. La sensibilidad del ecocardiograma en los pacientes a los que se realizaron ambos estudios fue del 22% para el ecocardiograma transtorácico y del 81% para el ecocardiograma transesofágico (p < 0,01). La sensibilidad fue similar para las infecciones de localización mitral y aórtica. Además de las vegetaciones, el ecocardiograma evidenció otros hallazgos o complicaciones, como abscesos periaórticos en 6 casos y dehiscencia protésica en otros 6 casos. En todos estos pacientes, los hallazgos ecocardiográficos indicaron la cirugía en la fase activa.
Curso clínico
Las complicaciones cardíacas y extracardíacas fueron muy habituales (86%) y en similar proporción en los diferentes subtipos de EISP, siendo la más frecuente la aparición de insuficiencia cardíaca (42%), seguida de embolismos (28%), alteraciones neurológicas (19%), persistencia de la sepsis (19%), insuficiencia renal (12%), abscesos metastásicos (7%) y aneurismas micóticos (9%). Las complicaciones cardíacas fueron más frecuentes en las endocarditis infecciosas precoces (75%) respecto a la EISP intermedia (50%) y tardía (24%), (p < 0,05). En la EISP tardía hubo una mayor tasa de persistencia de la sepsis y de complicaciones renales (tabla 2).
Tratamiento
Todos los pacientes recibieron tratamiento antibiótico. Fueron intervenidos en la fase hospitalaria veintitres pacientes (53%), predominando la cirugía electiva sobre la cirugía urgente (el 28 frente al 25%). Se consideró urgente la cirugía que no podía diferirse más de 24 h (en todos los casos la indicación fue insuficiencia cardíaca severa aguda) y electiva la que podía demorarse más tiempo sin riesgo para el paciente. Tanto en la EISP precoz como en la intermedia predominó la cirugía urgente, mientras que en la EISP tardía predominó la cirugía electiva (el 38 frente al 18%; p < 0,05) (tabla 3). Hubo 5 pacientes (12%) que fallecieron el mismo día de su ingreso sin poder recibir tratamiento alguno. La indicación más frecuente de cirugía fue la existencia de insuficiencia cardíaca congestiva por disfunción protésica (11 pacientes) seguida de persistencia de la sepsis (6 pacientes). La causa más frecuente para no indicar tratamiento quirúrgico en la fase hospitalaria fue la buena evolución con tratamiento médico solo y un buen pronóstico a priori, la edad del paciente y la existencia de contraindicación formal para la cirugía.
Mortalidad precoz
Diez pacientes (23%) fallecieron en el hospital. Así mismo, se produjo el fallecimiento de cuatro de los ocho casos de EISP precoz (50%), cuatro de los catorce casos de EISP intermedia (29%) y dos de los 21 casos de EISP tardía (10%). Según el tipo de tratamiento recibido en la fase activa, fallecieron cinco pacientes (25%) del grupo médico y cinco (22%) del grupo medicoquirúrgico (diferencias no significativas). La causa más frecuente de mortalidad precoz fue de origen quirúrgico (cuatro pacientes) seguida de insuficiencia cardíaca y shock cardiogénico (dos pacientes).
Seguimiento
El tiempo medio de seguimiento de los 33 pacientes supervivientes a la fase activa fue de 56 ± 44 meses, con un rango de 12-135 meses.
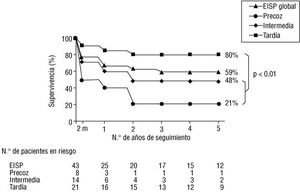
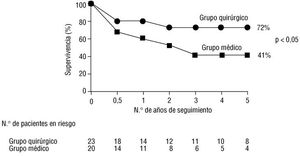
La supervivencia global (incluyendo la mortalidad en la fase hospitalaria) fue de 67% al año y del 59% a los 5 años, y en el caso de las EISP tardía del 85 y del 80%, respectivamente (fig. 1). Excluyendo a los pacientes que fallecieron en la fase activa, la supervivencia fue del 90% al año y del 82% a los 5 años. En la EISP tardía fue del 94 y del 89%, respectivamente. La probabilidad de estar vivo y sin necesidad de cirugía en el seguimiento de los pacientes supervivientes a la fase activa fue del 86% al año y del 62% a los 5 años; en la EISP tardía del 89 y del 81%, respectivamente. En relación con el tipo de tratamiento recibido en la fase hospitalaria, la supervivencia global fue significativamente inferior en el grupo médico que en el grupo quirúrgico (el 60 frente al 80% al año y el 41 frente al 72% a los 5 años; p < 0,05) (fig. 2). La supervivencia libre de acontecimientos también resultó inferior en el grupo médico (el 69 frente al 93% a los 5 años; p < 0,1).
Fig. 1. Curvas de supervivencia global, incluyendo la mortalidad hospitalaria y tardía, en 43 casos de endocarditis infecciosa sobre prótesis (EISP). Las diferencias entre la endocarditis sobre prótesis tardía y en el primer año tras la intervención son significativas.
Fig. 2. Curvas de supervivencia global en 43 casos de endocarditis infecciosa sobre prótesis (EISP) en relación con el tipo de tratamiento recibido (médico o medicoquirúrgico) en la fase activa de la enfermedad. Las diferencias entre ambas curvas son significativas.
Hubo cinco recurrencias en cuatro de los 33 supervivientes (15%). Dos de estos cuatro pacientes fueron intervenidos quirúrgicamente (en ambos casos se trataba de una endocarditis por fiebre Q). El tercer paciente sufrió una disfunción protésica aguda en un segundo episodio de EISP mitral y el cuarto una disfunción protésica aguda en un tercer episdio de una EISP mitral. Estos dos últimos pacientes fallecieron por shock cardiogénico en las primeras horas tras el ingreso sin haberse podido intervenir. También fallecieron en el seguimiento un paciente por muerte súbita (tenía previamente una disfunción ventricular izquierda severa) y dos pacientes por progresión de su cardiopatía de base (insuficiencia cardíaca congestiva con hipertensión pulmonar). En total fallecieron en el seguimiento 5 pacientes (15%), ocurriendo en la mayoría de los casos en los dos años siguientes al cuadro infeccioso.
Durante el seguimiento, cuatro pacientes (12%) precisaron cirugía, en tres debido a una recurrencia de la enfermedad y el cuarto por un chorro severo periprotésico a los 9 años de una EISP aórtica por fiebre Q. Todos tuvieron un curso postoperatorio favorable, no falleciendo ninguno de estos pacientes.
Al final del seguimiento había 22 pacientes vivos libres de acontecimientos tardíos, lo que supone el 67% de los supervivientes a la fase activa. DISCUSIÓN
La EISP precoz se ha definido clásicamente como aquella que ocurre en los primeros 2 meses posteriores a la cirugía y suele estar causada por contaminación estafilocócica en el período perioperatorio, y la EISP tardía cuando ocurre más allá de esos 2 meses, siendo su patogenia muy similar a la endocarditis sobre válvula nativa 11. Sin embargo, Karchmer et al 12 sugirieron que había casos de infecciones relacionadas con la intervención y que podían manifestarse clínicamente en los primeros 12 meses después del procedimiento, por lo que recomendaban considerar EISP tardías sólo a aquellos casos diagnosticados más allá del primer año poscirugía. En este sentido, en un estudio microbiológico de sensibilidad y resistencia a los antibióticos se observa que la gran mayoría de infecciones por estafilococos coagulasa negativos que ocurren entre los dos meses y el primer año de la intervención son meticilín resistentes y en igual proporción a las infecciones por el mismo germen ocurridas en los dos primeros meses poscirugía, lo que es un fuerte argumento a favor del origen nosocomial de los casos de EISP intermedia 13. A pesar de estos datos, aún no existe uniformidad de criterios clasificatorios de la EISP 14, por lo que en nuestro estudio hemos diferenciado los tres tipos de EISP, lo que facilita la interpretación de nuestros resultados y su comparación con los de otras series.
Como puede observarse en la tabla 1, el espectro microbiológico causante de nuestros casos de EISP es diferente en varios aspectos a los previamente publicados 15,16. A diferencia de otros estudios, sólo dos de los ocho casos de EISP precoz estuvieron causados por estafilococos, lo que puede deberse al reducido tamaño del grupo, pero si consideramos globalmente los casos ocurridos antes del primer año de la intervención, el estafilococo fue el tipo de germen más frecuente (seis de los 22 casos). Coxiella burnetii, un microorganismo infrecuente en otras series, causó 5 casos de EISP, todos ellos tardíos. Esta elevada frecuencia demuestra no sólo la prevalencia de fiebre Q en nuestra área, sino también la cronicidad de la misma; hubo 2 casos de recurrencia de endocarditis por C. burnetii. El germen más frecuente en las EISP tardías fue S. viridans lo que, junto a la menor tasa de complicaciones hospitalarias, menor mortalidad precoz y un mejor pronóstico en el seguimiento (fig. 1), hace pensar que este subtipo de EISP tiene un comportamiento similar en estos aspectos a la endocarditis sobre válvula nativa.
Las complicaciones en la fase inicial fueron muy frecuentes (aparecieron en el 86% de los casos). Esta cifra es similar a la que comunican otros autores y refleja la diversidad de manifestaciones clínicas y la gravedad de esta enfermedad 6-9,13. A diferencia de las EISP tardías, el curso clínico de las EISP precoces fue más agresivo y fulminante. Presentaron insuficiencia cardíaca congestiva seis de los ocho pacientes con EISP precoz. Esta significativamente mayor tasa de complicaciones cardíacas se relacionó con una mayor mortalidad. La mortalidad de la EISP precoz continúa siendo muy alta, entre el 40 y el 75% en diversas series, y se relaciona con gérmenes invasivos que causan abscesos y destrucciones del anillo valvular y, en consecuencia, un mayor número de complicaciones cardíacas 1,2,15. Cuando la cirugía se debe realizar de forma urgente, la mortalidad se eleva considerablemente en relación con la peor situación hemodinámica de los pacientes 17. En nuestra serie fallecieron durante la fase inicial la mitad de los casos de EISP precoz, a pesar de que la mayoría de los pacientes fueron intervenidos (siete de los ocho casos), a menudo con carácter urgente. Respecto a las EISP tardías, si bien tuvieron una tasa global de complicaciones similar, sólo presentaron complicaciones cardíacas el 24%, lo que se relacionó con una tasa de mortalidad en la fase hospitalaria significativamente inferior, del 10%.
En nuestro estudio destaca la elevada tasa de intervenciones quirúrgicas en la fase activa de la enfermedad y el fallecimiento de cinco pacientes en las primeras horas posteriores el ingreso, antes de que pudiera plantearse la cirugía. Comparando la tasa de cirugía en la fase activa de nuestros pacientes con la de otras series, observamos que en nuestra serie las intervenciones son más frecuentes y se realizan de forma electiva, una vez estabilizado el proceso tras el inicio del tratamiento antibiótico 1,2,17,18. No obstante, la tendencia observada en los trabajos publicados en la última década es el aumento del número de pacientes intervenidos en la fase hospitalaria. Así, en la serie de Calderwood et al 7, con un seguimiento medio de 20 meses, fueron intervenidos el 39%, en la serie de EISP tardías de Tornos et al 8, con un seguimiento medio de 54 meses, fueron operados el 29%, y más recientemente, en la serie de Schulz et al 6 con un seguimiento medio de 22 meses, lo fueron el 58%. En la serie que presentamos fueron intervenidos en la fase inicial el 53% de los pacientes. Este aumento progresivo en la tasa de intervenciones quirúrgicas podría deberse entre otras cosas a la incorporación del ecocardiograma transesofágico, que acelera el diagnóstico de la enfermedad además de ayudar a identificar complicaciones relativamente frecuentes y propias de la EISP que per se son indicaciones de cirugía (p. ej., abscesos y seudoaneurismas), lo que permite tomar decisiones terapéuticas más tempranas con el consiguiente beneficio y el menor riesgo de mortalidad. El ecocardiograma transesofágico es, por tanto, una herramienta útil en la monitorización de la enfermedad, de gran ayuda para decidir qué enfermos deben ser intervenidos 5,19. En este sentido, la mortalidad hospitalaria de los grupos médico y quirúrgico fue muy similar, lo que indica que fueron remitidos a cirugía aquellos pacientes que tenían un mayor riesgo real de muerte por tener probablemente complicaciones que se resolvían con la cirugía. Si observamos las curvas de supervivencia de ambos subgrupos, apreciamos que la supervivencia global de los pacientes intervenidos en la fase hospitalaria es significativamente superior a la de aquellos que recibieron sólo tratamiento médico.
En los escasos estudios de seguimiento de la EISP, un considerable porcentaje de los pacientes tuvieron que ser intervenidos, lo que contrasta con nuestros resultados. Frente al 27-40% de otros autores 4-8, nosotros tenemos una tasa de cirugía en el seguimiento del 12%, en la mayoría de los casos en relación con un nuevo episodio de endocarditis infecciosa. Esta baja tasa de cirugía se relacionó con una mortalidad tardía también inferior a la de las series mencionadas. La mayoría de los pacientes que fallecieron en el seguimiento habían recibido sólo tratamiento médico en la fase inicial, lo que indica que se debe llevar a cabo un seguimiento estrecho de estos pacientes una vez dados de alta del hospital, ya que el riesgo de cirugía y de mortalidad tardía que presentan es mayor. Al igual que en otras series 6-8, la mortalidad tardía del grupo médico fue significativamente superior a la del grupo quirúrgico (el 26 frente al 5%; p < 0,05).
Nuestros datos sugieren que una actitud más agresiva durante la fase activa de la enfermedad, entendida como una mayor tasa de indicación temprana de cirugía en el tratamiento de la EISP, puede mejorar la supervivencia a largo plazo sin aumentar la mortalidad precoz. Sin embargo, en los casos de EISP sin factores de mal pronóstico y buena evolución, el tratamiento antibiótico ofrece también unos resultados favorables a largo plazo. La EISP precoz continúa teniendo un pronóstico infausto a pesar de necesitar en la mayoría de los casos un tratamiento combinado medicoquirúrgico, por lo que nuestros esfuerzos se deben centrar en su profilaxis.
La endocarditis infecciosa sobre prótesis (EISP), aunque poco frecuente, es una de las complicaciones más graves que afectan a los pacientes intervenidos de reemplazamiento valvular 1,2. El mal pronóstico de esta entidad radica no sólo en la morbilidad y mortalidad durante la fase activa de la enfermedad, sino también en las complicaciones tardías una vez se ha curado el proceso infeccioso. En el seguimiento de estos pacientes existe un riesgo no despreciable de recurrencia de la enfermedad, así como de necesidad de cirugía como consecuencia de las lesiones producidas o agravadas por la infección 3,4.
El pronóstico a corto plazo de la EISP ha mejorado en los últimos años como resultado de los avances en el diagnóstico, detección y tratamiento más precoz de las complicaciones. Esta mejoría se debe en gran parte a la introducción de la ecocardiografía transesofágica en la práctica clínica ya que, además de contribuir a un diagnóstico más temprano, aporta información precisa sobre las posibles complicaciones y su monitorización 5. Sin embargo, continúan siendo escasas las series que comunican datos sobre la supervivencia a largo plazo de esta entidad en la era del ecocardiograma transesofágico 6-8.
En el presente estudio describimos una serie prospectiva de 43 casos de endocarditis infecciosa so-bre prótesis en nuestra institución, en un período de 10 años, y analizamos los resultados y la supervivencia tanto a corto como a largo plazo de estos pacientes. PACIENTES Y MÉTODOS
Se ha realizado un estudio prospectivo de todos los casos consecutivos de endocarditis infecciosa sobre prótesis en pacientes no adictos a drogas por vía parenteral que han sido diagnosticados y tratados en nuestro centro desde enero de 1987 hasta marzo de 1997. Nuestro hospital es un centro de tercer nivel que cubre las necesidades asistenciales de la población local (480.000 habitantes) y de la región. En total, la población de referencia de nuestro hospital es de 1.389.000 habitantes.
Para cada paciente se han recogido las siguientes variables: edad, sexo, tipo de endocarditis, válvula afectada, germen causal, hallazgos ecocardiográficos, complicaciones cardíacas y extracardíacas, tratamiento recibido en la fase hospitalaria, necesidad de cirugía y mortalidad. En el seguimiento se ha analizado la recurrencia de la enfermedad, la necesidad de cirugía o la muerte.
Hasta 1994, para el diagnóstico de endocarditis infecciosa se aplicaron los criterios propuestos por Von Reyn et al 9 utilizándose a partir de entonces los propuestos por Durack et al 10. Siempre fueron excluidos del estudio los pacientes adictos a drogas por vía parenteral, así como los que presentaban episodios de endocarditis sobre cable de marcapasos. Se conside-ró endocarditis sobre prótesis precoz cuando el episodio ocurrió en los dos primeros meses tras la cirugía cardíaca, intermedia si ocurría entre los dos y doce meses después de la intervención y tardía cuando ocurría más allá del primer año de la cirugía. El ecocardiograma transesofágico estuvo disponible en nuestro centro a partir de 1990. Todos los pacientes recibieron tratamiento antibiótico durante 6 semanas según la susceptibilidad antimicrobiana del germen responsable. Se indicó tratamiento quirúrgico en la fase hospitalaria ante alguna de las siguientes situaciones: insuficiencia cardíaca moderada a severa por disfunción protésica, infección perivalvular destructiva, dehiscencia valvular parcial, alteración del sistema de conducción, infecciones causadas por determinados gérmenes virulentos difíciles de erradicar con tratamiento antibiótico solo (hongos, Brucella, Coxiella, etc.), en caso de EISP precoz, embolismos mayores repetidos y ante la persistencia de la sepsis a pesar de un tratamiento antibiótico teóricamente correcto.
Se realizó seguimiento prospectivo a todos los supervivientes a la fase hospitalaria. Se realizaron hemocultivos al mes y a los 2 meses del alta, junto con una revisión clínica y un estudio ecocardiográfico. Si los cultivos resultaban negativos a los dos meses del alta, la enfermedad se consideraba curada. Se consideró mortalidad precoz cuando la muerte ocurría en las 6 semanas siguientes al diagnóstico, recaída cuando se obtenían hemocultivos positivos del mismo germen en los dos primeros meses posteriores al alta del paciente y recurrencia a un nuevo episodio de endocarditis infecciosa causado por un germen diferente o por el mismo microorganismo que causó el episodio inicial cuando tenía lugar más allá de los dos primeros meses tras el alta. Durante el seguimiento, algunos pacientes necesitaron reemplazamiento protésico, bien por repercusiones hemodinámicas causadas por la enfermedad o por recurrencia de la misma.
Análisis estadístico
Todos las variables cualitativas se han expresado en porcentajes y las variables cuantitativas mediante la media ± 1 desviación estándar. Las diferencias existentes entre los distintos grupos de pacientes se han evaluado mediante el test exacto de Fisher o test de la χ 2 para las variables cualitativas, y el test de la t de Student para datos no apareados para las variables cuantitativas.
Se presentan las curvas de supervivencia global (incluyendo la mortalidad precoz) y las curvas de supervivencia a largo plazo en los pacientes que sobrevivieron a la fase activa. Para la presentación de las curvas de supervivencia se utilizó el método actuarial de Kaplan-Meier. La comparación de las curvas de supervivencia de los distintos subgrupos se ha realizado mediante el test de rangos logarítmicos de Mantel. Se considera significativo un valor de p < 0,05. RESULTADOS
Características generales
Nuestra serie está compuesta por 43 casos de endocarditis infecciosa sobre prótesis en pacientes no adictos a drogas por vía parenteral. Treinta y tres casos se produjeron sobre prótesis mecánicas y 10 sobre prótesis biológicas. Hubo ocho casos de EISP precoz (19%), 14 casos de EISP intermedia (32%) y 21 casos de EISP tardía (49%). Durante los 10 años del estudio se han implantado en nuestro centro 1.286 prótesis valvulares (979 mecánicas y 307 biológicas), lo que supone una incidencia acumulada de EISP del 3,34% (un 0,62% de EISP precoz, un 1,09% de EISP intermedia y un 1,63% de EISP tardía). La edad media de los pacientes fue 51 ± 16 años, siendo superior para las EISP tardías respecto a las EISP en el primer año (51 ± 16 frente a 43 ± 20 años; p < 0,1). La proporción de varones a mujeres fue 1 en la EISP precoz, 1,7 en la EISP intermedia y 2,4 en la EISP tardía (p < 0,1). En el 23% de los casos hubo un episodio previo de endocarditis infecciosa. La localización más frecuente de la infección fue mitral (51%), seguida de aórtica (44%) y tricuspídea (5%).
La etiología de la EISP se expone en la tabla 1. No se identificó el germen causal en cinco pacientes (en tres de los ocho casos de EISP precoz, en 1 caso de EISP intermedia y tan sólo en 1 caso de EISP tardía). El germen más frecuente en la EISP precoz fue el enterococo, en la EISP intermedia S. epidermidis y en la EISP tardía S. viridans.
Datos ecocardiográficos
A todos los pacientes se les realizó un estudio ecocardiográfico transtorácico y un estudio transesofágico -a partir de 1990- a los treinta y dos últimos pacientes (74%). Se detectaron vegetaciones con el ecocardiograma en el 67% de los casos. El diámetro medio de la verruga fue de 9 ± 3 mm. La sensibilidad del ecocardiograma en los pacientes a los que se realizaron ambos estudios fue del 22% para el ecocardiograma transtorácico y del 81% para el ecocardiograma transesofágico (p < 0,01). La sensibilidad fue similar para las infecciones de localización mitral y aórtica. Además de las vegetaciones, el ecocardiograma evidenció otros hallazgos o complicaciones, como abscesos periaórticos en 6 casos y dehiscencia protésica en otros 6 casos. En todos estos pacientes, los hallazgos ecocardiográficos indicaron la cirugía en la fase activa.
Curso clínico
Las complicaciones cardíacas y extracardíacas fueron muy habituales (86%) y en similar proporción en los diferentes subtipos de EISP, siendo la más frecuente la aparición de insuficiencia cardíaca (42%), seguida de embolismos (28%), alteraciones neurológicas (19%), persistencia de la sepsis (19%), insuficiencia renal (12%), abscesos metastásicos (7%) y aneurismas micóticos (9%). Las complicaciones cardíacas fueron más frecuentes en las endocarditis infecciosas precoces (75%) respecto a la EISP intermedia (50%) y tardía (24%), (p < 0,05). En la EISP tardía hubo una mayor tasa de persistencia de la sepsis y de complicaciones renales (tabla 2).
Tratamiento
Todos los pacientes recibieron tratamiento antibiótico. Fueron intervenidos en la fase hospitalaria veintitres pacientes (53%), predominando la cirugía electiva sobre la cirugía urgente (el 28 frente al 25%). Se consideró urgente la cirugía que no podía diferirse más de 24 h (en todos los casos la indicación fue insuficiencia cardíaca severa aguda) y electiva la que podía demorarse más tiempo sin riesgo para el paciente. Tanto en la EISP precoz como en la intermedia predominó la cirugía urgente, mientras que en la EISP tardía predominó la cirugía electiva (el 38 frente al 18%; p < 0,05) (tabla 3). Hubo 5 pacientes (12%) que fallecieron el mismo día de su ingreso sin poder recibir tratamiento alguno. La indicación más frecuente de cirugía fue la existencia de insuficiencia cardíaca congestiva por disfunción protésica (11 pacientes) seguida de persistencia de la sepsis (6 pacientes). La causa más frecuente para no indicar tratamiento quirúrgico en la fase hospitalaria fue la buena evolución con tratamiento médico solo y un buen pronóstico a priori, la edad del paciente y la existencia de contraindicación formal para la cirugía.
Mortalidad precoz
Diez pacientes (23%) fallecieron en el hospital. Así mismo, se produjo el fallecimiento de cuatro de los ocho casos de EISP precoz (50%), cuatro de los catorce casos de EISP intermedia (29%) y dos de los 21 casos de EISP tardía (10%). Según el tipo de tratamiento recibido en la fase activa, fallecieron cinco pacientes (25%) del grupo médico y cinco (22%) del grupo medicoquirúrgico (diferencias no significativas). La causa más frecuente de mortalidad precoz fue de origen quirúrgico (cuatro pacientes) seguida de insuficiencia cardíaca y shock cardiogénico (dos pacientes).
Seguimiento
El tiempo medio de seguimiento de los 33 pacientes supervivientes a la fase activa fue de 56 ± 44 meses, con un rango de 12-135 meses.
La supervivencia global (incluyendo la mortalidad en la fase hospitalaria) fue de 67% al año y del 59% a los 5 años, y en el caso de las EISP tardía del 85 y del 80%, respectivamente (fig. 1). Excluyendo a los pacientes que fallecieron en la fase activa, la supervivencia fue del 90% al año y del 82% a los 5 años. En la EISP tardía fue del 94 y del 89%, respectivamente. La probabilidad de estar vivo y sin necesidad de cirugía en el seguimiento de los pacientes supervivientes a la fase activa fue del 86% al año y del 62% a los 5 años; en la EISP tardía del 89 y del 81%, respectivamente. En relación con el tipo de tratamiento recibido en la fase hospitalaria, la supervivencia global fue significativamente inferior en el grupo médico que en el grupo quirúrgico (el 60 frente al 80% al año y el 41 frente al 72% a los 5 años; p < 0,05) (fig. 2). La supervivencia libre de acontecimientos también resultó inferior en el grupo médico (el 69 frente al 93% a los 5 años; p < 0,1).
Fig. 1. Curvas de supervivencia global, incluyendo la mortalidad hospitalaria y tardía, en 43 casos de endocarditis infecciosa sobre prótesis (EISP). Las diferencias entre la endocarditis sobre prótesis tardía y en el primer año tras la intervención son significativas.
Fig. 2. Curvas de supervivencia global en 43 casos de endocarditis infecciosa sobre prótesis (EISP) en relación con el tipo de tratamiento recibido (médico o medicoquirúrgico) en la fase activa de la enfermedad. Las diferencias entre ambas curvas son significativas.
Hubo cinco recurrencias en cuatro de los 33 supervivientes (15%). Dos de estos cuatro pacientes fueron intervenidos quirúrgicamente (en ambos casos se trataba de una endocarditis por fiebre Q). El tercer paciente sufrió una disfunción protésica aguda en un segundo episodio de EISP mitral y el cuarto una disfunción protésica aguda en un tercer episdio de una EISP mitral. Estos dos últimos pacientes fallecieron por shock cardiogénico en las primeras horas tras el ingreso sin haberse podido intervenir. También fallecieron en el seguimiento un paciente por muerte súbita (tenía previamente una disfunción ventricular izquierda severa) y dos pacientes por progresión de su cardiopatía de base (insuficiencia cardíaca congestiva con hipertensión pulmonar). En total fallecieron en el seguimiento 5 pacientes (15%), ocurriendo en la mayoría de los casos en los dos años siguientes al cuadro infeccioso.
Durante el seguimiento, cuatro pacientes (12%) precisaron cirugía, en tres debido a una recurrencia de la enfermedad y el cuarto por un chorro severo periprotésico a los 9 años de una EISP aórtica por fiebre Q. Todos tuvieron un curso postoperatorio favorable, no falleciendo ninguno de estos pacientes.
Al final del seguimiento había 22 pacientes vivos libres de acontecimientos tardíos, lo que supone el 67% de los supervivientes a la fase activa. DISCUSIÓN
La EISP precoz se ha definido clásicamente como aquella que ocurre en los primeros 2 meses posteriores a la cirugía y suele estar causada por contaminación estafilocócica en el período perioperatorio, y la EISP tardía cuando ocurre más allá de esos 2 meses, siendo su patogenia muy similar a la endocarditis sobre válvula nativa 11. Sin embargo, Karchmer et al 12 sugirieron que había casos de infecciones relacionadas con la intervención y que podían manifestarse clínicamente en los primeros 12 meses después del procedimiento, por lo que recomendaban considerar EISP tardías sólo a aquellos casos diagnosticados más allá del primer año poscirugía. En este sentido, en un estudio microbiológico de sensibilidad y resistencia a los antibióticos se observa que la gran mayoría de infecciones por estafilococos coagulasa negativos que ocurren entre los dos meses y el primer año de la intervención son meticilín resistentes y en igual proporción a las infecciones por el mismo germen ocurridas en los dos primeros meses poscirugía, lo que es un fuerte argumento a favor del origen nosocomial de los casos de EISP intermedia 13. A pesar de estos datos, aún no existe uniformidad de criterios clasificatorios de la EISP 14, por lo que en nuestro estudio hemos diferenciado los tres tipos de EISP, lo que facilita la interpretación de nuestros resultados y su comparación con los de otras series.
Como puede observarse en la tabla 1, el espectro microbiológico causante de nuestros casos de EISP es diferente en varios aspectos a los previamente publicados 15,16. A diferencia de otros estudios, sólo dos de los ocho casos de EISP precoz estuvieron causados por estafilococos, lo que puede deberse al reducido tamaño del grupo, pero si consideramos globalmente los casos ocurridos antes del primer año de la intervención, el estafilococo fue el tipo de germen más frecuente (seis de los 22 casos). Coxiella burnetii, un microorganismo infrecuente en otras series, causó 5 casos de EISP, todos ellos tardíos. Esta elevada frecuencia demuestra no sólo la prevalencia de fiebre Q en nuestra área, sino también la cronicidad de la misma; hubo 2 casos de recurrencia de endocarditis por C. burnetii. El germen más frecuente en las EISP tardías fue S. viridans lo que, junto a la menor tasa de complicaciones hospitalarias, menor mortalidad precoz y un mejor pronóstico en el seguimiento (fig. 1), hace pensar que este subtipo de EISP tiene un comportamiento similar en estos aspectos a la endocarditis sobre válvula nativa.
Las complicaciones en la fase inicial fueron muy frecuentes (aparecieron en el 86% de los casos). Esta cifra es similar a la que comunican otros autores y refleja la diversidad de manifestaciones clínicas y la gravedad de esta enfermedad 6-9,13. A diferencia de las EISP tardías, el curso clínico de las EISP precoces fue más agresivo y fulminante. Presentaron insuficiencia cardíaca congestiva seis de los ocho pacientes con EISP precoz. Esta significativamente mayor tasa de complicaciones cardíacas se relacionó con una mayor mortalidad. La mortalidad de la EISP precoz continúa siendo muy alta, entre el 40 y el 75% en diversas series, y se relaciona con gérmenes invasivos que causan abscesos y destrucciones del anillo valvular y, en consecuencia, un mayor número de complicaciones cardíacas 1,2,15. Cuando la cirugía se debe realizar de forma urgente, la mortalidad se eleva considerablemente en relación con la peor situación hemodinámica de los pacientes 17. En nuestra serie fallecieron durante la fase inicial la mitad de los casos de EISP precoz, a pesar de que la mayoría de los pacientes fueron intervenidos (siete de los ocho casos), a menudo con carácter urgente. Respecto a las EISP tardías, si bien tuvieron una tasa global de complicaciones similar, sólo presentaron complicaciones cardíacas el 24%, lo que se relacionó con una tasa de mortalidad en la fase hospitalaria significativamente inferior, del 10%.
En nuestro estudio destaca la elevada tasa de intervenciones quirúrgicas en la fase activa de la enfermedad y el fallecimiento de cinco pacientes en las primeras horas posteriores el ingreso, antes de que pudiera plantearse la cirugía. Comparando la tasa de cirugía en la fase activa de nuestros pacientes con la de otras series, observamos que en nuestra serie las intervenciones son más frecuentes y se realizan de forma electiva, una vez estabilizado el proceso tras el inicio del tratamiento antibiótico 1,2,17,18. No obstante, la tendencia observada en los trabajos publicados en la última década es el aumento del número de pacientes intervenidos en la fase hospitalaria. Así, en la serie de Calderwood et al 7, con un seguimiento medio de 20 meses, fueron intervenidos el 39%, en la serie de EISP tardías de Tornos et al 8, con un seguimiento medio de 54 meses, fueron operados el 29%, y más recientemente, en la serie de Schulz et al 6 con un seguimiento medio de 22 meses, lo fueron el 58%. En la serie que presentamos fueron intervenidos en la fase inicial el 53% de los pacientes. Este aumento progresivo en la tasa de intervenciones quirúrgicas podría deberse entre otras cosas a la incorporación del ecocardiograma transesofágico, que acelera el diagnóstico de la enfermedad además de ayudar a identificar complicaciones relativamente frecuentes y propias de la EISP que per se son indicaciones de cirugía (p. ej., abscesos y seudoaneurismas), lo que permite tomar decisiones terapéuticas más tempranas con el consiguiente beneficio y el menor riesgo de mortalidad. El ecocardiograma transesofágico es, por tanto, una herramienta útil en la monitorización de la enfermedad, de gran ayuda para decidir qué enfermos deben ser intervenidos 5,19. En este sentido, la mortalidad hospitalaria de los grupos médico y quirúrgico fue muy similar, lo que indica que fueron remitidos a cirugía aquellos pacientes que tenían un mayor riesgo real de muerte por tener probablemente complicaciones que se resolvían con la cirugía. Si observamos las curvas de supervivencia de ambos subgrupos, apreciamos que la supervivencia global de los pacientes intervenidos en la fase hospitalaria es significativamente superior a la de aquellos que recibieron sólo tratamiento médico.
En los escasos estudios de seguimiento de la EISP, un considerable porcentaje de los pacientes tuvieron que ser intervenidos, lo que contrasta con nuestros resultados. Frente al 27-40% de otros autores 4-8, nosotros tenemos una tasa de cirugía en el seguimiento del 12%, en la mayoría de los casos en relación con un nuevo episodio de endocarditis infecciosa. Esta baja tasa de cirugía se relacionó con una mortalidad tardía también inferior a la de las series mencionadas. La mayoría de los pacientes que fallecieron en el seguimiento habían recibido sólo tratamiento médico en la fase inicial, lo que indica que se debe llevar a cabo un seguimiento estrecho de estos pacientes una vez dados de alta del hospital, ya que el riesgo de cirugía y de mortalidad tardía que presentan es mayor. Al igual que en otras series 6-8, la mortalidad tardía del grupo médico fue significativamente superior a la del grupo quirúrgico (el 26 frente al 5%; p < 0,05).
Nuestros datos sugieren que una actitud más agresiva durante la fase activa de la enfermedad, entendida como una mayor tasa de indicación temprana de cirugía en el tratamiento de la EISP, puede mejorar la supervivencia a largo plazo sin aumentar la mortalidad precoz. Sin embargo, en los casos de EISP sin factores de mal pronóstico y buena evolución, el tratamiento antibiótico ofrece también unos resultados favorables a largo plazo. La EISP precoz continúa teniendo un pronóstico infausto a pesar de necesitar en la mayoría de los casos un tratamiento combinado medicoquirúrgico, por lo que nuestros esfuerzos se deben centrar en su profilaxis.
Bibliografía
[1]
Infectious disorders of prosthetic valves and intravascular devices. En: Mandell GL, Douglas RG Jr, Bennett JE, editores. Principles and Practice of Infectious Diseases (3.
[2]
Prosthetic valve endocarditis. Circulation 1984; 69: 223-232.
[3]
The long term prognosis of infective endocarditis. Eur Heart J 1995; 16 (Supl B): 48-53.
[4]
Natural history and prognosis in infective endocarditis. Rev Esp Cardiol 1998; 51 (Supl 2): 40-43.
[5]
Comparison of transthoracic and transesophageal echocardiography for detection of abnormalities of prosthetic and bioprosthetic valves in the mitral and aortic positions. Am J Cardiol 1993; 71: 210-215.
[6]
Clinical outcome and echocardiographic findings of native and prosthetic valve endocarditis in the 1990's. Eur Heart J 1996; 17: 281-288.
[7]
Prosthetic valve endocarditis. Analysis of factors affecting outcome of therapy. J Thorac Cardiovasc Surg 1986; 92: 776-783.
[8]
Clinical outcome and long-term prognosis of late prosthetic valve endocarditis: a 20-year experience. Clin Infect Dis 1997; 24: 381-386.
[9]
Infective endocarditis: an analysis based on strict case definitions. Ann Intern Med 1981; 94: 505-517.
[10]
New criteria for diagnosis of infective endocarditis: utilization of specific echocardiographic findings. Am J Med 1994; 96: 200-209.
[11]
Prosthetic valve endocarditis -analysis of 38 cases. Circulation 1973; 48: 365-377.
[13]
Risk factors for the development of prosthetic valve endocarditis. Circulation 1985, 72: 31-37.
[14]
The risk of infective endocarditis after cardiac surgical and interventional procedures. Eur Heart J 1995; 16 (Supl B): 7-14.
[15]
Early infective endocarditis on prosthetic valves. Eur Heart J 1995; 16 (Supl B): 32-38.
[16]
Late prosthetic valve endocarditis. Eur Heart J 1995; 16 (Supl B): 39-47.
[17]
Editorial response: the role of valve replacement in the treatment of prosthetic valve endocarditis. Clin Infect Dis 1998; 26: 1310-1311.
[18]
Early and late survival after surgical treatment of culture-positive active endocarditis. Mayo Clin Proc 1995; 70: 517-525.
[19]
Surgical treatment of infective endocarditis. Eur Heart J 1995; 16 (Supl B): 94-98.