Después del alta se vuelve a hospitalizar a un número significativo de pacientes con infarto agudo de miocardio (IAM), lo cual tiene una repercusión importante en los costes de la asistencia sanitaria1. Dado que algunos de estos reingresos pueden indicar una asistencia hospitalaria deficiente2 y tal vez se pudiera evitar muchos de ellos, conviene obtener un mejor conocimiento de sus características3. De hecho, las tasas de reingreso son un componente significativo de las estrategias actuales de mejora de la calidad.
En un estudio previo, se analizaron las tasas de reingreso por enfermedades cardiacas después de un IAM utilizando el Conjunto Mínimo Básico de Datos de alta del Sistema Nacional de Salud de España4. En esta carta, se presenta un subanálisis centrado en las diferencias de las tasas de reingreso entre el IAM con elevación del segmento ST (IAMCEST) y el IAM sin elevación del segmento ST (IAMSEST).
La metodología utilizada se ha descrito en una publicación previa4. De manera resumida, empleando el Conjunto Mínimo Básico de Datos de altas hospitalarias del Sistema Nacional de Salud de España, se identificó en total a 33.538 pacientes con un seguimiento de al menos 1 año: 18.189 pacientes (54,2%) con IAMCEST (códigos 410.*1, excepto 410.71) y 15.349 (48,5%) con IAMSEST (código 410.71 para el IAMSEST). Se calcularon las tasas de reingreso estandarizadas según el riesgo hospitalario mediante un modelo multinivel.
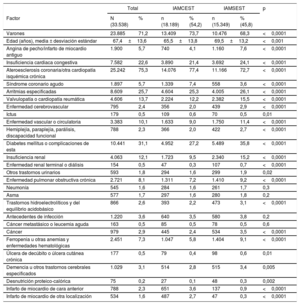
Las características de los pacientes se presentan en la tabla 1. Las tasas de reingreso fueron del 4,7% a los 30 días, el 8,1% a los 3 meses y el 18,1% a 1 año en el caso del IAMCEST y del 6,3% a los 30 días, el 10,8% a los 3 meses y el 22,7% a 1 año entre los pacientes con IAMSEST (p < 0,001 para todas las comparaciones). Las tasas de reingreso estandarizadas según el riesgo a los 30 días, a los 3 meses y a 1 año fueron ligeramente inferiores entre los pacientes con IAMCEST que entre aquellos con IAMSEST (el 17,3% ± 4,7% frente al 18,5% ± 4,7% a 1 año; p < 0,001). La tasa de mortalidad por enfermedad cardiaca a 1 año (el 1,5 frente al 2,7%; p < 0,001) y el riesgo de insuficiencia cardiaca (el 24,8 frente al 28,8%; p < 0,001) fueron también inferiores en los pacientes con IAMCEST.
Características basales de los pacientes con IAMCEST y IAMSEST, y diferencias entre ellos
| Total | IAMCEST | IAMSEST | p | ||||
|---|---|---|---|---|---|---|---|
| Factor | N (33.538) | % | n (18.189) | % (54,2) | n (15.349) | % (45,8) | |
| Varones | 23.885 | 71,2 | 13.409 | 73,7 | 10.476 | 68,3 | <0,0001 |
| Edad (años), media ± desviación estándar | 67,4±13,6 | 65,5±13,8 | 69,5±13,2 | <0,001 | |||
| Angina de pecho/infarto de miocardio antiguo | 1.900 | 5,7 | 740 | 4,1 | 1.160 | 7,6 | <0,0001 |
| Insuficiencia cardiaca congestiva | 7.582 | 22,6 | 3.890 | 21,4 | 3.692 | 24,1 | <0,0001 |
| Ateroesclerosis coronaria/otra cardiopatía isquémica crónica | 25.242 | 75,3 | 14.076 | 77,4 | 11.166 | 72,7 | <0,0001 |
| Síndrome coronario agudo | 1.897 | 5,7 | 1.339 | 7,4 | 558 | 3,6 | <0,0001 |
| Arritmias especificadas | 8.609 | 25,7 | 4.604 | 25,3 | 4.005 | 26,1 | <0,0001 |
| Valvulopatía o cardiopatía reumática | 4.606 | 13,7 | 2.224 | 12,2 | 2.382 | 15,5 | <0,0001 |
| Enfermedad cerebrovascular | 795 | 2,4 | 356 | 2,0 | 439 | 2,9 | <0,0001 |
| Ictus | 179 | 0,5 | 109 | 0,6 | 70 | 0,5 | 0,01 |
| Enfermedad vascular o circulatoria | 3.383 | 10,1 | 1.633 | 9,0 | 1.750 | 11,4 | <0,0001 |
| Hemiplejía, paraplejía, parálisis, discapacidad funcional | 788 | 2,3 | 366 | 2,0 | 422 | 2,7 | <0,0001 |
| Diabetes mellitus o complicaciones de esta | 10.441 | 31,1 | 4.952 | 27,2 | 5.489 | 35,8 | <0,0001 |
| Insuficiencia renal | 4.063 | 12,1 | 1.723 | 9,5 | 2.340 | 15,2 | <0,0001 |
| Enfermedad renal terminal o diálisis | 154 | 0,5 | 47 | 0,3 | 107 | 0,7 | <0,0001 |
| Otros trastornos urinarios | 593 | 1,8 | 294 | 1,6 | 299 | 1,9 | 0,02 |
| Enfermedad pulmonar obstructiva crónica | 2.721 | 8,1 | 1.311 | 7,2 | 1.410 | 9,2 | <0,0001 |
| Neumonía | 545 | 1,6 | 284 | 1,6 | 261 | 1,7 | 0,3 |
| Asma | 577 | 1,7 | 297 | 1,6 | 280 | 1,8 | 0,2 |
| Trastornos hidroelectrolíticos y del equilibrio acidobásico | 866 | 2,6 | 393 | 2,2 | 473 | 3,1 | <0,0001 |
| Antecedentes de infección | 1.220 | 3,6 | 640 | 3,5 | 580 | 3,8 | 0,2 |
| Cáncer metastásico o leucemia aguda | 163 | 0,5 | 85 | 0,5 | 78 | 0,5 | 0,6 |
| Cáncer | 979 | 2,9 | 445 | 2,4 | 534 | 3,5 | <0,0001 |
| Ferropenia u otras anemias y enfermedades hematológicas | 2.451 | 7,3 | 1.047 | 5,8 | 1.404 | 9,1 | <0,0001 |
| Úlcera de decúbito o úlcera cutánea crónica | 177 | 0,5 | 79 | 0,4 | 98 | 0,6 | 0,01 |
| Demencia u otros trastornos cerebrales especificados | 1.029 | 3,1 | 514 | 2,8 | 515 | 3,4 | 0,005 |
| Desnutrición proteico-calórica | 75 | 0,2 | 27 | 0,1 | 48 | 0,3 | 0,002 |
| Infarto de miocardio de cara anterior | 788 | 2,3 | 651 | 3,6 | 137 | 0,9 | <0,0001 |
| Infarto de miocardio de otra localización | 534 | 1,6 | 487 | 2,7 | 47 | 0,3 | <0,0001 |
IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IAMSEST: infarto agudo de miocardio sin elevación del segmento ST.
Se observaron diferencias significativas en las tasas de reingreso entre los diferentes tipos de hospitales, tanto en el IAMCEST como en el IAMSEST, de tal manera que las tasas fueron inferiores en los hospitales que trataban a un mayor número de pacientes (más de 204 altas de IAM) (el 25 frente al 19% en el caso del IAMCEST; el 31,5 frente al 29% en el IAMSEST, a 1 año; p < 0,001) y que disponían de laboratorio de hemodinámica (solo en el caso del IAMCEST).
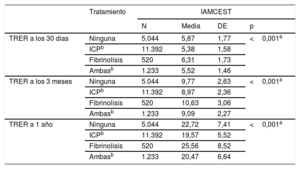
Se observaron unas tasas de reingreso inferiores en los pacientes con IAMCEST tratados con intervención coronaria percutánea (ICP) en su episodio índice (tabla 2), así como en los pacientes con IAMSEST (el 7,2% a los 30 días, el 13,4% a los 3 meses y el 27,5% a 1 año con ICP, frente al 7,4% a los 30 días, el 14,2% a los 3 meses y el 28,7% a 1 año sin tratamiento de revascularización; p < 0,001 para todas las comparaciones). Se observaron diferencias significativas entre las tasas de reingreso estandarizadas según el riesgo en función de la unidad médica encargada de la asistencia del IAM, de tal manera que las unidades de cardiología (el 5,4% a los 30 días, el 9,1% a los 3 meses y el 20,1% a 1 año en el caso del IAMCEST y el 7,2% a los 30 días, el 13,5% a los 3 meses y el 27,8% a 1 año en el caso del IAMSEST) tuvieron un número de reingresos inferior al observado en otros servicios médicos (el 6,1% a los 30 días, el 10,2% a los 3 meses y el 23,2% a 1 año en el IAMCEST y el 7,7% a los 30 días, el 14,9% a los 3 meses y el 29,3% a 1 año en el IAMSEST; p < 0,001 para todas las comparaciones).
Tasas de reingreso según el tipo de tratamiento recibido en el IAMCEST
| Tratamiento | IAMCEST | ||||
|---|---|---|---|---|---|
| N | Media | DE | p | ||
| TRER a los 30 días | Ninguna | 5.044 | 5,87 | 1,77 | <0,001a |
| ICPb | 11.392 | 5,38 | 1,58 | ||
| Fibrinolisis | 520 | 6,31 | 1,73 | ||
| Ambasb | 1.233 | 5,52 | 1,46 | ||
| TRER a los 3 meses | Ninguna | 5.044 | 9,77 | 2,63 | <0,001a |
| ICPb | 11.392 | 8,97 | 2,36 | ||
| Fibrinolisis | 520 | 10,63 | 3,06 | ||
| Ambasb | 1.233 | 9,09 | 2,27 | ||
| TRER a 1 año | Ninguna | 5.044 | 22,72 | 7,41 | <0,001a |
| ICPb | 11.392 | 19,57 | 5,52 | ||
| Fibrinolisis | 520 | 25,56 | 8,52 | ||
| Ambasb | 1.233 | 20,47 | 6,64 | ||
DE: desviación estándar; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; ICP: intervención coronaria percutánea; TRER: tasas de reingreso estandarizadas según el riesgo.
Se analizaron solo los reingresos relacionados con una enfermedad cardiaca en vez de los reingresos por cualquier causa, para centrarse en los relacionados con el ingreso índice, según lo propuesto por Southern et al.5.
Este estudio tiene varias limitaciones. A pesar de ser un análisis retrospectivo, el uso de registros administrativos para estimar los resultados clínicos en los servicios de salud está validado y actualmente otros autores recurren a ellos. En este estudio se utilizó el modelo elaborado por Medicare & Medicaid Services. Por lo que respecta a los modelos de ajuste, hay factores de confusión imposibles de identificar pero que pueden tener una repercusión importante. No obstante, por lo que respecta a su capacidad predictiva, los modelos empleados en este estudio pueden compararse favorablemente con otros publicados.
Este estudio pone de manifiesto que, en el Sistema Nacional de Salud de España, la probabilidad de reingreso a corto y medio plazo y la probabilidad de muerte o insuficiencia cardiaca en el primer año son superiores después de un IAMSEST en comparación con lo que se observa tras un IAMCEST. Además, las tasas de reingreso en ambos tipos de IAM se asociaron con algunas de las características del hospital, el alta de una unidad de cardiología y la realización de una ICP durante la hospitalización índice. En España se han observado diferencias interregionales e interhospitalarias por lo que respecta al tratamiento de los IAM6. Mientras que a los pacientes con IAMCEST se los suele tratar con una revascularización urgente, la estrategia terapéutica en el IAMSEST es extremadamente diversa y en la mayoría de los casos no se practica a los pacientes una angiografía coronaria en los plazos recomendados en las guías. Nuestros resultados indican que para los pacientes con IAMSEST también puede ser beneficioso emplear redes de asistencia que favorezcan el uso de ICP y la participación de servicios de cardiología con un volumen de casos suficiente.
FINANCIACIÓNEl trabajo fue financiado por subvenciones no condicionadas de la Fundación Interhospitalaria para Investigación Cardiovascular y Laboratorios Menarini S.L. (proyecto RECALCAR).
.
Los autores dan las gracias al Ministerio de Salud, Servicios Sociales e Igualdad de España por la ayuda prestada a la Sociedad Española de Cardiología para el desarrollo del estudio RECALCAR, y expresan su especial gratitud a la Dirección General de Salud Pública, Calidad e Innovación.