Aunque prasugrel y ticagrelor son los fármacos de elección en el síndrome coronario agudo, tienen un perfil más limitado que clopidogrel debido al riesgo hemorrágico1. Se desconoce el porcentaje de pacientes que podrían tener contraindicaciones o limitaciones derivadas de sus características clínicas. Analizamos dicho porcentaje en una cohorte no seleccionada de pacientes consecutivos provenientes de varios centros españoles con síndrome coronario agudo en sus diversas manifestaciones.
Desde el 1 de octubre de 2013 y en 17 hospitales con laboratorio de hemodinámica, uno por comunidad autónoma, se estudió a 25 pacientes consecutivos con diagnóstico de síndrome coronario agudo en cualquiera de sus formas. Solamente se excluyó a aquellos con anticoagulación oral. Se estudiaron sus características basales, el tratamiento antiagregante y las características que podrían suponer limitación o contraindicación para su uso.
Se consideró no indicado el prasugrel, según ficha técnica, que no se practicara intervención coronaria percutánea y contraindicación, la hemorragia activa y el antecedente de accidente cerebrovascular (ACV) y accidente isquémico transitorio (AIT). Se consideró limitación la edad ≥ 75 años y peso < 60kg. Las contraindicaciones del ticagrelor, según ficha técnica, fueron hemorragia patológica activa y hemorragia intracraneal previa. Se consideró limitación según datos de la literatura el antecedente de AIT o ACV no hemorrágico2,3, broncopatía moderada o grave4 y el filtrado glomerular ≤ 30ml/h5.
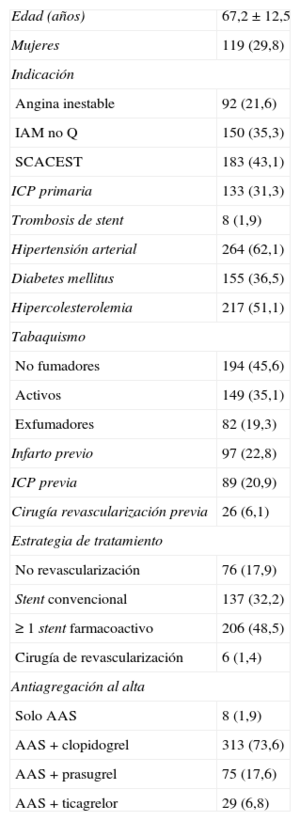
Se estudió a 425 pacientes. La tabla 1 muestra las características basales y la estrategia de tratamiento y antiagregación y la tabla 2, los factores condicionantes. Se consideró no candidatos a prasugrel a 210 pacientes (49,4%), por no realizarse intervención coronaria percutánea en 84 (19,3%), por edad ≥ 75 años a 139 (32,7%), por peso < 60kg a 15 (3,5%) o por antecedente de AIT o ACV a 40 (9,4%). Con ticagrelor, de 82 pacientes (19,3%), podrían tener limitaciones por broncopatía obstructiva moderada o grave 42 (9,9%), ACV o AIT 40 (9,4%) o filtrado glomerular < 30ml/h 13 (3,1%). Se observó gran variabilidad entre centros en la penetración de estos fármacos (del 5 al 60%).
Características clínicas y medicación antiagregante (n = 425)
| Edad (años) | 67,2 ± 12,5 |
| Mujeres | 119 (29,8) |
| Indicación | |
| Angina inestable | 92 (21,6) |
| IAM no Q | 150 (35,3) |
| SCACEST | 183 (43,1) |
| ICP primaria | 133 (31,3) |
| Trombosis de stent | 8 (1,9) |
| Hipertensión arterial | 264 (62,1) |
| Diabetes mellitus | 155 (36,5) |
| Hipercolesterolemia | 217 (51,1) |
| Tabaquismo | |
| No fumadores | 194 (45,6) |
| Activos | 149 (35,1) |
| Exfumadores | 82 (19,3) |
| Infarto previo | 97 (22,8) |
| ICP previa | 89 (20,9) |
| Cirugía revascularización previa | 26 (6,1) |
| Estrategia de tratamiento | |
| No revascularización | 76 (17,9) |
| Stent convencional | 137 (32,2) |
| ≥ 1 stent farmacoactivo | 206 (48,5) |
| Cirugía de revascularización | 6 (1,4) |
| Antiagregación al alta | |
| Solo AAS | 8 (1,9) |
| AAS + clopidogrel | 313 (73,6) |
| AAS + prasugrel | 75 (17,6) |
| AAS + ticagrelor | 29 (6,8) |
AAS: ácido acetilsalicílico; IAM: infarto agudo de miocardio; ICP: intervención coronaria percutánea; SCACEST: síndrome coronario agudo con elevación del segmento ST.
Los valores expresan media ± desviación estándar o n (%).
Factores condicionantes para el uso de los nuevos angiagregantes
| Posibles factores condicionantes para el uso de prasugrel | |
| Ausencia de indicación | |
| No practicarse ICP | 84 (19,3) |
| Limitaciones | |
| Edad ≥ 75 años | 139 (32,7) |
| ACV o AIT previo | 40 (9,4) |
| AIT | 24 (5,6) |
| ACV isquémico | 12 (2,8) |
| ACV hemorrágico | 4 (0,9) |
| Peso < 60 kg | 15 (3,5) |
| Total de pacientes con condicionantes | 210 (49,4) |
| Posibles factores condicionantes para el uso de ticagrelor | |
| Broncopatía obstructiva moderada o grave | 42 (9,9) |
| ACV o AIT previo | 40 (9,4) |
| AIT | 24 (5,6) |
| ACV isquémico | 12 (2,8) |
| ACV hemorrágico | 4 (0,9) |
| Filtrado glomerular ≤ 30 ml/h | 13 (3,1) |
| Total de pacientes con condicionantes | 82 (19,3) |
| Posible condicionante para el uso de ambos fármacos | 67 (15,8) |
ACV: accidente cerebrovascular; AIT: accidente isquémico transitorio; ICP: intervención coronaria percutánea.
Los valores expresan n (%).
Con respecto a prasugrel y debido a que el TRITON (Trial to Assess Improvement in Therapeutic Outcomes by Optimizing Platelet Inhibition With Prasugrel) solamente incluyó a pacientes con intervencionismo percutáneo y registró complicaciones hemorrágicas en algunos subgrupos, su perfil es más limitado que el de clopidogrel. En nuestra serie, la tercera parte tenía 75 o más años; casi 1/10, AIT o ACV previos, y el 3,5%, peso < 60kg. Añadiendo casi un 20% adicional por ausencia de intervención coronaria percutánea, estos aspectos excluyeron a casi la mitad de los pacientes y subrayan la necesidad de atención en la prescripción, como se demostró en el estudio PINNACLE6, registro estadounidense sobre 27.533 pacientes con prasugrel, en el que se pautó al 13,9% con AIT o ACV previo. Estos aspectos pueden tener especial relevancia en el infarto con elevación del ST, pues por las condiciones urgentes puede haber conocimiento incompleto de los antecedentes clínicos.
En relación con ticagrelor, una molécula diferente que el clopidogrel y semejante a la adenosina, suma al efecto antiagregante la inhibición de la recaptación de esta por los hematíes, con lo que aumenta la concentración plasmática. Al demostrar beneficio en el PLATO (Platelet Inhibition and Patient Outcomes) tanto en manejo invasivo como conservador, está indicado en todo tipo de síndrome coronario agudo en ausencia de contraindicaciones como hemorragia patológica activa y hemorragia intracraneal previa. En nuestra serie el 0,9% tenía contraindicación por dicho antecedente.
Además consideramos como posibles limitaciones, según datos de la literatura, la presencia de broncopatía obstructiva moderada o grave, la insuficiencia renal con filtrado < 30ml/h y el AIT y el ACV isquémico. En el PLATO, el 14,5% de los pacientes con ticagrelor y el 8,7% con clopidogrel reportaron disnea, y al 0,4 y el 0,3% se los clasificó como graves4. Sin embargo, en la mayoría son leves y, al no causar cambio estructural pulmonar, son reversibles al interrumpir la administración del fármaco. En segundo lugar, aunque es en insuficiencia renal donde se muestra más eficaz, solamente se incluyó a 214 pacientes con filtrado < 30ml/h, y en ellos hubo doble frecuencia de sangrado con ticagrelor (20%) que con clopidogrel (10%)5. Por último, también parece razonable plantear una posible limitación en los casos de ACV o AIT previos, pues solamente se incluyó al 6,2% con este antecedente y, aunque las cifras de complicaciones eran pequeñas3, hubo más sangrados intracraneales con ticagrelor2. De hecho, en el estudio PEGASUS, que evalúa el ticagrelor frente a clopidogrel en 21.000 pacientes con infarto previo, el propio promotor ha excluido a los pacientes con ACV previo. En nuestro estudio la posible limitación por filtrado < 30ml/h, ACV o AIT previos y broncopatía moderada o grave supuso el 3,1, el 9,4 y el 9,9% respectivamente, representando el 19,5% de pacientes con potencial limitación.
En conclusión, existen factores limitantes además del económico para los nuevos antiagregantes en el síndrome coronario agudo, que podrían afectar a casi la mitad de los pacientes con prasugrel y 1 de cada 5 con ticagrelor. Las diferencias en la utilización de los nuevos antiagregantes entre centros hospitalarios son muy notables.
Colaboradores: Felipe Hernández-Hernández, Pilar Carrillo-Sáez, Ignacio Cruz-González, Eduardo Pinar-Bermúdez, Garikoitz Lasa-Larraya, Pilar Mañas, Valeriano Ruiz-Quevedo, Jeremías Bayón, Sergio Rodríguez-Leiras, Silvia Gopar-Gopar y Esther Sánchez-Insa.