El implante percutáneo de válvula aórtica (TAVI) es una opción consolidada con un número de indicaciones creciente. La cirugía cardiaca previa incrementa el riesgo estimado, por lo que es cada vez más común el implante de TAVI en este subgrupo de pacientes. Una situación que reviste especial interés es la de los pacientes portadores de prótesis mitral previa (PMP). La posible interacción entre el TAVI y la PMP hace que esta intervención resulte técnicamente más compleja, por lo que la experiencia acumulada hasta la fecha tiene gran relevancia desde el punto de vista de la práctica clínica. El objetivo de esta revisión sistemática es comunicar toda la evidencia publicada hasta este momento sobre el implante de TAVI en pacientes con PMP. Se realizó una exhaustiva búsqueda bibliográfica mediante PubMed, EMBASE y Cochrane Library: se usan los términos “transcatheter”, “percutaneous”, “aortic valve intervention” y/o “replacement” y “previous mitral intervention”, “surgery”, “replacement” y/o “prostheses”. A continuación se realizó un análisis descriptivo sobre el total de pacientes (n=97) y otro univariable para determinar los predictores de complicaciones entre los pacientes de los que se reportaron datos individuales (n=57).
Se encontró un total de 97 pacientes en 24 publicaciones (tabla del material suplementario), entre 20081 y 2016, entre las que destaca la serie de Barbanti et al.2. Las principales características de la población total fueron una media de edad de 75,5±9,6 (31-93) años y un 80,4% de mujeres. Un 34% presentaba disfunción ventricular grave y el 95% estaban en clase funcional III-IV de la New York Heart Association. El riesgo quirúrgico medio según la puntuación de la Society of Thoracic Surgeons (STS) fue de 16,6%±13,8% (intervalo, 3,3-75%), con el 72,4% de alto riesgo y el 27,6% de riesgo intermedio. La media de tiempo entre la intervención mitral y el TAVI fue 14,5±5,6 (2-28) años. El 80,4% tenía prótesis mecánica; el 17,5%, biológica y el 2,1% únicamente anillo protésico. El abordaje fue transfemoral en 57 pacientes (58,8%), transapical en 33, transaórtico en 4 y transaxilar en 3. En el 94,9% se realizó previamente valvuloplastia, y en un 81,6% de ellos se utilizó para determinar el riesgo de interacción con la PMP mediante guía ecocardiográfica transesofágica. Los dispositivos empleados fueron: CoreValve (Medtronic; Minnesotta, Estados Unidos) en 50 pacientes, Edwards SAPIEN (Edwards Lifesciences; Irvine, California, Estados Unidos) en 44 y ACURATE TA (Symetis SA; Ecublens, Suiza), Engager (Medtronic, Minnesotta, Estados Unidos) y JenaValve (JenaValve Technology GmbH; Alemania) en 1 paciente cada una.
Se produjeron complicaciones intrahospitalarias en el 19,8% de los pacientes, el 11,3% con hemorragia mayor, e interacción con la PMP en un 7,2% de los pacientes. En 1 caso esto obligó a traccionar la válvula a la aorta ascendente por deterioro hemodinámico rápido, en otro caso se produjo insuficiencia aórtica grave por interacción con la PMP, que se pudo resolver mediante posdilatación secuencial, y en un tercer caso fue necesaria la cirugía abierta programada. Otras complicaciones fueron necesidad de marcapasos (1%), endocarditis (1%) e ictus durante el procedimiento (1%). Se determinaron entre los pacientes con datos individuales (n=57) los predictores de estas complicaciones (se excluye la necesidad de marcapasos definitivo, aparentemente infrarreportada). Los principales factores asociados aparecen resumidos en la tabla. Un 50% de las complicaciones se relacionaron con la interacción con la PMP (p<0,001) y esto condicionó una menor tasa de éxito del procedimiento según los criterios de la Valve Academic Research Consortium (VARC-2) (el 50 frente al 100%; p<0,001). Todos los casos de interacción ocurrieron con las prótesis de tipo autoexpandible (p=0,053 al compararlo con el resto de prótesis percutáneas), mientras que el tipo de prótesis mitral no presentó asociación estadística con dicha interacción; sin embargo, 5 de las 6 complicaciones se dieron en pacientes con prótesis mecánicas (el 80% en las bidisco y el 20% en las demás; p=0,638).
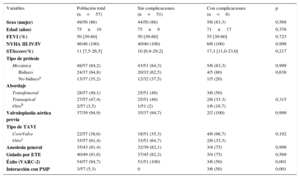
Características basales de los pacientes con prótesis mitral previa sometidos a implante de TAVI, según complicaciones intrahospitalarias
| Variables | Población total (n=57) | Sin complicaciones (n=51) | Con complicaciones (n=6) | p |
|---|---|---|---|---|
| Sexo (mujer) | 49/56 (86) | 44/50 (88) | 5/6 (83,3) | 0,569 |
| Edad (años) | 75±10 | 75±9 | 71±17 | 0,376 |
| FEVI (%) | 50 [30-60] | 50 [30-60] | 55 [30-60] | 0,723 |
| NYHA III-IV/IV | 46/46 (100) | 40/40 (100) | 6/6 (100) | 0,999 |
| STSscore(%) | 11 [7,5-26,5] | 10 [6,9-29,2] | 17,1 [11,0-23,0] | 0,217 |
| Tipo de prótesis | ||||
| Mecánica | 48/57 (84,2) | 43/51 (84,3) | 5/6 (83,3) | 0,999 |
| Bidisco | 24/37 (64,8) | 20/32 (62,5) | 4/5 (80) | 0,638 |
| No bidiscoa | 13/37 (35,2) | 12/32 (37,5) | 1/5 (20) | |
| Abordaje | ||||
| Transfemoral | 28/57 (49,1) | 25/51 (49) | 3/6 (50) | 0,315 |
| Transapical | 27/57 (47,4) | 25/51 (49) | 2/6 (33.3) | |
| Otrob | 2/57 (3,5) | 1/51 (2) | 1/6 (16.7) | |
| Valvuloplastia aórtica previa | 37/39 (94,9) | 35/37 (94,7) | 2/2 (100) | 0,999 |
| Tipo de TAVI | ||||
| CoreValve | 22/57 (38,6) | 18/51 (35,3) | 4/6 (66,7) | 0,192 |
| Otroc | 35/57 (61,4) | 33/51 (64,7) | 2/6 (33,3) | |
| Anestesia general | 35/43 (81,4) | 32/39 (82,1) | 3/4 (75) | 0,999 |
| Guiado por ETE | 40/49 (81,6) | 37/45 (82,2) | 3/4 (75) | 0,569 |
| Éxito (VARC-2) | 54/57 (94,7) | 51/51 (100) | 3/6 (50) | 0,001 |
| Interacción con PMP | 3/57 (5,3) | 0 | 3/6 (50) | 0,001 |
ETE: ecocardiograma transesofágico; FEVI: fracción de eyección del ventrículo izquierdo; NYHA: clase funcional de la New York Heart Association; PMP: prótesis mitral previa; TAVI: implante percutáneo de válvula aórtica; VARC: Valve Academic Research Consortium.
Las variables cuantitativas se representan como media±desviación estándar (comparación con prueba de la t de Student) o mediana [intervalo intercuartílico] en caso de distribución no normal (comparación con la prueba de la U de Mann-Whitney). Las variables cualitativas —representadas como n/N (%)— se compararon mediante la prueba de la χ2 o el test exacto de Fisher.
Por lo tanto, la interacción de un TAVI con una PMP es poco frecuente (un ∼3% de los casos), y ocurre fundamentalmente con prótesis de tipo mecánico, quizá con más incidencia si esta es bidisco. Otro factor que condicionó mayor interacción fue el empleo de prótesis autoexpandible con mayor extensión en el tracto de salida del ventrículo izquierdo, lo cual probablemente deba inclinar a un uso preferente de dispositivos expandibles con balón en ausencia de otros condicionantes. La experiencia con nuevos dispositivos que presentan mecanismos de liberación alternativos o incluso recapturables aún es escasa para extraer conclusiones, por lo que su empleo deberá ser extremadamente cauteloso en este contexto. Hasta la fecha, el uso de prótesis expandibles con balón parece ser el que ha presentado mejor resultado en pacientes con PMP.
Pese a la relativamente infrecuente interacción de los TAVI con la PMP, este problema supuso el 50% de las complicaciones intrahospitalarias (si se excluyen los trastornos de la conducción) y, a su vez, un descenso significativo en la tasa de éxito atendiendo a los criterios VARC-2, aun cuando en general esta complicación pudo resolverse de manera satisfactoria durante la intervención.
Sin duda, existe un sesgo de publicación y por tanto son necesarias series mayores e idealmente análisis aleatorizados para evaluar la mejor alternativa en este grupo de pacientes técnicamente complejos. En cualquier caso, una buena planificación mediante pruebas de imagen que incluyan tomografía computarizada para estimar la distancia prótesis-anillo aórtico (≥ 3mm si la vía es transapical y 7mm si es transfemoral)3 y ecocardiografía transesofágica durante la intervención puede ayudar a evitar tan temida complicación independientemente del tipo de TAVI empleado.