Los sistemas de red han mostrado reducciones en el tiempo de reperfusión de los pacientes con infarto de miocardio con elevación del segmento ST (IAMCEST), así como en la mortalidad hospitalaria. Sin embargo, los datos no se han desglosado por sexo. El objetivo de este estudio es analizar la influencia del sistema de red en las diferencias de sexo en la intervención coronaria percutánea primaria (ICPp) y la mortalidad hospitalaria durante 2005-2015.
MétodosSe utilizó el Conjunto Mínimo de Datos Básicos del Sistema Nacional de Salud para identificar a los pacientes con IAMCEST. Se utilizaron modelos de regresión logística multinivel y análisis de regresión de Poisson para calcular la razón de mortalidad hospitalaria estandarizada por riesgo y las tasas de incidencia (IRR).
ResultadosEntre 324.998 IAMCEST, se seleccionaron 277.281 tras las exclusiones (el 29% mujeres). Incluso cuando se establecieron las redes IAMCEST, el uso de la reperfusión (ICP, fibrinolisis y revascularización quirúrgica) fue menor en las mujeres que en los varones durante 11 años: el 56,6 frente al 75,6% y el 36,4 frente al 57% (ambos, p<0,001). La ICPp aumentó del 34,9 al 68,1% (IRR=1,07) y del 21,7 al 51,7% (IRR=1,08). La tasa bruta de mortalidad hospitalaria fue mayor entre las mujeres (el 9,3 frente al 18,7%; p <0,001), y disminuyó durante 2005-2015 (varones, IRR=0,97; mujeres, IRR=0,98; ambos, p <0,001). Ser mujer fue un factor independiente de riesgo de mortalidad (OR ajustada=1,23; p <0,001). La razón de mortalidad hospitalaria estandarizada por riesgo fue menor para las mujeres cuando las redes IAMCEST estaban presentes (el 16,9 frente al 19,1%; p <0,001). La ICPp y la presencia de redes IAMCEST se asociaron con una menor mortalidad hospitalaria entre las mujeres (respectivamente, OR ajustada=0,30 y OR=0,75; p <0,001).
ConclusionesLas mujeres tuvieron menor probabilidad de tratarse con ICPp y presentaron una mayor mortalidad hospitalaria que los varones durante 11 años, a pesar de la presencia de sistemas de red para IAMCEST.
Palabras clave
Los rápidos avances en los tratamientos de reperfusión y farmacológicos para el infarto agudo de miocardio (IAM) con elevación del segmento ST (IAMCEST) y los factores de riesgo asociados han contribuido a reducir la incidencia y la mortalidad de esta enfermedad en los últimos años1,2. La introducción de los sistemas de asistencia en red para el tratamiento del IAMCEST ha repercutido de manera muy beneficiosa en la atención a los pacientes con IAMCEST3–7. Sin embargo, la incidencia de complicaciones asociadas con el IAMCEST continúa siendo elevada. La incidencia anual estimada de IAM varía en función del país y la tasa de mortalidad anual estimada difiere enormemente entre las regiones europeas, con una mortalidad hospitalaria que va desde el 4,1% en los países del norte hasta el 10,1% en los del este; una variabilidad semejante es evidente en las regiones de Norteamérica8,9. Las mujeres hospitalizadas con IAMCEST corren mayor riesgo de evolución adversa que los varones10–12. Los motivos subyacentes a esta diferencia son multifactoriales y consisten en mayor edad en el momento de la presentación, mayor carga de comorbilidades, presentación tardía con síntomas más atípicos y diferencias de tratamiento basadas en el sexo10–14. Otros estudios han demostrado que las mujeres que sufren un IAMCEST tienen menos probabilidades de someterse a revascularización y presentan mayor mortalidad hospitalaria ajustada por riesgo que los varones10–12. No obstante, no se llega a comprender completamente si la mayor mortalidad de las mujeres se debe a un perfil de riesgo inicial más desfavorable o a desigualdades en el tratamiento basadas en el sexo.
Aunque los sistemas de asistencia en redes han logrado reducciones considerables en el tiempo de reperfusión, así como en la mortalidad hospitalaria de pacientes con IAMCEST, los datos no se han desglosado por sexo3–9. Por lo tanto, se analizaron las tendencias estratificadas por sexo y la influencia de un sistema de asistencia en red en la reperfusión y la mortalidad por IAMCEST para estudiar más a fondo sus cambios en España desde 2005 hasta 2015.
MÉTODOSDiseño del estudio, fuente de información y población de pacientesSe realizó un estudio longitudinal retrospectivo con información tomada del Conjunto Mínimo Básico de Datos (CMBD) del Sistema Nacional de Salud (SNS) español. Esta base de datos administrativa contiene las características demográficas y clínicas de todos los pacientes dados de alta de todos los hospitales públicos afiliados al SNS. La información incorpora edad, sexo, diagnóstico principal, hasta 13 diagnósticos secundarios y hasta 20 intervenciones realizadas durante la hospitalización, todos codificados según la Clasificación Internacional de Enfermedades, Novena Revisión, Modificación Clínica (CIE-9-MC). Se incluyeron todos los episodios con diagnóstico principal de IAMCEST desde el 1 de enero de 2005 hasta el 31 de diciembre de 2015. El diagnóstico principal de IAMCEST se identificaba con los códigos CIE-9-MC (410.x1, excepto 410.71). Se describieron las tendencias temporales en las intervenciones de reperfusión (trombolisis, intervención coronaria percutánea [ICP] y revascularización coronaria). La ICP se identificó con los códigos CIE-9-MC 00.66, 36.01, 36.02, 36.05, 36.06 y 36.07; la trombolisis, con V45.88 y 99.10, y la revascularización coronaria, con los códigos del 36.10 al 36.19. Se consideró que se había realizado una ICP primaria (ICPp) cuando los códigos de ICP no estaban acompañados por códigos de trombolisis en el mismo episodio15. La coronariografía aislada se identificó mediante los códigos 88.56 y 88.57 sin códigos de ICP en el episodio.
Para mejorar la coherencia y la calidad de los datos, se excluyeron todos los episodios que carecían de información sobre sexo, edad, fecha de ingreso o diagnóstico principal; también se excluyó a los pacientes dados de alta con vida a su domicilio tras una estancia hospitalaria ≤ 1 día, aquellos cuyo motivo de alta no estaba claro y los que abandonaron el hospital en contra de las recomendaciones médicas. También se excluyó a los pacientes trasladados a otros hospitales para evitar episodios duplicados después de una ICP. Con anterioridad se había validado el uso del CMBD del SNS para estudiar el síndrome coronario agudo16.
Redes regionales en el IAMCESTEl año de creación de los sistemas organizados de atención a los pacientes con IAMCEST en las distintas comunidades autónomas se contrastó con los datos anuales del Registro Español de Hemodinámica y Cardiología Intervencionista de cada comunidad autónoma17.
Análisis de los resultadosEl criterio de valoración principal fue un análisis de la influencia de los sistemas de asistencia en redes en las diferencias por sexo en la mortalidad hospitalaria de pacientes con IAMCEST según el grupo de edad entre 2005 y 2015. La mortalidad hospitalaria se definió como la muerte por cualquier causa durante un episodio de hospitalización. El criterio de valoración secundario fue una comparación de las diferencias entre sexos en el uso de técnicas de reperfusión (ICP, trombolisis y revascularización coronaria) en el IAMCEST y su impacto en la mortalidad hospitalaria.
Análisis estadísticosLa razón de mortalidad hospitalaria estandarizada por riesgo (RAMER) se definió como la razón entre la mortalidad pronosticada y la mortalidad probable (que tiene en cuenta una evolución estándar según el promedio de todos los hospitales) multiplicada por la tasa de mortalidad bruta. La RAMER se calculó mediante modelos de ajuste por riesgo de regresión logística multinivel elaborados por el Servicio de Medicare y Medicaid18, que se adaptaron a la estructura de la base de datos CMBD y tuvieron en cuenta la variabilidad interhospitalaria y las variables clínicas y demográficas. Los diagnósticos secundarios se incluyeron en los grupos de factores de riesgo descritos por Pope19 y actualizados cada año por la Agency for Health Research and Quality estadounidense. Respecto al modelo de ajuste, solo se consideraron las comorbilidades con una odds ratio (OR)> 1,0. Los niveles de significación para la selección y eliminación de factores de riesgo fueron p <0,05 y p ≥ 0,10 respectivamente. Se evaluó el modelo de discriminación del modelo mediante las curvas receiver operating characteristics (ROC) y sus correspondientes áreas bajo la curva (ABC). La RAMER se utilizó para comparar los resultados relacionados con el sexo y el efecto de las redes regionales en IAM en los resultados de la ICPp.
Las tendencias temporales de la mortalidad hospitalaria durante el periodo de observación utilizaron el modelo del análisis de regresión de Poisson y los años fueron la única variable independiente. Se calcularon las razones de las tasas de incidencia (RTI) y los intervalos de confianza del 95% (IC95%) de todos los modelos.
Las variables continuas se expresan como media±desviación estándar y las cualitativas, como números y tasas. Se utilizó la prueba de la t de Student para comparar 2 categorías y ANOVA corregida por la prueba de Bonferroni para comparar 3 categorías o más. Se compararon las variables cualitativas mediante la prueba de la χ2 o la prueba exacta de Fisher. Todas las pruebas estadísticas fueron bilaterales y el umbral de significación de los valores de p se estableció en 0,05. El análisis estadístico se realizó con STATA 13 y SPSS 21.0.
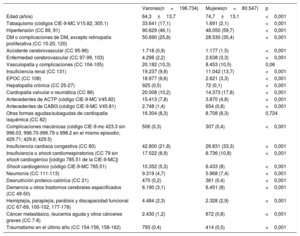
RESULTADOSCaracterísticas basalesDe los 324.998 episodios de IAMCEST en pacientes de edad ≥ 18 años hospitalizados en España entre 2005 y 2015, se seleccionaron 277.281 tras las exclusiones (figura 1); 80.547 (29%) eran mujeres. Las mujeres eran 10 años mayores que los varones (media de edad, 64,3±13,7 frente a 74,7±13,1 años; p <0,001). Las comorbilidades fueron más frecuentes en las mujeres, pero estas tenían menos probabilidades de ser fumadoras, padecer cáncer, enfermedad pulmonar obstructiva crónica o hepatopatía crónica y haberse sometido a intervenciones quirúrgicas invasivas relacionadas con la cardiopatía isquémica (tabla 1). Las mujeres presentaron insuficiencia cardiaca y shock cardiogénico en el episodio índice con más frecuencia que los varones (tabla 1).
Características demográficas y comorbilidades basales de los pacientes con infarto agudo de miocardio con elevación del segmento ST durante el ingreso
| Varones(n=196.734) | Mujeres(n=80.547) | p | |
|---|---|---|---|
| Edad (años) | 64,3±13,7 | 74,7±13,1 | <0,001 |
| Tabaquismo (códigos CIE-9-MC V15.82, 305.1) | 33.641 (17,1) | 1.691 (2,1) | <0,001 |
| Hipertensión (CC 89, 91) | 90.629 (46,1) | 48.050 (59,7) | <0,001 |
| DM o complicaciones de DM, excepto retinopatía proliferativa (CC 15-20, 120) | 50.690 (25,8) | 28.530 (35,4) | <0,001 |
| Accidente cerebrovascular (CC 95-96) | 1.718 (0,9) | 1.177 (1,5) | <0,001 |
| Enfermedad cerebrovascular (CC 97-99, 103) | 4.298 (2,2) | 2.638 (3,3) | <0,001 |
| Vasculopatía y complicaciones (CC 104-105) | 20.182 (10,3) | 8.453 (10,5) | 0,06 |
| Insuficiencia renal (CC 131) | 19.237 (9,8) | 11.042 (13,7) | <0,001 |
| EPOC (CC 108) | 18.977 (9,6) | 2.621 (3,3) | <0,001 |
| Hepatopatía crónica (CC 25-27) | 925 (0,5) | 72 (0,1) | <0,001 |
| Cardiopatía valvular o reumática (CC 86) | 20.008 (10,2) | 14.373 (17,8) | <0,001 |
| Antecedentes de ACTP (código CIE-9-MC V45.82) | 15.413 (7,8) | 3.870 (4,8) | <0,001 |
| Antecedentes de CABG (código CIE-9-MC V45.81) | 2.748 (1,4) | 654 (0,8) | <0,001 |
| Otras formas agudas/subagudas de cardiopatía isquémica (CC 82) | 16.304 (8,3) | 8.708 (8,3) | 0,724 |
| Complicaciones mecánicas (código CIE-9-mc 423.3 sin 996.03, 996.70-996.79 o 998.2 en el mismo episodio; 429.71; 429.6; 429.5) | 506 (0,3) | 307 (0,4) | <0,001 |
| Insuficiencia cardiaca congestiva (CC 80) | 42.800 (21,8) | 26.831 (33,3) | <0,001 |
| Insuficiencia o shock cardiorrespiratorios (CC 79 sin shock cardiogénico [código 785.51 de la CIE-9-MC]) | 17.522 (8,9) | 8.736 (10,8) | <0,001 |
| Shock cardiogénico (código CIE-9-MC 785.51) | 10.352 (5,3) | 6.433 (8) | <0,001 |
| Neumonía (CC 111-113) | 9.319 (4,7) | 5.968 (7,4) | <0,001 |
| Desnutrición proteico-calórica (CC 21) | 470 (0,2) | 361 (0,4) | <0,001 |
| Demencia u otros trastornos cerebrales especificados (CC 49-50) | 6.190 (3,1) | 6.451 (8) | <0,001 |
| Hemiplejía, paraplejía, parálisis y discapacidad funcional (CC 67-69, 100-102, 177-178) | 4.484 (2,3) | 2.328 (2,9) | <0,001 |
| Cáncer metastásico, leucemia aguda y otros cánceres graves (CC 7-8) | 2.430 (1,2) | 672 (0,8) | <0,001 |
| Traumatismo en el último año (CC 154-156, 158-162) | 793 (0,4) | 414 (0,5) | <0,001 |
ACTP: angioplastia coronaria transluminal percutánea; CABG: cirugía de revascularización coronaria; CC: categoría de enfermedad20; CIE-9-MC: Clasificación Internacional de Enfermedades, Novena Edición, Modificación Clínica; DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica.
Los valores expresan n (%) o media±desviación estándar. Las comorbilidades se extrajeron de la base de datos utilizando la Clasificación Internacional de Enfermedades, Novena Edición, códigos de Modificación Clínica.
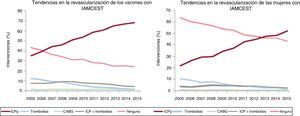
Las tendencias temporales de la revascularización de varones y mujeres se muestran en la figura 2. El tratamiento de reperfusión (ICP, revascularización coronaria y fibrinolisis) aumentó en ambos sexos de 2005 a 2015: del 56,6 al 75,6% en los varones (RTI = 1,02; IC95%, 1,02-1,03; p <0,001) y del 36,4 al 57% en las mujeres (RTI = 1,04; IC95%, 1,04-1,05; p <0,001). Sin embargo, las mujeres tenían menos probabilidades que los varones de la cohorte general de someterse a una ICPp para el IAMCEST (el 53,1 frente al 36,9%; p <0,001). Esta brecha relacionada con el sexo en los resultados de la ICPp se mantuvo después del ajuste por edad y comorbilidades (OR = 0,69; IC95%, 0,68-0,70) (tabla 1 del material adicional). En general, la tasa de ICPp aumentó de 2005 a 2015: del 34,9 al 68,1% en los varones (RTI = 1,07; IC95%, 1,06-1,08; p <0,001) y del 21,7 al 51,7% en las mujeres (RTI = 1,08; IC95%, 1,07-1,1; p <0,001), mientras que los resultados de la trombolisis sola o junto con ICPp disminuyeron en ambos sexos de 2005 a 2015: del 19,8 al 5,6% en los varones (RTI = 0,82; IC95%, 0,81-0,83; p <0,001) y del 13,7 al 4,1% en las mujeres (RTI = 0,85; IC95%, 0,83-0,86; p <0,001). Se realizó revascularización coronaria al 1,3% de los varones y el 0,7% de las mujeres (p <0,001), sin variaciones estadísticamente significativas en el periodo de estudio tanto en varones como en mujeres (del 1,5 al 1,2% en los varones y del 0,8 al 0,8% en las mujeres) (figura 2).
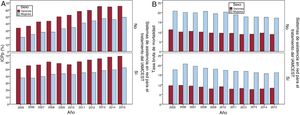
Influencia de los sistemas de asistencia en red en el uso de la ICPpEn nuestra cohorte, se trató al 32,3% de los pacientes con IAMCEST (el 32,6% de los varones y el 31,5% de las mujeres) a través de un sistema de asistencia en red. La ICPp se realizó con mayor frecuencia, tanto en varones como en mujeres, cuando existía una red regional para el tratamiento del IAM (el 63,5 frente al 48,1% de los varones y el 46,6 frente al 32,4% de las mujeres; ambos, p <0,001). Incluso con la existencia de un sistema de asistencia en red para el tratamiento del IAMCEST, las mujeres tuvieron menos probabilidad que los varones de ser tratadas con ICPp (el 63,5 frente al 46,6%; p <0,001) durante todo el periodo de estudio (figura 3A). Independientemente de que las redes para el IAM existieran o no, la tasa de ICPp aumentó de 2005 a 2015 en los varones (RTI = 1,03 [IC95%, 1,02-1,03] frente a RTI = 1,07 [IC95%, 1,06-1,08]; p <0,001) y las mujeres (RTI = 1,03 [IC95%, 1,03-1,04] frente a RTI = 1,09 [IC95%, 1,07-1,10]; p <0,001). Las diferencias relativas entre varones y mujeres en los resultados de la ICPp se mantuvieron durante el periodo de estudio de 11 años, incluso con la existencia de un sistema regional de asistencia en red para el tratamiento del IAMCEST, pues la ICP se realizó el 19% menos en mujeres que en varones (figura 3A). Las diferencias en los resultados de la ICPp entre varones y mujeres fueron estadísticamente significativas en todos los grupos de edad, excepto el de 18-34 años. Las diferencias entre sexos en la tasa de ICPp aumentaron con la edad desde el −9% (35-44 años) hasta el 50% (> 94 años) (tabla 2 del material adicional).
Tendencias en los resultados de la ICP de varones y mujeres, 2005-2015. A: ICP en varones frente a mujeres con IAMCEST según la existencia de sistema de asistencia en redes. B: mortalidad de los varones frente a las mujeres con IAMCEST según existencia de sistema de asistencia en redes (p <0,001 tanto para la ICP como para la mortalidad). IAMCEST: infarto de miocardio con elevación del segmento ST; ICP: intervención coronaria percutánea; ICPp: ICP primaria.
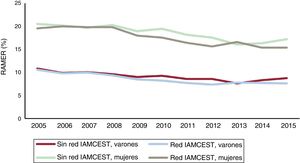
La tasa de mortalidad hospitalaria bruta de las mujeres fue mayor que la de los varones en todo el periodo de estudio (el 9,3 frente al 18,7%; p <0,001). Las variables clínicas y demográficas asociadas de manera independiente con la mortalidad hospitalaria en el modelo de ajuste por riesgo multinivel se muestran en la tabla 2. Este modelo mostró una buena capacidad discriminativa (área de la curva ROC, 0,90; IC95%, 0,90-0,90) y calibración (p <0,001) (figura 1 del material adicional). El sexo femenino se asoció de manera independiente con una mayor mortalidad hospitalaria (OR = 1,23; IC95%, 1,19-1,26; p <0,001) (tabla 2). Hubo una interacción estadísticamente significativa entre la edad y el sexo en la mortalidad por IAMCEST (p=0,03). Sin embargo, el sexo femenino fue un factor de riesgo ajustado por riesgo estadísticamente significativo en todos los grupos de edad excepto el mayor (> 94 años) (tabla 3 del material adicional). Las tasas de mortalidad hospitalaria bruta tanto de varones como de mujeres disminuyeron entre 2005 y 2015: del 11,1 al 8,4% los varones (RTI = 0,97; IC95%, 0,97-0,98; p <0,001) y del 20,5 al 16,4% las mujeres (RTI = 0,98; IC95%, 0,97-0,98; p <0,001) (figura 3B). Además, la RAMER disminuyó durante el periodo de estudio tanto en varones (RTI = 0,97; IC95%, 0,96-0,97; p <0,001) como en mujeres (RTI = 0,97; IC95%, 0,97-0,97; p <0,001), independientemente de si se había establecido una red para el tratamiento del IAMCEST (figura 4). Además, la RAMER fue menor para las mujeres con IAMCEST cuando existían redes regionales (el 19,1%±4,6% frente al 16,7%±4,6%; p <0,001) (figura 4).
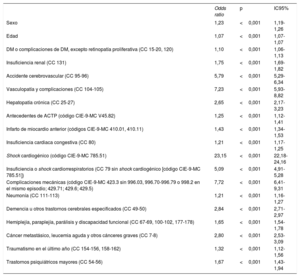
Variables demográficas y clínicas con asociación independiente con la mortalidad hospitalaria
| Odds ratio | p | IC95% | |
|---|---|---|---|
| Sexo | 1,23 | <0,001 | 1,19-1,26 |
| Edad | 1,07 | <0,001 | 1,07-1,07 |
| DM o complicaciones de DM, excepto retinopatía proliferativa (CC 15-20, 120) | 1,10 | <0,001 | 1,06-1,13 |
| Insuficiencia renal (CC 131) | 1,75 | <0,001 | 1,69-1,82 |
| Accidente cerebrovascular (CC 95-96) | 5,79 | <0,001 | 5,29-6,34 |
| Vasculopatía y complicaciones (CC 104-105) | 7,23 | <0,001 | 5,93-8,82 |
| Hepatopatía crónica (CC 25-27) | 2,65 | <0,001 | 2,17-3,23 |
| Antecedentes de ACTP (código CIE-9-MC V45.82) | 1,25 | <0,001 | 1,12-1,41 |
| Infarto de miocardio anterior (códigos CIE-9-MC 410.01, 410.11) | 1,43 | <0,001 | 1,34-1,53 |
| Insuficiencia cardiaca congestiva (CC 80) | 1,21 | <0,001 | 1,17-1,25 |
| Shock cardiogénico (código CIE-9-MC 785.51) | 23,15 | <0,001 | 22,18-24,16 |
| Insuficiencia o shock cardiorrespiratorios (CC 79 sin shock cardiogénico [código CIE-9-MC 785.51]) | 5,09 | <0,001 | 4,91-5,28 |
| Complicaciones mecánicas (código CIE-9-MC 423.3 sin 996.03, 996.70-996.79 o 998.2 en el mismo episodio; 429.71; 429.6; 429.5) | 7,72 | <0,001 | 6,41-9,31 |
| Neumonía (CC 111-113) | 1,21 | <0,001 | 1,16-1,27 |
| Demencia u otros trastornos cerebrales especificados (CC 49-50) | 2,84 | <0,001 | 2,71-2,97 |
| Hemiplejía, paraplejía, parálisis y discapacidad funcional (CC 67-69, 100-102, 177-178) | 1,65 | <0,001 | 1,54-1,78 |
| Cáncer metastásico, leucemia aguda y otros cánceres graves (CC 7-8) | 2,80 | <0,001 | 2,53-3,09 |
| Traumatismo en el último año (CC 154-156, 158-162) | 1,32 | <0,001 | 1,12-1,56 |
| Trastornos psiquiátricos mayores (CC 54-56) | 1,67 | <0,001 | 1,43-1,94 |
ACTP: angioplastia coronaria transluminal percutánea; CC: categoría de enfermedad20; CIE-9-MC: Clasificación Internacional de Enfermedades, Novena Edición, Modificación Clínica; DM: diabetes mellitus; IC95%: intervalo de confianza del 95%.
Las comorbilidades se extrajeron de la base de datos utilizando la Clasificación Internacional de Enfermedades, Novena Edición, códigos de Modificación Clínica.
Un modelo de regresión logística multivariante para la mortalidad hospitalaria ajustada que tenía en cuenta solo a mujeres identificó la insuficiencia cardiaca o el shock durante el ingreso como el más potente factor independiente pronóstico de muerte hospitalaria (OR = 23,3; IC95%, 21,7-25; p <0,001) (tabla 3 del material adicional). Este modelo mostró una buena capacidad discriminativa (área bajo la curva ROC, 0,86; IC95%, 0,85-0,86) (figura 2 del material adicional). Además, la menor mortalidad hospitalaria de las mujeres con IAMCEST se asoció con la realización de ICPp durante la hospitalización (OR = 0,30; IC95%, 0,26-0,32; p <0,001) y la existencia de un sistema de asistencia en red para el tratamiento del IAMCEST (OR = 0,75; IC95%, 0,71-0,80; p <0,001).
DISCUSIÓNEste estudio observacional con datos del registro nacional y poblacionales se centró en pacientes con IAMCEST tratados entre 2005 y 2015, mujeres en el 29% de los casos (80.547). En este periodo, la tasa de mortalidad hospitalaria bruta de las mujeres fue el doble que la de los varones (el 18,7 frente al 9,3%) y el 23% mayor cuando se ajustó por edad y comorbilidades. Nuestro estudio revela una RAMER hospitalaria más elevada en mujeres con IAMCEST que en varones entre 2005 y 2015, a pesar de la existencia de un sistema de asistencia en red. Si bien la RAMER fue menor entre las mujeres donde existían redes regionales, su beneficio fue mayor para los varones.
En nuestra cohorte, los sistemas de asistencia en redes para el tratamiento del IAMCEST trataron al 32,3% de los pacientes (el 32,6% de los varones y el 31,5% de las mujeres) y las tasas de ICPp para el IAMCEST aumentaron con el paso del tiempo en ambos sexos. Sin embargo, las mujeres tuvieron menos probabilidades que los varones de ser tratadas con ICPp, lo que mantuvo esta desigualdad durante los 11 años del periodo de estudio. Además, el 43% de las mujeres con IAMCEST no recibieron ningún tratamiento de reperfusión en 2015, frente al 24% de los varones. Se encontraron diferencias en los resultados de la ICPp en todos los grupos de edad, excepto el de 18-34 años.
Cuando Kristensen et al.4 describieron el tratamiento de reperfusión en 37 países de Europa, comunicaron que todavía existen grandes variaciones nacionales en las estrategias de tratamiento de los pacientes ingresados con IAMCEST. A pesar de las recomendaciones de las guías internacionales de práctica clínica, todavía no se ofrece tratamiento de reperfusión a un número importante de pacientes, sobre todo en algunos países del sur y el este de Europa. Se pueden presuponer varias razones para explicar estos resultados. En primer lugar, las mujeres eran mayores y presentaban más discapacidades. Por lo tanto, se puede considerar que es menos probable que obtengan beneficio de los tratamientos de reperfusión, aunque esta suposición no está probada en términos clínicos ni en resultados de rentabilidad20,21. Además, las tasas inferiores de revascularización pueden explicarse en parte por la mayor frecuencia de etiologías distintas de las lesiones ateroescleróticas en las mujeres, como la coronariopatía espontánea o el vasoespasmo coronario. En cambio, se debe tener en cuenta que estas afecciones son más frecuentes en pacientes jóvenes y representan el 6% del total de infartos de miocardio en mujeres (IAMCEST y no IAMCEST)23. No obstante, estos hallazgos concuerdan con estudios anteriores que muestran una tasa de revascularización menor en mujeres con IAMCEST que en varones11,12,14,20,22 e indican desigualdades por sexo en la atención médica, lo que puede provocar un aumento de la mortalidad en las mujeres frente a los varones20,22. Es muy poco probable que estas diferencias puedan explicarse por la mayor incidencia de infarto de miocardio sin enfermedad coronaria obstructiva en las mujeres. En esta cohorte, solo hubo una diferencia del 0,6% en la tasa de coronariografías sin ICP entre mujeres y varones, y las diferencias en la ICPp se mantuvieron e incluso fueron mayores en los grupos de más edad.
Claeys et al.5 demostraron que una red para el tratamiento del IAMCEST aumentaba la tasa de ICPp del 60 al 80%, como en este estudio, pero no realizaron un subanálisis del impacto de este aumento en las mujeres, con lo cual quedaron sin explicar las posibles causas de mortalidad.
Explicaciones para las tasas de mortalidad más altas en las mujeresEn este estudio, las mujeres con IAMCEST presentaron un 23% de más riesgo de mortalidad hospitalaria ajustada que los varones. La mortalidad hospitalaria aumentó de manera sistemática en las pacientes con IAMCEST después del ajuste por factores de riesgo cardiovascular frecuentes. Sin embargo, aunque otros autores no encontraron diferencias entre sexos, la edad influyó, pues hubo un aumento de la mortalidad en mujeres jóvenes y de 80 o más años11,13,14.
En esta serie, después de un ajuste por riesgo multivariante, se encontró que el sexo femenino era un factor independiente del riesgo de mortalidad hospitalaria. Aunque algunas razones biológicas de filiación desconocida podrían contribuir a esta asociación, hay que tener en cuenta que el retraso de la ICPp no se registró en la CMBD del SNS español. Además, las mujeres con IAMCEST sufren retrasos en el tratamiento al llegar al hospital5,7,12, lo que reduce el beneficio de la revascularización. Por lo tanto, en esta serie, las mujeres sufrieron shock cardiogénico durante el ingreso con mayor frecuencia que los varones (el 8 frente al 5,3%; p <0,001), posiblemente como consecuencia de sufrir un infarto de miocardio de manera más generalizada a causa del retraso en el tratamiento de reperfusión. Una posible explicación de esta conclusión es que el IAMCEST no se detecta con demasiada frecuencia en las mujeres porque los síntomas se consideran no cardiacos, aunque el dolor precordial no es tan diferente entre varones y mujeres como a menudo se piensa24. Las mujeres de esta cohorte de IAMCEST tenían más probabilidad que los varones de sufrir insuficiencia cardiaca, como posible consecuencia de una asociación de edad avanzada, presentación tardía, sesgo de selección y diagnóstico erróneo. En este estudio, el factor más potente que contribuyó a la mortalidad de las mujeres fue la insuficiencia cardiaca o el shock, según los hallazgos de algunos otros autores. Todos estos factores conducen a menor revascularización y mayores tasas de mortalidad en las mujeres25–27.
Mortalidad hospitalaria de las mujeres en relación con IAMCEST: papel de la intervención coronaria percutánea y los sistemas de asistencia en redLos sistemas de asistencia en red han sido fundamentales para reducir la mortalidad de los pacientes con IAMCEST5,7,20, pues ofrecen buena asistencia médica por igual a todos los habitantes de comunidades sin capacidad para una intervención. Sorprendentemente, se observa una tendencia a utilizar más la ICPp en ausencia de una red regional establecida en hospitales con intervencionismo para implementar las recomendaciones de la guía de práctica clínica para el IAMCEST. El bajo porcentaje (32%) de episodios atendidos por redes para el IAMCEST durante el periodo de estudio (2005-2015) se debe al hecho de que muchas comunidades autónomas no tenían establecidas redes para el IAMCEST. Estos datos son similares a los de otros estudios publicados6.
Los hallazgos de este estudio concuerdan con los de estudios anteriores sobre mortalidad de pacientes con IAMCEST que mostraron una mayor tasa de mortalidad de las mujeres2,14,20–27, aunque se centraron en la evolución de los pacientes y ninguno incluyó el impacto de los sistemas de asistencia en red en la mortalidad de las mujeres.
A pesar de las considerables reducciones en la mortalidad de las mujeres con IAMCEST en las últimas décadas, todavía es evidente una brecha importante.2,14,21,25-27. Sin embargo, las razones de esta diferencia por sexo en la mortalidad no están claras. Al recopilar datos de 8.834 pacientes con IAMCEST tratados en 41 hospitales y comparar los resultados de 2010 a 2016, Cenko et al.24 establecieron que las mujeres tenían una tasa bruta de mortalidad a 30 días más alta que los varones (el 11,6 frente al 6,0%; p <0,001). Wilkinson et al.25 mostraron una mortalidad ajustada a 30 días más alta en mujeres que en varones en un estudio de cohortes nacional que abarcó 691.290 hospitalizaciones por IAM en Inglaterra entre 2003 y 2013. Un metanálisis que incluyó a más de 700.000 pacientes (el 32% mujeres) identificó una tasa de mortalidad hospitalaria bruta sistemáticamente más alta en ellas27. No obstante, el registro SWEDEHEART mostró que la menor supervivencia de las mujeres frente a la de los varones se redujo con el ajuste por el uso de tratamientos farmacológicos y una estrategia coronaria invasiva, lo que indica que las diferencias por sexo en la mortalidad por IAMCEST serían modificables con mejoras en la atención indicada por las guías de práctica clínica, sobre todo la ICPp11.
Queremos hacer hincapié en que la vida real aporta nuevos conocimientos sobre las diferencias entre varones y mujeres en la atención por IAMCEST. Los aspectos más importantes de este estudio comprenden una actualización del marco cronológico actual y un análisis del impacto de los sistemas de asistencia en redes regionales en estas diferencias.
Aunque este estudio señaló que algunas causas de la brecha en función del sexo podrían ser diferencias en los factores de riesgo de las mujeres, como la edad avanzada y las comorbilidades, se encontró un exceso de mortalidad entre las pacientes. A pesar de la existencia de sistemas de asistencia en red, los resultados de la ICPp en mujeres fueron menores que en varones y, dado el efecto protector de la ICPp en la mortalidad hospitalaria, probablemente estas diferencias estén relacionadas con la mayor mortalidad observada en las mujeres.
Limitaciones del estudioEste estudio es un análisis retrospectivo de datos administrativos, con sus inconvenientes intrínsecos. Sin embargo, el uso de registros administrativos para calcular los resultados de los servicios de salud se ha validado mediante la comparación con los datos de las historias clínicas16 y se ha aplicado a la investigación sobre los resultados de los servicios de salud.19
Los datos de este estudio incluyeron específicamente a pacientes hospitalizados con IAMCEST y no tuvieron en cuenta las muertes extrahospitalarias. Los diagnósticos secundarios utilizados como variables de ajuste por riesgo pueden corresponder a enfermedades que están presentes en el momento del ingreso o a complicaciones que en ocasiones pueden reflejar un tratamiento inadecuado. No hubo información disponible sobre algunas medidas de resultados en el IAMCEST, como el tiempo desde la presentación de los síntomas hasta la reperfusión, datos angiográficos o el uso de tratamientos recomendados por las guías de práctica clínica. Por último, no puede excluirse la existencia de factores de confusión no medidos que pueden tener un impacto adverso en el pronóstico.
CONCLUSIONESLas mujeres con IAMCEST presentaron un riesgo ajustado de mortalidad el 23% mayor que los varones. Aunque la brecha relativa en la tasa de ICP entre mujeres y varones se redujo durante el periodo de estudio de 11 años, la ICP se realizó con una frecuencia el 19% menor a las mujeres que a los varones en 2015.
Las mujeres con IAMCEST presentaron un porcentaje más bajo de ICPp. Este hallazgo podría haber contribuido a mayor mortalidad hospitalaria ajustada por riesgo en las mujeres. Esta diferencia en la mortalidad se redujo por la existencia de sistemas de asistencia en redes regionales para el tratamiento del IAMCEST. Por lo tanto, la implementación de una red regional integrada para establecer una reperfusión rápida para los pacientes con IAMCEST ofrece la oportunidad de reducir esta desigualdad entre los sexos.
FINANCIACIÓNEste estudio fue patrocinado por una beca no condicionada de Menarini.
CONFLICTO DE INTERESESF. Marín ha recibido honorarios personales de Bayer, Boehringer Ingelheim, AstraZeneca, Daiichi Sankyo y Pfizer no relacionados con el estudio presentado. A. Sambola ha recibido una beca no condicionada de Amgen y honorarios personales de AstraZeneca, Novartis, Boehringer Ingelheim, Novo Nordisk y Pfizer-BM no relacionados con el estudio presentado. J.L. Ferreiro ha recibido honorarios personales de Eli Lilly Co, Daiichi Sankyo, Roche Diagnostics, Pfizer, Abbott, Boehringer Ingelheim, Bristol-Myers Squibb, Ferrer y Boston Scientific y becas y honorarios personales de AstraZeneca no relacionados con el estudio presentado. H. Bueno ha recibido subvenciones del Instituto de Salud Carlos III, honorarios personales de Bayer y Novartis, becas, honorarios personales y apoyo no pecuniario de AstraZeneca, becas y honorarios personales de BMS-Pfizer y honorarios personales de Ferrer, Medscape-theheart.org y Janssen no relacionados con el estudio presentado. M. Anguita, Á. Cequier, N. Murga, C. Fernández, F.J. Elola, J.L. Bernal y L. Rodríguez-Padial afirman que no tienen ningún conflicto de intereses relacionado con este artículo.
- –
La introducción de los sistemas de asistencia en red para el tratamiento del IAMCEST ha tenido un efecto muy beneficioso en la atención de los pacientes con IAMCEST.
- –
Estudios anteriores han demostrado que las mujeres con IAMCEST tienen menos probabilidades de recibir revascularización y presentan mayor mortalidad hospitalaria ajustada por riesgo que los varones. No obstante, no se comprende por completo si la mayor mortalidad de las mujeres se debe a un peor perfil de riesgo inicial o a diferencias de tratamiento basadas en el sexo.
- –
Aunque los sistemas de asistencia en red han logrado considerables reducciones en el tiempo hasta la reperfusión y la mortalidad hospitalaria de los pacientes con IAMCEST, los datos no se han desglosado por sexos.
- –
Las mujeres con IAMCEST presentaron un riesgo ajustado de mortalidad el 23% mayor que los varones. Aunque la brecha relativa en la tasa de ICP entre mujeres y varones se redujo de 2005 a 2015, la ICP se realizó a las mujeres con una frecuencia el 19% menor en 2015.
- –
Las mujeres con IAMCEST presentaron un porcentaje más bajo de ICPp, lo que puede haber contribuido a la mayor mortalidad hospitalaria ajustada por riesgo de las mujeres.
- –
Esta diferencia en la mortalidad se redujo por la existencia de sistemas de asistencia en redes regionales para el tratamiento del IAMCEST. La implementación de una red regional para establecer una reperfusión rápida para los pacientes con IAMCEST puede reducir la desigualdad entre los sexos.
Los autores agradecen al Ministerio de Sanidad, Consumo y Bienestar Social de España los servicios que ha puesto a disposición de la Sociedad Española de Cardiología para el desarrollo del estudio RECALCAR.