Palabras clave
INTRODUCCION
El aumento de la expectativa de vida de nuestros pacientes, así como la ampliación de las indicaciones y la mayor sofisticación de los dispositivos que se utilizan en el tratamiento de las bradiarritmias y las taquiarritmias han motivado un progresivo crecimiento en el número de marcapasos y desfibriladores que se implantan anualmente. De forma paralela, hemos observado un incremento en el número de sistemas que necesitan ser explantados como consecuencia de diferentes causas: la infección de la bolsa del generador o de los electrodos, la presencia de endocarditis bacteriana, la disfunción de dichos electrodos, la necesidad de colocación de sistemas más complejos y la presencia de insuficiencia tricúspide secundaria.
La retirada de los electrodos endovenosos no es siempre un procedimiento sencillo. La aparición progresiva de adherencias fibrosas que van formándose con el tiempo alrededor de los electrodos durante su recorrido en el territorio vascular, así como en el endocardio ariculoventricular, condiciona en ocasiones la necesidad de realizar el proceso de extracción mediante cirugía abierta y con ayuda de circulación extracorpórea1,2. Debido a esta dificultad, en la literatura científica había cierta controversia acerca de las indicaciones de extracción de los electrodos implantados crónicamente. En un principio sólo se consideraba necesaria la extracción en aquellos casos en los que la gravedad de la enfermedad justificaba el riesgo de su retirada. La aparición de sistemas de extracción percutáneos que alcanzan elevadas tasas de éxito y, en definitiva, disminuyen el riesgo del procedimiento para el paciente, ha condicionado el aumento progresivo de dichas indicaciones. En este sentido, el grupo de expertos de la North American Society of Pacing and Electrophysiology publicó en el año 2000 las primeras guías clínicas en relación con esta enfermedad, en las que se definen las indicaciones (tabla 1), las contraindicaciones y los tipos de efectos adversos3 relacionados con estas técnicas.
En 1989 comenzamos a realizar en nuestro servicio extracciones de electrodos de marcapasos y desfibriladores mediante técnicas percutáneas. El objetivo de nuestro trabajo consiste en realizar una revisión de los resultados obtenidos tras la extracción de 314 electrodos de marcapasos o desfibrilador endocavitarios, para lo cual utilizamos diferentes sistemas de extracción a lo largo de estos años, y analizar asimismo las complicaciones observadas.
MÉTODOS
Nuestro estudio consiste en un análisis retrospectivo de todos los casos de extracción de electrodos de marcapasos y desfibrilador realizados por vía percutánea en el período comprendido entre abril de 1989 y junio de 2006. Los casos fueron recogidos de la base de datos de cirugía cardiaca de nuestro hospital y completados con la revisión del Registro del Libro de Quirófano. Se revisaron las historias de todos los pacientes en los que se realizó una extracción de electrodos de marcapasos y/o desfibrilador, independientemente de la técnica utilizada, y además de este dato se registraron las variables demográficas y quirúrgicas, así como la incidencia de complicaciones.
Técnicas de extracción
A partir de la introducción de los primeros sistemas de extracción percutánea (inicio del estudio en abril de 1989), comenzamos a realizar este procedimiento de forma inicial en todos los pacientes que requerían la extracción de electrodos; sólo se realizaba la esternotomía media, con o sin circulación extracorpórea, en aquellos casos en los que la técnica percutánea fracasó. Las extracciones fueron realizadas por 2 cirujanos del servicio.
Aunque han ido cambiando a lo largo de este período, se han utilizado las siguientes técnicas:
1. Tracción simple. Se intentó, con anterioridad a otros procedimientos, en los casos que llevaban el implante menos de un año. Se realiza una disección cuidadosa del lugar donde se encuentra adherido el electrodo hasta su inserción a la altura de la vena subclavia. En este punto puede traccionarse suavemente del electrodo tras la introducción previa de una guía de marcapasos hasta la punta del electrodo, siguiendo el procedimiento con control radioscópico.
2. Sistema de contratracción con vainas (Cook Pacemaker Corporation®). Desde el año 1989 hasta 1997 utilizamos este sistema, que consta de una guía que se introduce por el electrodo intentando llegar lo más cerca de la punta de éste, donde se fija mediante un giro antihorario. A continuación se avanzan 2 vainas flexibles, para lo cual se utiliza el electrodo a modo de guía. La vaina externa, al girar de forma mecánica, va despegando el electrodo de las adherencias fibrosas intravasculares y permite el avance de la vaina interna hasta 1-1,5 cm del endocardio. Posteriormente, tras fijar la vaina externa al endocardio se ejerce un mecanismo de tracción del electrodo y la vaina interna (fig. 1).
Fig. 1. Vainas de contratracción simple (Cook Pacemaker Corporation®) utilizadas para disección roma de las zonas fibróticas producidas con el paso del tiempo en el territorio vascular.
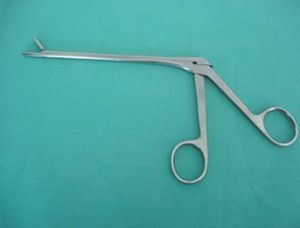
3. Para los electrodos que se encontraban flotando libres en el lecho vascular utilizamos durante los primeros años una pinza de biopsia (pinza de Wilde recta), que introducíamos a través de la vena yugular interna hasta la aurícula derecha bajo control radiológico, y con la que atrapábamos el electrodo y procedíamos a su tracción (fig. 2).
Fig. 2. Pinza de Wilde, que se utiliza en diferentes cirugías como pinza de biopsia. El borde es romo para no dañar las estructuras vasculares.
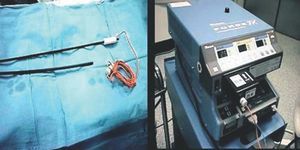
4. A partir de 1998 comenzamos a utilizar las vainas de radiofrecuencia (Cook Pacemaker Corporation®), cuyo principio de acción es el mismo que el de las vainas simples, pero conectadas a un dispositivo de radiofrecuencia bipolar que ayuda en la disección de las adherencias endovasculares. Este sistema también dispone de lazo femoral para los electrodos que se encuentran abandonados en el sistema vascular y no son abordables por accesos superiores (fig. 3).
Fig. 3. Sistema de vainas de contratracción con radiofrecuencia (Cook Pacemaker Corporation®).
Actitud terapéutica
1. Los electrodos disfuncionantes no contaminados fueron extraídos, implantándose un nuevo sistema completo en el mismo acto quirúrgico y en el mismo lado o en el contralateral.
2. Los decúbitos que presentaban solución de continuidad de la piel se consideraron infectados, por lo que se extrajo todo el sistema y se implantó uno nuevo en el lado contralateral.
3. En el caso de infecciones de la bolsa del generador o fístulas abiertas a la piel (aunque no presentaran bacteriemia o datos de endocarditis), sepsis atribuibles al dispositivo o endocarditis propiamente dichas, se extrajo todo el sistema, se implantó un marcapasos transitorio si el paciente era dependiente y con posterioridad se colocó un nuevo sistema endocavitario.
Protocolo utilizado
En todos los pacientes se aplicó un protocolo preoperatorio estándar. Se realizaron hemocultivos, cultivo de la herida y se comenzó un tratamiento antibiótico adecuado antes de la cirugía, así como una ecocardiografía transesofágica (ETE) en los pacientes cuya causa estuviera relacionada con un proceso infeccioso. Se realizó una ecocardiografía Doppler de troncos venosos para planificar la extracción y el nuevo implante.
Los electrodos se retiraron en el quirófano de cirugía cardiaca bajo anestesia general con monitorización de la presión arterial, electrocardiograma y oximetría. Intentamos colocar un campo quirúrgico que nos permitiera, en cualquier momento, el acceso no sólo por vía subclavia, sino en caso de complicaciones por vía femoral o incluso la realización de una esternotomía media. Utilizamos una ETE intraoperatoria en los últimos 2 años para controlar una eventual complicación.
Todos los pacientes, incluidos los remitidos desde otros servicios, permanecieron ingresados hasta el alta hospitalaria en aquellos casos en los que la indicación de extracción no fue de origen infeccioso. Los pacientes que precisaron tratamiento antibiótico permanecieron en nuestro hospital al menos durante 2 semanas y fueron dados de alta a su hospital de referencia una vez que los cultivos fueron estériles para completar el tratamiento antibiótico, cuando los pacientes solicitaban continuar dicho tratamiento en su lugar de origen. Se realizó una revisión en la consulta externa a todos los pacientes al mes del alta hospitalaria, y se registró asimismo la presencia de complicaciones durante este período.
Análisis estadístico
Los datos fueron analizados mediante el programa estadístico SPSS versión 12.0 (SPSS Inc. Chicago, Illinois, Estados Unidos). La asociación entre variables categóricas se realizó con el test de la χ² con la corrección de Yates o el test exacto de Fisher. La comparación de variables cuantitativas paramétricas se realizó mediante el test de la t de Student. La evaluación de factores pronósticos se realizó con el análisis de regresión logística y los resultados se mostraron como odds ratio (OR) con los correspondientes intervalos de confianza del 95% (IC del 95%). Para el análisis de tendencias en proporciones lineales utilizamos el test de tendencia lineal (χLT). La significación estadística se estableció en p < 0,05.
RESULTADOS
Pacientes y características de los electrodos
Desde abril de 1989 hasta junio de 2006 hemos extraído 314 electrodos endocavitarios en 187 pacientes, cuya edad media fue de 69,60 años (intervalo, 29,5-93,5 años; mediana 71,5 años). La mayoría eran varones (el 68,4%; n = 128).
La media de electrodos extraídos por procedimiento fue de 1,57 (entre uno y 4 electrodos). Se retiraron 196 catéteres ventriculares, 115 auriculares y 3 de seno coronario, de los cuales 11 electrodos eran de desfibrilador y el resto, de marcapasos. En total, 78 de estos cables se encontraban abandonados en el territorio vascular. Los electrodos llevaban implantados un tiempo medio de 69,16 meses (tiempo mediano de 60,25; intervalo, 0,11-234,6 meses). En la figura 4 se puede observar el porcentaje de electrodos implantados de menos de un año, frente a los que llevaban implantados entre uno y 4 años y los que se extrajeron con más de 4 años tras el implante.
Fig. 4. Tiempo en meses que llevaban implantados los electrodos en el momento de su extracción.
Durante el período de estudio se ha observado una tendencia lineal significativa (χLT; p = 0,011), con un aumento progresivo del número de electrodos que hemos extraído en cada período de 3 años, fundamentalmente debido al número de pacientes que hemos recibido de otros servicios (fig. 5).
Fig. 5. Número de pacientes que durante el período del estudio fueron intervenidos en nuestro servicio para la retirada de electrodos. Se puede observar una tendencia lineal significativa a expensas de los pacientes derivados de otros servicios (χLT; p = 0,011)
Indicaciones para la extracción de los electrodos
En total, 110 pacientes fueron remitidos desde otros servicios (el 58,8% de nuestra serie).
Las indicaciones clínicas para la extracción de los electrodos se resumen en la tabla 2. Asimismo, en la figura 6 se puede observar las diferentes causas de extracción, según si los pacientes eran de nuestro servicio o habían sido remitidos de otros centros.
Fig. 6. Causas de extracción según el lugar de origen de los pacientes: el servicio de cirugía cardiovascular de nuestro hospital u otros servicios. Las barras representan el número de pacientes. IT: insuficiencia tricuspídea.
El 51,4% de los electrodos se retiró por infección, bacteriemia, endocarditis4 o embolismos (indicación de clase I de la North American Society of Pacing and Electrophysiology), y el 48,6% restante correspondió a causas incluidas en las indicaciones de clase II.
Técnicas de extracción utilizadas
En total, 44 electrodos se extrajeron mediante tracción simple. Las vainas de contratracción utilizadas hasta 1998 fueron empleadas en 34 pacientes, y a partir de esta fecha, se emplearon las vainas de contratracción con radiofrecuencia en 80 pacientes. En 8 pacientes fue necesario emplear la pinza de Wilde para acceder al resto de electrodo abandonado. En 19 pacientes utilizamos el lazo femoral para acceder a electrodos que flotaban en el sistema vascular, en 18 de ellos asociado con las vainas de radiofrecuencia mediante un procedimiento combinado con acceso por las venas subclavia y femoral.
En 3 pacientes que presentaron endocarditis bacteriana fue necesario realizar la esternotomía media (en todos ellos porque tras la extracción quedaba un resto de electrodo), en 2 de ellos utilizando, además, circulación extracorpórea (fig. 7).
Fig. 7. Métodos de extracción utilizados. Los sistemas de contratracción simple se utilizaron hasta 1998, fecha en que se introdujeron las vainas de radiofrecuencia.
Resultados de la retirada de electrodos
De los 314 electrodos que se intentaron retirar, 304 pudieron ser completamente extraídos (96,8%). De los 10 electrodos restantes, un resto migró al territorio pulmonar sin que en el paciente tuviera ninguna repercusión clínica. En 2 electrodos, la punta quedó en la vena cava superior y en la vena innominada, y en este último caso fue preciso realizar una esternotomía media 5 meses más tarde para extraer el resto, ya que el paciente estaba diagnosticado de endocarditis infecciosa y presentó una recidiva tras la suspensión del tratamiento antibiótico. Los 7 restantes quedaron alojados en ventrículo derecho, y en 2 pacientes, cuya indicación para la extracción fue la endocarditis infecciosa, fue necesario realizar en un segundo tiempo una esternotomía media con circulación extracorpórea para su posterior extracción.
Cuando analizamos los casos retirados de forma incompleta no encontramos variables que se asociaran de forma significativa, si bien el tiempo medio de implante de los electrodos que no se pudieron extraer completamente fue de 97,93 ± 73,02 meses, frente al tiempo medio de implante del resto de los electrodos, que fue de 68,96 ± 55,55 meses, cifras que, no obstante, no alcanzaron la significación estadística. Tampoco hubo ninguna correlación entre la experiencia del cirujano y el porcentaje de electrodos que se extrajeron de manera completa, probablemente porque durante el estudio el porcentaje de casos fue incrementándose de manera progresiva y, asimismo, aumentó su complejidad.
En 3 de los 10 pacientes en los que la extracción fue incompleta se había intentado previamente su retirada en otros servicios sin resultado óptimo, por lo que habían sido abandonados en el lecho vascular. Todos los electrodos que fueron incompletamente retirados estaban en el ventrículo; de ellos, 8 eran de marcapasos y 2, de desfibrilador.
Complicaciones
En la tabla 3 se muestran las complicaciones observadas en nuestra serie. En total, 4 pacientes presentaron complicaciones menores que no precisaron una intervención añadida (2%), y 5 pacientes presentaron complicaciones mayores. Un paciente murió por rotura de la vena cava superior durante el procedimiento. Hubo otro caso de taponamiento por laceración en la aurícula derecha que pudo resolverse mediante esternotomía media en el mismo acto quirúrgico. Un paciente presentó hipotensión brusca con signos de sepsis durante la retirada de los electrodos, a pesar de estar bajo cobertura una antibiótica eficaz, y precisó ingreso en la unidad de cuidados intensivos (UCI). Una paciente portadora de una vegetación secundaria a endocarditis por Staphylococcus aureus de 6,7 cm presentó un embolismo pulmonar que requirió una tromboendarterectomía posterior. En esta paciente se consideró la realización de una extracción percutánea debido a la presencia de adherencias secundarias a la cirugía de sustitución valvular mitral 3 meses antes. Por último, pudimos observar un caso de insuficiencia tricúspide grave secundaria a la retirada del electrodo que requirió cirugía 3 meses más tarde.
Realizamos un análisis univariable en el que evaluamos la edad, el sexo, el tiempo de implantación de los electrodos, la presencia de cables abandonados en el territorio vascular, la experiencia del equipo quirúrgico durante los años del estudio, el número de electrodos que se extrajeron a cada paciente, la causa de la extracción del cable y la localización del marcapasos (lado derecho o lado izquierdo). Observamos una relación estadísticamente significativa con la edad de los pacientes, ya que los más jóvenes eran los que presentaban complicaciones (edad menor de 60 años) (OR = 5,38; IC del 95%, 1,07-27,23), y con la endocarditis como causa de la extracción (OR = 4,97; IC del 95%, 1,04-23,70). Asimismo, comprobamos que el riesgo de complicaciones aumentaba muy significativamente cuando los electrodos habían sido colocados por vía subclavia derecha (OR = 17,09; IC del 95%, 2,15-135,70) (tabla 4).
DISCUSION
A la vista de nuestros resultados, cabe destacar la elevada tasa de éxitos con la combinación de diferentes métodos de retirada (un 96,8%), aunque con un porcentaje, si bien no elevado de complicaciones (2,5% mayores), al menos no despreciable y que en nuestra serie se ha relacionado con la presencia de endocarditis, la implantación del dispositivo por el lado derecho y la edad menor de 60 años de nuestros pacientes.
La necesidad creciente de retirada de electrodos de marcapasos y desfibrilador nos condujo a finales de los años ochenta a iniciar estos procedimientos de una forma menos invasiva, ayudados por los dispositivos endovasculares que comenzaron a desarrollarse en aquellos años5-7. Los primeros métodos que se introdujeron sustituían la tracción mantenida tras la introducción de algún tipo de guía o estilete en el interior del electrodo por nuevos sistemas que consistían en 2 vainas, una interna y otra externa de poliuretano, que iban avanzando a través del territorio vascular tratando de liberar el electrodo de las estructuras fibrosas circundantes y que, al llegar a la punta del electrodo, realizaban un mecanismo de contratracción, en un intento de oponerse al movimiento de la pared miocárdica para disminuir de esa forma las complicaciones5.
Si bien durante los primeros años no había un claro consenso respecto a las indicaciones de retirada de electrodos, el avance en las técnicas de extracción y el aumento en el porcentaje de éxito dieron lugar a la aparición de las primeras guías clínicas publicadas en el año 20003. En nuestra serie, el 51,4% de los procedimientos se incluyeron como indicación de clase I (el 50,3% de origen infeccioso) y el 48,6% restante fueron indicación de clase II.
La infección de estos dispositivos, aunque no es frecuente, representa una fuente potencial de complicaciones graves. En los casos de situaciones tales como la endocarditis relacionada con el electrodo, las septicemias o las infecciones del mismo origen, no cabe duda de que la extracción es el procedimiento de elección y que la retirada completa del sistema es el único método para erradicar esta enfermedad5-7, ya que en caso contrario las cifras de mortalidad pueden llegar hasta el 25%8. De igual forma, los casos en los que hay una infección superficial de la bolsa del marcapasos, o los pacientes que presentan un decúbito con solución de continuidad de la piel, aunque en ocasiones se han tratado con antibióticos y curas locales, se considera de elección la extracción de todo el sistema9.
En la literatura científica se publica una incidencia de infecciones de marcapasos o desfibriladores endocavitarios que oscila entre el 0,02 y el 1,5%1,10. La incidencia de infección en nuestro servicio ha sido durante este período del 0,84% en los 2.972 procedimientos realizados de marcapasos o desfibriladores implantados durante el período de estudio. Es importante destacar el porcentaje de electrodos que hemos retirado por causa infecciosa. Si bien estos casos alcanzan el 50,3%, esta cifra se eleva considerablemente, hasta un 75,3%, si añadimos los dispositivos que presentan decúbito con solución de continuidad de la piel.
La combinación de diferentes métodos nos ha permitido alcanzar tasas de éxito comparables a las de otros autores. Si consideramos el porcentaje de electrodos que pudieron ser completamente retirados, obtuvimos un 96,8%, cifra que se eleva hasta un 99,04% cuando consideramos el porcentaje de éxitos clínicos, ya que sólo 3 electrodos tuvieron necesidad de ser retirados posteriormente mediante esternotomía media. El porcentaje de electrodos que se consigue retirar por completo varía de forma muy amplia en la literatura científica, con cifras según las series que oscilan entre el 82,1 y el 100% de los electrodos11-14. Resulta, sin embargo, muy difícil estandarizar los resultados de los diferentes autores, ya que el tiempo medio de implantación de los electrodos varía también muy ampliamente entre 27 y 90 meses11-14.
La incorporación de la tecnología láser a los métodos de extracción percutáneos no parece ofrecer grandes ventajas respecto a la tasa de éxito obtenida. Byrd et al14 publicaron en mayo de 2002 la experiencia en Estados Unidos en 2.561 electrodos con este método y alcanzan un porcentaje de éxito del 90%. En esta línea, otros autores obtienen cifras similares que oscilan entre el 82,1 y el 94%10,12.
Las causas de extracción incompleta se relacionan básicamente con el tiempo de implantación5,14 (que aumenta la reacción fibrosa en el lecho vascular), la experiencia del médico que realiza la extracción5,14, la implantación en el ventrículo14, el tipo de electrodo (se extraen más fácilmente los electrodos de fijación activa)5 y la edad de los pacientes14 (son más difíciles de extraer los electrodos de los pacientes más jóvenes). En nuestra serie, aunque observamos una diferencia importante en el tiempo de implantación de los electrodos que no pudieron ser extraídos completamente respecto a los que sí lo fueron (97,93 frente a 68,96 meses), no hemos encontrado diferencias significativas en este parámetro. Asimismo, tampoco hemos encontrado diferencias significativas durante el período de estudio, aunque la tendencia observada sí apunta hacia una disminución en función básicamente de la experiencia del equipo quirúrgico. Respecto al tipo de electrodo, algunos autores han puesto de manifiesto la diferencia en la mayor o menor dificultad de extracción de los electrodos según las características de éstos, tales como el material de fabricación o el tipo de fijación (son más fácilmente extraíbles los de fijación activa, y más complejos los electrodos de desfibrilador)5,14. Sin embargo, en nuestra serie, al ser retrospectiva, y teniendo en cuenta que el servitrar este dato de forma exhaustiva. En cuanto a los electrodos de desfibrilador, sólo se extrajeron 11, y 2 de ellos no pudieron ser extraídos completamente. No obstante, la relación no alcanza a ser estadísticamente significativa debido al pequeño tamaño de la muestra.
Las complicaciones en los procedimientos de retirada de electrodos no son excepcionales12,15,16. Love et al3 definen como complicación mayor cualquier evento adverso relacionado con el procedimiento que necesita alguna intervención para preservar la vida o cualquier complicación relacionada con el procedimiento que finaliza con la muerte del paciente o con un daño irreversible de una función o estructura. Asimismo, definen como complicación menor aquella relacionada con el procedimiento que precisa alguna intervención menor, que prolonga la estancia hospitalaria o limita alguna función del paciente, pero que en ningún caso amenaza la vida o altera una función u órgano del paciente.
La incidencia de complicaciones mayores oscila entre el 0,6 y el 3,3% en las diferentes series publicadas11,15,17,18, cifras similares a las observadas por nosotros. Dicha incidencia parece estar directamente relacionada con el tiempo de implantación, el sexo femenino, el número de electrodos por paciente y la experiencia del médico14. En nuestra serie hemos observado una relación significativa con la edad del paciente, ya que eran más jóvenes los que presentaban complicaciones, y con la presencia de endocarditis. Asimismo, comprobamos una importante relación cuando el dispositivo estaba colocado por el lado derecho del paciente. Leacche et al18 publican un caso de rotura de vena cava superior en una paciente con el marcapasos implantado por el lado derecho durante una extracción del electrodo con láser. Sin embargo, en otras series más amplias no se ha evaluado esta incidencia. En nuestra serie, 2 de los 8 marcapasos extraídos implantados por el lado derecho (25%) presentaron complicaciones mayores: uno de los pacientes falleció por rotura de la cava superior y otra paciente presentó un taponamiento cardiaco que se resolvió en el quirófano mediante una esternotomía urgente. Otro paciente de esos 8 presentó una complicación menor. Nos parece importante tener en cuenta este dato si observamos que la extracción por el lado derecho puede ser más dificultosa, ya que el recorrido hasta el ventrículo derecho es más tortuoso y los lugares de conexión entre la vena subclavia y la cava superior y, posteriormente, el suelo de la aurícula derecha pueden ser zonas de potenciales roturas.
CONCLUSIONES
En conclusión, parece claro el aumento de los procedimientos de extracción de electrodos de marcapasos y desfibrilador. Las técnicas percutáneas han evitado la necesidad de cirugías más agresivas, que en muchos casos contraindicaban el procedimiento debido al riesgo que entrañaban. No obstante, es importante considerar que estas técnicas tampoco están exentas de complicaciones, por lo que nos parece recomendable que sean llevadas a cabo por equipos que puedan realizar un número importante de procedimientos al año, para disminuir dichas complicaciones y aumentar la tasa de éxito. Asimismo, nos parece imprescindible que se realicen en centros donde sea posible efectuar un procedimiento quirúrgico de emergencia en caso de que se presente una complicación que pueda poner en riesgo la vida del paciente.
Correspondencia: Dra. T. Centella Hernández.
Servicio de Cirugía Cardiaca. Hospital Ramón y Cajal.
Ctra. de Colmenar, km 9,300. 28034 Madrid. España.
Correo electrónico: centellato@telefonica.net
Recibido el 18 de septiembre de 2006.
Aceptado para su publicación el 19 de marzo de 2007.