El ritmo cardiaco fetal normal varía entre 100 y 180 latidos por minuto. Las arritmias fetales presentan una incidencia del 1-2% de las gestaciones. Las más frecuentes son las extrasístoles auriculares seguidas de las taquicardias supraventriculares (TQSV), que se clasifican en sostenidas (más del 50% de la exploración) o intermitentes no sostenidas (menos del 50%). Las TQSV sostenidas son una importante causa de hidropesía fetal no inmunitaria, prematuridad y morbimortalidad perinatal. El tratamiento depende de la edad gestacional, la duración, la afectación del feto, el estado materno y el posible riesgo del tratamiento para la madre y el feto. El objetivo es restablecer el ritmo sinusal (RS) o disminuir la frecuencia cardiaca el tiempo suficiente para resolver o evitar la disfunción ventricular.
Entre julio de 2003 y noviembre de 2014 fueron enviadas 6.100 gestantes para ecocardiografía fetal. Los estudios se realizaron en modo M y con Doppler pulsado1. El 2,7% (165 fetos) presentó arritmias. Se obtuvo el consentimiento informado, se realizaron electrocardiogramas y se determinaron las concentraciones de fármacos en las gestantes. De todos los neonatos se dispuso de electrocardiograma y ecocardiografía.
Las arritmias encontradas fueron:
- •
Extrasístoles auriculares en 137 fetos (83%) que no desarrollaron otras arritmias.
- •
Taquicardias supraventriculares en 28 fetos (17%) (figura 1) con:
- -
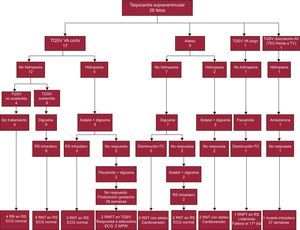
Taquicardia con intervalo ventriculoatrial (VA) corto en 17 fetos: a) cuatro con taquicardia no sostenida sin hidropesía que no se trataron; b) ocho con taquicardias sostenidas sin hidropesía, en los que se administró digoxina oral y se recuperó el RS, y c) cinco con hidropesía, en los que se administró digoxina más sotalol y cedió la taquicardia en tres de ellos, y en los dos que no respondieron se sustituyó el sotalol por flecainida y, por falta de respuesta, se finalizó la gestación en la semana 36. Al nacimiento se confirmó un síndrome de Wolff-Parkinson-White y se administró adenosina (figura 1).
- -
Aleteo auricular en nueve fetos (figura 2): a) siete sin hidropesía, en los que se administró digoxina y se consiguió una frecuencia adecuada y el parto a término en cinco, y en dos, por falta de respuesta, se añadió sotalol y pasaron ambos a RS; b) en los otros dos, ambos con hidropesía, se administró digoxina y sotalol, y por falta de respuesta se finalizó la gestación en la semana 36. Los siete neonatos con aleteo recibieron cardioversión eléctrica.
- -
Taquicardia con intervalo VA largo en un feto sin hidropesía, a 190 latidos por minuto, que se trató con flecainida y al nacimiento presentó taquicardia sinusal con listeriosis congénita.
- -
Taquicardia con disociación auriculoventricular en un feto de 25 semanas con hidropesía y disfunción ventricular, del que se sospechó taquicardia ectópica de la unión o taquicardia ventricular y se trató con amiodarona, pero falleció intraútero.
Figura 1.Evolución y tratamiento de las taquicardias fetales. AV: atrioventricular; ECG: electrocardiograma; FC: frecuencia cardiaca; RN: recién nacido; RNPT: recién nacido pretérmino; RNT: recién nacido a término; RS: ritmo sinusal; TEU: taquicardia ectópica de la unión; TQSV: taquicardia supraventricular; TV: taquicardia ventricular; VA: ventriculoatrial; WPW, síndrome de Wolff–Parkinson–White.
(0.4MB). - -
La incidencia de las alteraciones del ritmo fetal es desconocida. La ecocardiografía en modo M y con Doppler pulsado es el método de elección en el feto para determinar la relación auriculoventricular e inferir el mecanismo electrofisiológico2.
Los ritmos irregulares más comunes son las contracciones auriculares prematuras, que son benignas, en muchos casos relacionadas con estimulantes maternos, no precisan tratamiento y desaparecen espontáneamente. En el 1-3% de los casos pueden evolucionar a TQSV, pero en nuestra serie ningún feto las desarrolló. Las taquicardias sostenidas, generalmente > 220 latidos por minuto, pueden dar lugar a hidropesía fetal, con mortalidad superior al 50%. No existen estudios aleatorizados respecto al fármaco a emplear, por lo que la actuación se basa en las series descritas3.
La digoxina es, en la mayor parte de los centros, el fármaco de elección salvo en caso de hidropesía, que por el edema placentario requiere asociar otro fármaco. Los más habituales son flecainida, sotalol y amiodarona, y no existe evidencia para favorecer la administración de uno sobre otro. En nuestro estudio se ha seguido un protocolo uniforme con digoxina y sotalol, que ha demostrado conversiones a ritmo sinusal completa o parcial del 85%4.
En las taquicardias sostenidas sin hidropesía la elección fue digoxina oral, 1mg/día durante 48 horas y disminuir luego a 0,25mg/día (concentraciones de 0,7-2 ng/ml). Si no existía respuesta a los 7 días, y directamente en los casos con hidropesía, se asoció sotalol en dosis de 80mg/12h, durante 3 días, y se aumentó a 160mg/12h si no había respuesta. En dos pacientes fue necesario sustituir el sotalol por flecainida, que no fue eficaz. En el 85% de nuestros fetos con TQSV con VA corto que recibieron tratamiento (11/13) se consiguió el RS. El tratamiento del aleteo fue similar, siendo el objetivo conseguir un bloqueo parcial del nodo auriculoventricular, evitar una conducción 1:1, o convertir a RS, lo que se consiguió en el 77% (7/9). El sotalol ha demostrado su eficacia en estos casos y debería instaurarse de manera precoz5. Nuestra pauta de tratamiento ha resultado eficaz y revierte a RS o controla la frecuencia en el 85% de las TQSV fetales.
La taquicardia con intervalo VA largo se trató con flecainida y disminuyó la frecuencia. Al nacimiento presentó taquicardia sinusal. Intraútero es difícil diferenciarlas, salvo por la variabilidad de la frecuencia de las sinusales. La taquicardia ventricular es muy infrecuente; en el único posible caso de nuestra serie, se ha tratado con propranolol o amiodarona, fármaco utilizado en nuestro caso sin efectividad.
En conclusión, la arritmia más habitual del feto es la extrasístole auricular, que es benigna y no precisa tratamiento. La taquicardia con VA corto y el aleteo son las taquiarritmias más frecuentes, y en la mayoría de los casos es posible controlarlas con tratamiento adecuado.