Analizar el impacto del lactato sérico en receptores de trasplante cardiaco urgente en asistencia circulatoria mecánica de corta duración preoperatoria.
MétodosSe realizó un subanálisis de un registro multicéntrico español basado en pacientes incluidos en «urgencia grado 0» para trasplante cardiaco con asistencia circulatoria mecánica preoperatoria de corta duración entre 2010 y 2015. Se seleccionó a los receptores de trasplante con cifras preoperatorias de lactato conocidas. El desenlace principal fue la supervivencia 1 año tras el trasplante.
ResultadosSe estudió a 177 receptores de trasplante cardiaco urgente, de los que 90 necesitaron asistencia preoperatoria con oxigenador extracorpóreo de membrana venoarterial, 51 con asistencia ventricular izquierda y 36 con asistencia biventricular. De ellos, 44 (25%) presentaban hiperlactatemia antes del trasplante (≥ 2 mmol/l). En el análisis multivariable, la cifra de lactato sérico resultó predictora independiente de mortalidad tras el trasplante (cada 0,1 mmol/l, HR ajustada = 1,02; IC95%, 1,01-1,03; p = 0,007). La supervivencia estimada al año del trasplante cardiaco fue del 53,1% (IC95%, 45,3-60,9) en los pacientes con hiperlactactemia preoperatoria y el 75,6% (IC95%, 71,8-79,4) en los pacientes sin hiperlactatemia (HR ajustada = 1,94; IC95%, 1,04-3,63; p = 0,039). El impacto pronóstico de la hiperlactatemia fue significativo en los pacientes asistidos con oxigenador extracorpóreo de membrana venoarterial, pero no en aquellos con dispositivos de asistencia ventricular.
ConclusionesLos valores preoperatorios de ácido láctico son un potente factor pronóstico independiente en receptores de trasplante cardiaco urgente.
Palabras clave
En los últimos años se ha asistido a un incremento progresivo del número de receptores de trasplante cardiaco (TxC) que reciben el órgano en código urgente. Para la mayoría de estos pacientes, es preciso recurrir a asistencia preoperatoria con dispositivos de asistencia circulatoria mecánica (ACM)1. En este escenario, el estado hemodinámico del receptor es un potente indicador del riesgo de mortalidad y complicaciones clínicas tras el TxC, con peor pronóstico para los pacientes que llegan a la intervención en situación de shock cardiogénico2.
La acidosis láctica es una alteración metabólica grave y relativamente frecuente en pacientes en situación de bajo gasto cardiaco, determinada por un desequilibrio entre el aporte y la demanda de oxígeno a los tejidos, secundario a la hipoperfusión tisular3. Se ha estudiado la concentración sérica de lactato como un marcador de pronóstico adverso en una amplia variedad de pacientes con cardiopatía aguda4, como infarto agudo de miocardio, insuficiencia cardiaca descompensada y/o shock cardiogénico, así como pacientes tratados con cirugía cardiaca con bypass cardiopulmonar5. En algunos receptores de TxC se ha descrito acidosis láctica en el posoperatorio inmediato6, si bien las causas y el impacto clínico de este fenómeno son poco conocidos.
El propósito del presente estudio es analizar una potencial asociación entre los valores preoperatorios de lactato sérico y el pronóstico de pacientes que reciben un TxC en código urgente asistidos con dispositivos de ACM de corta duración. La hipótesis de trabajo es que el lactato sérico podría estar más elevado en los pacientes con peor estado hemodinámico previo al TxC y, a priori, mayor riesgo de mortalidad tras la intervención, de modo que el lactato podría utilizarse como un predictor pronóstico en estos individuos. Para cumplir este objetivo, se ha empleado la información recogida en un registro multicéntrico español.
MÉTODOSDescripción del estudioEl estudio ASIS-TC (Empleo de los dispositivos de ASIStencia circulatoria mecánica de corta duración como puente a Trasplante Cardiaco en España) es un registro multicéntrico retrospectivo en el que se recogió a todos los pacientes mayores de 18 años incluidos en lista de espera para un primer TxC aislado con carácter urgente y con dispositivos de ACM durante el periodo 2010-2015 en España. No se consideró a los pacientes con un TxC previo ni a los incluidos en lista de espera para trasplante multiorgánico. En este registro participaron los 16 centros españoles que cuentan con un programa de TxC de adultos.
En el estudio ASIS-TC se recogieron datos relativos a pacientes incluidos en lista de espera de la Organización Nacional de Trasplantes para TxC tanto en código de «urgencia grado 0» (asistidos con oxigenador extracorpóreo de membrana [ECMO] venoarterial o dispositivos de asistencia ventricular de corta duración) como en código de «urgencia grado 1» (asistidos con balón de contrapulsación intraaórtico). Para el propósito del estudio, se consideró dispositivos de asistencia ventricular de corta duración los del tipo de los Impella Recover (inserción percutánea, flujo continuo), Levitronix Centrimag (inserción quirúrgica, flujo continuo), Abiomed BVS5000 (inserción quirúrgica, flujo pulsátil) y similares. Los resultados generales de la serie se han publicado con anterioridad7.
La información recogida en el registro se obtuvo mediante una revisión individualizada caso por caso de cada una de las historias clínicas de los pacientes incluidos. La identificación de los individuos que estudiar se realizó mediante consulta autorizada de la base de datos de la Organización Nacional de Trasplantes, con la colaboración de las oficinas de coordinación de trasplantes autonómicas y locales de los centros participantes.
De cada paciente, se recogieron en total más de 500 variables relativas a las características clínicas durante la asistencia circulatoria y en el momento del TxC, el tipo de dispositivo implantado, las complicaciones asociadas con la asistencia circulatoria, los tiempos de espera y las complicaciones tras el TxC. Algunas variables adicionales relativas a las características de los donantes, el acto quirúrgico del TxC y la supervivencia a largo plazo tras este se obtuvieron mediante una consulta dirigida del Registro Nacional de Trasplante Cardiaco.
El Comité de Ética para la Investigación Clínica de Galicia aprobó el protocolo del estudio y los comités de ética de referencia de cada uno de los centros participantes lo ratificaron.
En el presente manuscrito se muestran los resultados de un subanálisis de la base de datos del registro ASIS-TC centrado en el valor pronóstico de la concentración sérica de lactato de los pacientes que reciben un TxC urgente. Los individuos seleccionados para este análisis fueron los pacientes de la cohorte de «urgencia grado 0» que llegaron al TxC con información disponible en la base de datos del registro acerca de sus concentraciones séricas de lactato previas al TxC. No se consideró para este análisis a los pacientes que fallecieron antes del TxC ni a los excluidos de la lista de espera urgente.
Análisis estadísticoSe realizó un análisis descriptivo y comparativo de las características clínicas basales (esto es, en el momento del TxC) de los pacientes del estudio según la presencia o ausencia de hiperlactatemia preoperatoria, definida como lactato sérico ≥ 2 mmol/l en la última determinación realizada durante el periodo de espera previo al TxC. Este valor de corte es el más comúnmente aceptado en la literatura médica para definir la anormalidad de las concentraciones séricas de lactato4.
La descripción de las variables cuantitativas continuas se realizó mediante la media ± desviación estándar, mientras que para las variables cualitativas se utilizó la proporción de sujetos afectados. La comparación de las distribuciones entre los grupos de estudio se realizó mediante el test de la χ2 en el caso de las variables cualitativas o el de la t de Student para las variables cuantitativas continuas.
La supervivencia a 1 año después del TxC fue la variable de desenlace principal del estudio. Se empleó el método de Kaplan-Meier para la construcción de las curvas de supervivencia a lo largo de este periodo; la comparación de la probabilidad de supervivencia entre los grupos en estudio se realizó mediante el test de rangos logarítmicos.
Para la identificación de predictores de mortalidad durante el primer año tras el TxC, se empleó un análisis de regresión de Cox multivariable por pasos hacia atrás con un criterio de salida «p-out» < 0,05. En el primer paso de dicho análisis se incluyeron variables relativas a características clínicas de donante y receptor con asociación univariable con el riesgo de muerte tras el TxC demostrada con un valor p < 0,20 (edad del receptor, diabetes mellitus, ventilación mecánica, terapia de sustitución renal, ACM tipo ECMO, creatinina sérica, hemoglobina, índice vasoactivo-inotrópico, lactato sérico, tiempo de isquemia). El modelo multivariable obtenido mediante el análisis por pasos hacia atrás se empleó posteriormente para estimar la hazard ratio (HR) de mortalidad durante el primer año tras el TxC en pacientes con hiperlactatemia preoperatoria (≥ 2 mmol/l) frente a pacientes sin hiperlactatemia (< 2 mmol/l). Se estableció un nivel de significación p < 0,05 para todos los contrastes de hipótesis. El análisis estadístico se realizó con el software SPSS 20.
RESULTADOSPacientesEntre enero de 2010 y diciembre de 2015, se incluyó a 291 pacientes en lista de espera de la Organización Nacional de Trasplantes para TxC con prioridad de «urgencia grado 0» y algún dispositivo de ACM de corta duración en 16 centros españoles; de ellos, 230 pacientes recibieron TxC. En la base de datos del registro ASIS-TC, se disponía de información acerca de las concentraciones séricas de lactato preoperatorias de 177 (77%) de estos receptores de TxC urgente, que constituyeron la población del presente estudio.
En el momento del TxC, 90 pacientes se encontraban en asistencia con ECMO venoarterial, 64 con Levitronix Centrimag (biventricular en 26 de ellos y ventricular izquierdo en 38), 13 con Abiomed BVS5000 (biventricular en 9 y ventricular izquierdo en 4), 9 con Impella Recover (ventricular izquierdo) y 1 con Abiomed AB5000 biventricular.
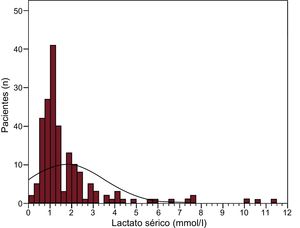
La figura 1 muestra las concentraciones séricas de lactato antes del TxC urgente en la población del estudio. La media ± desviación estándar era 1,8 ± 1,7 mmol/l; 44 (25%) de los receptores presentaban hiperlactatemia antes del TxC, definida por valores ≥ 2 mmol/l.
Características clínicas de los pacientes con y sin hiperlactatemiaLa tabla 1 muestra una comparación de las características clínicas basales de los pacientes incluidos en el presente subanálisis, en función de la presencia o ausencia de hiperlactatemia preoperatoria. Cabe destacar que las características clínicas basales de los 177 receptores de TxC urgente de la cohorte analizada resultaron similares a las de los 230 receptores de TxC urgente que constituían la cohorte total del estudio ASIS-TC.
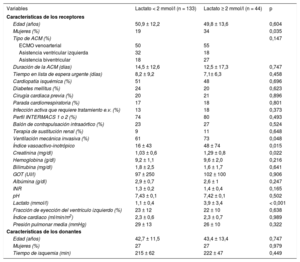
Comparación de las características clínicas basales de los pacientes del estudio según la presencia o ausencia de hiperlactatemia antes del trasplante cardiaco
| Variables | Lactato < 2 mmol/l (n = 133) | Lactato ≥ 2 mmol/l (n = 44) | p |
|---|---|---|---|
| Características de los receptores | |||
| Edad (años) | 50,9 ± 12,2 | 49,8 ± 13,6 | 0,604 |
| Mujeres (%) | 19 | 34 | 0,035 |
| Tipo de ACM (%) | 0,147 | ||
| ECMO venoarterial | 50 | 55 | |
| Asistencia ventricular izquierda | 32 | 18 | |
| Asistencia biventricular | 18 | 27 | |
| Duración de la ACM (días) | 14,5 ± 12,6 | 12,5 ± 17,3 | 0,747 |
| Tiempo en lista de espera urgente (días) | 8,2 ± 9,2 | 7,1± 6,3 | 0,458 |
| Cardiopatía isquémica (%) | 51 | 48 | 0,696 |
| Diabetes mellitus (%) | 24 | 20 | 0,623 |
| Cirugía cardiaca previa (%) | 20 | 21 | 0,896 |
| Parada cardiorrespiratoria (%) | 17 | 18 | 0,801 |
| Infección activa que requiere tratamiento e.v. (%) | 13 | 18 | 0,373 |
| Perfil INTERMACS 1 o 2 (%) | 74 | 80 | 0,493 |
| Balón de contrapulsación intraaórtico (%) | 23 | 27 | 0,524 |
| Terapia de sustitución renal (%) | 9 | 11 | 0,648 |
| Ventilación mecánica invasiva (%) | 61 | 73 | 0,048 |
| Índice vasoactivo-inotrópico | 16 ± 43 | 48 ± 74 | 0,015 |
| Creatinina (mg/dl) | 1,03 ± 0,6 | 1,29 ± 0,8 | 0,022 |
| Hemoglobina (g/dl) | 9,2 ± 1,1 | 9,6 ± 2,0 | 0,216 |
| Bilirrubina (mg/dl) | 1,8 ± 2,5 | 1,6 ± 1,7 | 0,641 |
| GOT (UI/l) | 97 ± 250 | 102 ± 100 | 0,906 |
| Albúmina (g/dl) | 2,9 ± 0,7 | 2,6 ± 1 | 0,247 |
| INR | 1,3 ± 0,2 | 1,4 ± 0,4 | 0,165 |
| pH | 7,43 ± 0,1 | 7,42 ± 0,1 | 0,502 |
| Lactato (mmol/l) | 1,1 ± 0,4 | 3,9 ± 3,4 | < 0,001 |
| Fracción de eyección del ventrículo izquierdo (%) | 23 ± 12 | 22 ± 10 | 0,638 |
| Índice cardiaco (ml/min/m2) | 2,3 ± 0,6 | 2,3 ± 0,7 | 0,989 |
| Presión pulmonar media (mmHg) | 29 ± 13 | 26 ± 10 | 0,322 |
| Características de los donantes | |||
| Edad (años) | 42,7 ± 11,5 | 43,4 ± 13,4 | 0,747 |
| Mujeres (%) | 27 | 27 | 0,979 |
| Tiempo de isquemia (min) | 215 ± 62 | 222 ± 47 | 0,449 |
ACM: asistencia circulatoria mecánica; ECMO: oxigenador extracorpóreo de membrana; GOT: transaminasa glutámico oxalacética; INTERMACS: Interagency Registry for Mechanically Assisted Circulatory Support.
Salvo otra indicación, los valores expresan media ± desviación estándar.
Se observó una mayor proporción de mujeres en el grupo de pacientes con hiperlactatemia; además, estos receptores estaban más frecuentemente en asistencia con ventilación mecánica invasiva y presentaban cifras de creatinina sérica superiores y un mayor índice vasoactivo-inotrópico antes del TxC. Los valores medios de lactato sérico antes del TxC eran 1,1 ± 0,4 mmol/l en pacientes sin hiperlactatemia y 3,9 ± 3,4 mmol/l en pacientes con hiperlactatemia.
Supervivencia tras el trasplante cardiacoEn total, 52 pacientes (29,4%) fallecieron durante el primer año tras el TxC; 48 de estas muertes se registraron durante la hospitalización posoperatoria inmediata.
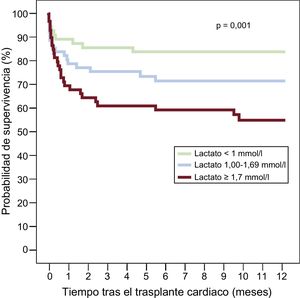
El análisis de Cox univariable mostró una asociación estadísticamente significativa entre las concentraciones séricas de lactato preoperatorias y el riesgo de muerte durante el primer año tras el TxC (por cada 0,1 mmol/l, HR bruta = 1,01; intervalo de confianza del 95% [IC95%], 1,00-1,02; p = 0,040). En la figura 2 se muestran las curvas de supervivencia de Kaplan-Meier durante este periodo, estratificando la población del estudio por terciles de lactato sérico preoperatorio. El test de rangos logarítmicos mostró una tendencia lineal, estadísticamente significativa, de la mortalidad durante el primer año tras el TxC conforme a terciles crecientes de lactato preoperatorio (p = 0,01).
En el análisis multivariable de Cox, el lactato sérico preoperatorio resultó ser un predictor independiente de mayor riesgo de muerte durante el primer año tras el TxC (por cada 0,1 mmol/l, HR ajustada = 1,02; IC95%, 1,01-1,03; p = 0,007). Otros predictores independientes de mortalidad identificados en este análisis fueron la edad del receptor, el tiempo de isquemia, el índice vasoactivo-inotrópico y la asistencia con ECMO venoarterial antes del TxC, tal y como se muestra en la tabla 2.
Predictores independientes de mortalidad durante el primer año tras el trasplante cardiaco: análisis multivariable de Cox
| HR (IC95%) | p | |
|---|---|---|
| Edad (por cada 10 años) | 1,52 (1,15-2,03) | 0,004 |
| Índice vasoactivo-inotrópico (por cada 10 unidades) | 1,05 (1,01-1,10) | 0,021 |
| Tiempo de isquemia (por cada 1 h) | 1,80 (1,26-2,57) | 0,001 |
| ECMO venoarterial | 2,35 (1,27-4,35) | 0,007 |
| Lactato sérico (por cada 0,1 mmol/l) | 1,02 (1,01-1,03) | 0,007 |
ECMO: oxigenador extracorpóreo de membrana; HR: hazard ratio; IC95%: intervalo de confianza del 95%.
Según la estimación de Kaplan-Meier, la probabilidad de supervivencia al cabo de 1 año tras el TxC fue del 53,1% (IC95%, 45,3-60,9) para los pacientes con hiperlactatemia preoperatoria (≥ 2 mmol/l) y del 75,6% (IC95%, 71,8-79,4) para los pacientes sin hiperlactatemia (p = 0,011). La HR ajustada de mortalidad durante el primer año tras el TxC de los pacientes con hiperlactatemia preoperatoria (≥ 2 mmol/l) con respecto a los pacientes sin hiperlactatemia fue 1,94 (IC95%, 1,04-3,63; p = 0,039).
Causas de muerteLa tabla 3 muestra la distribución de las causas de muerte tras el TxC en función de la presencia o ausencia de hiperlactatemia preoperatoria (≥ 2 mmol/l). En el grupo de pacientes con hiperlactatemia, las infecciones bacterianas (n = 7 [35%]), el fracaso primario del injerto (n = 5 [25%]) y el fracaso multisistémico posoperatorio (n = 4 [20%]) fueron las causas más frecuentes de mortalidad, el 80% de todos los fallecimientos. En el grupo de pacientes sin hiperlactatemia se observó una mayor variedad de causas de mortalidad, y la más frecuente fue el fracaso primario del injerto (n = 10 [31%]).
Causas de muerte durante el primer año tras el trasplante cardiaco de los pacientes con y sin hiperlactatemia preoperatoria
| Lactato < 2 mmol/l (n = 32/133), n | Lactato ≥ 2 mmol/l (n = 20/44), n | |
|---|---|---|
| Fracaso primario del injerto | 10 | 5 |
| Fracaso multisistémico posoperatorio | 4 | 4 |
| Hemorragia quirúrgica | 2 | 1 |
| Complicación técnica | 1 | 0 |
| Infección bacteriana | 3 | 7 |
| Infección por citomegalovirus | 1 | 0 |
| Infección por Aspergillus | 1 | 0 |
| Ictus isquémico | 2 | 1 |
| Ictus hemorrágico | 3 | 0 |
| Encefalopatía posanóxica | 2 | 0 |
| Rechazo hiperagudo | 1 | 0 |
| Rechazo agudo | 1 | 1 |
| Neoplasia | 0 | 1 |
| Muerte súbita | 1 | 0 |
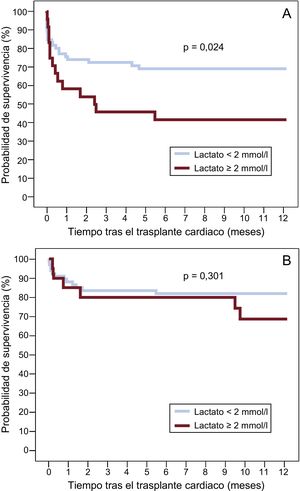
En la figura 3 se representan las curvas de supervivencia de Kaplan-Meier durante el primer año tras el TxC en pacientes con y sin hiperlactatemia preoperatoria, según el tipo de ACM con que se trataban en el momento del TxC.
Curvas de supervivencia durante el primer año tras el trasplante cardiaco según la presencia o ausencia de hiperlactatemia (lactato sérico ≥ 2 mmol/l) antes de la intervención. A: pacientes en asistencia con oxigenador extracorpóreo de membrana venoarterial. B: pacientes con dispositivos de asistencia ventricular de corta duración.
En el subgrupo de pacientes asistidos con ECMO venoarterial, la hiperlactatemia preoperatoria se asoció con un incremento estadísticamente significativo de la mortalidad durante el primer año tras el TxC (p = 0,024); sin embargo, no se observaron diferencias significativas en la mortalidad tras el TxC entre los pacientes con y sin hiperlactatemia preoperatoria en el subgrupo de receptores con dispositivos de asistencia ventricular de corta duración (p = 0,301).
DISCUSIÓNEn el presente trabajo se presenta un subanálisis de la base de datos del registro multicéntrico ASIS-TC, en el cual se recoge información clínica relativa a todos los pacientes incluidos en lista de espera urgente para TxC con dispositivos de ACM de corta duración en 16 centros españoles entre 2010 y 2015. El principal resultado de este trabajo es la constatación de que las concentraciones séricas de lactato preoperatorias tienen un impacto pronóstico significativo en esta población; no en vano, tras el ajuste multivariable, se estimó un riesgo de mortalidad precoz tras el TxC urgente para los receptores con hiperlactatemia (≥ 2 mmol/l) preoperatoria casi 2 veces superior al del resto de la población estudiada.
Debido a su rápida y sencilla determinación, el valor clínico del lactato sérico se ha estudiado ampliamente en el ámbito de la medicina de críticos8. Después de las primeras observaciones realizadas por Weil y Afifi3, varios trabajos han señalado la acidosis láctica como un elemento diagnóstico y un marcador de pronóstico adverso, tanto en pacientes con cardiopatía aguda y shock circulatorio4 como en pacientes con sepsis grave9, politraumatismos y enfermedad neurológica crítica.
En el contexto del shock cardiogénico, la acidosis láctica es, fundamentalmente, una consecuencia de la hipoperfusión tisular, que ocasiona un desequilibrio neto entre el aporte y la demanda de oxígeno en los órganos diana. Hay, no obstante, otros mecanismos fisiopatológicos que contribuyen a este fenómeno. Así, el exceso de catecolaminas circulantes inherente a las situaciones de shock —bien como respuesta fisiológica al estado de bajo gasto cardiaco, bien como consecuencia del propio tratamiento— favorece un incremento de la actividad de la ATPasa Na/K sarcolémica, que a su vez conlleva un incremento de la glucogenolisis y la glucolisis aeróbica, que resultan en un incremento de las concentraciones séricas de lactato10. Los pacientes con descompensación de un cuadro de insuficiencia cardiaca avanzada preexistente parecen especialmente vulnerables en este sentido, dada su tendencia a un paso precoz desde un metabolismo aeróbico a otro anaeróbico11. Por último, cabe recordar que los pacientes con shock cardiogénico, sobre todo cuando requieren asistencia ventilatoria o circulatoria invasiva, son propensos a las complicaciones sépticas, que per se pueden inducir una significativa acumulación de lactato incluso en ausencia de un deterioro significativo de la perfusión tisular9.
La hiperlactatemia preoperatoria (≥ 2 mmol/l) fue un hallazgo analítico frecuente en esta población, pues afectaba a 1 de cada 4 receptores de TxC urgente. Cabe destacar que, dado el diseño del estudio, se consideraron únicamente las determinaciones de lactato más próximas en el tiempo al TxC; de hecho, es probable que la frecuencia de hiperlactatemia fuese mayor en caso de que se hubiesen considerado los valores obtenidos durante la fase aguda del shock cardiogénico previa a la instauración de la ACM. Además, la moderada elevación de las cifras de lactato entre los pacientes con hiperlactatemia (media, 3,9 mmol/l) indica que puede haber cierto grado de selección en la muestra analizada, esto es, probablemente el equipo asistencial podría haber excluido de la lista de espera para TxC a algunos pacientes con shock cardiogénico refractario y acidosis metabólica grave ante la sospecha de futilidad.
Al margen de estas consideraciones, el estudio muestra una asociación directa entre las concentraciones séricas de lactato previas al TxC urgente y la mortalidad tras dicha intervención. La importancia práctica de este resultado es evidente, máxime teniendo en cuenta que este escenario clínico representa casi la mitad de los procedimientos de TxC que actualmente se realizan en España1 y dado que, precisamente, es en este contexto de alto riesgo en el que se antoja, si cabe, como más necesario disponer de herramientas clínicas que permitan estratificar el pronóstico tras la intervención e identificar situaciones de futilidad. Tal y como cabría anticipar, la gran mayoría de las muertes tras el TxC urgente en esta cohorte se produjeron durante el periodo posoperatorio inmediato, y las causas de mortalidad más frecuentes fueron el fracaso primario del injerto, el fallo multisistémico posoperatorio y la sepsis.
El interés de la asociación estadística observada se refuerza, además de por su plausibilidad biológica, por su independencia de otros factores de pronóstico adverso en el contexto del TxC urgente que a su vez pueden correlacionarse también con las concentraciones de lactato, como es el caso del índice vasoactivo-inotrópico12, una fórmula recientemente validada que permite normalizar las dosis de soporte vasoactivo que recibe un paciente crítico. Destaca también el hecho de que la asociación entre concentraciones de lactato preoperatorias y mortalidad tras el TxC urgente muestra una relación dosis-respuesta, de modo que incluso los pacientes con valores en un límite que se podría considerar como normal-alto, como es el caso de aquellos en el segundo tercil de la distribución de la muestra (1,00-1,69 mmol/l), tenían un riesgo incrementado respecto a los pacientes con valores estrictamente normales (< 1 mmol/l). La capacidad predictiva de las cifras de lactato preoperatorias para discriminar el pronóstico de los receptores de TxC urgente fue incluso mayor en los individuos con un perfil clínico de mayor riesgo, como es el caso de los receptores en asistencia con ECMO venoarterial7,13.
La elevada mortalidad posoperatoria observada en los pacientes con hiperlactatemia previa al TxC urgente (cercana al 50% a 1 año de seguimiento) indica la necesidad de replantear la estrategia terapéutica en estos casos. La persistencia de acidosis láctica pese a una correcta ACM debería llevar al equipo asistencial a cuestionarse la idoneidad de incluir al paciente en la lista de espera para TxC urgente en ese momento o, en su caso, de aceptar un órgano si el paciente ya se encontraba en ella. En el caso de pacientes en una fase precoz de evolución del shock cardiogénico, podría ser suficiente con diferir unos días la inclusión en la lista de espera y dar tiempo a la normalización del estado hemodinámico y la corrección de las alteraciones metabólicas y la función de órganos diana que permitan acometer el TxC con una mayor expectativa de éxito. En pacientes con mayor tiempo de evolución del cuadro, el desarrollo de acidosis láctica progresiva en ausencia de otras causas que pudiesen explicarla (p. ej., sepsis) podría constituir un indicador de mala evolución y fracaso multiorgánico que, en caso de persistir, sería una contraindicación para el TxC por futilidad.
LimitacionesEste trabajo presenta algunas limitaciones. La primera de ellas tiene que ver con el carácter observacional y retrospectivo del registro, que puede haber condicionado los sesgos de selección, información o confusión inherentes a este tipo de estudios. Tal y como se especifica en el apartado correspondiente, se excluyó de este subanálisis a 53 receptores de TxC urgente por falta de información sobre sus determinaciones preoperatorias de lactato; no obstante, las características clínicas y la mortalidad tras el TxC de los pacientes incluidos en el subanálisis, en líneas generales, concuerdan con las de la población total del registro.
Dada la naturaleza retrospectiva del registro, no fue posible definir a priori un punto temporal concreto para determinar el lactato sérico en todos los pacientes por igual; además, al tratarse de un estudio multicéntrico sin un laboratorio central unificado, las determinaciones pueden estar sujetas a variaciones locales. Tampoco se dispone de información relativa a la evolución posoperatoria del lactato sérico tras el TxC. Por último, el valor de lactato sérico ≥ 2 mmol/l se seleccionó arbitrariamente como punto de corte para definir hiperlactatemia por su amplia aceptación previa en la literatura médica; no obstante, el empleo de puntos de corte alternativos, algo no explorado en el presente análisis para evitar problemas de comparaciones múltiples, quizá podría haber llevado a conclusiones diferentes de las obtenidas.
CONCLUSIONESEl presente estudio respalda el valor pronóstico independiente de las concentraciones séricas de lactato preoperatorias de los pacientes que reciben un TxC urgente con dispositivos de ACM de corta duración. La elevada mortalidad observada durante la fase posoperatoria precoz tras el TxC urgente de los receptores con hiperlactatemia preoperatoria (≥ 2 mmol/l), cercana al 50% a 1 año de seguimiento, indica la necesidad de replantear la estrategia terapéutica en este complejo escenario clínico.
A la luz de los resultados obtenidos, la elevación persistente del lactato sérico de un candidato a TxC urgente en ACM debe considerarse signo de alerta para el equipo trasplantador. La hiperlactatemia es un marcador sensible, aunque no específico, de una evolución clínica desfavorable, bien porque la ACM sea insuficiente en tiempo o intensidad, bien porque el fracaso multiorgánico ya esté establecido y sea irreversible, bien por la existencia de otros procesos intercurrentes, como una sepsis no descubierta. Para algunos pacientes, la decisión correcta en este escenario puede ser esperar a una situación de mayor estabilidad hemodinámica, a la recuperación de la función de órganos diana o al tratamiento de un proceso intercurrente para después proceder a su inclusión en la lista de espera urgente; en otros casos, quizá la opción más acertada sea limitar el esfuerzo terapéutico por futilidad y destinar el órgano a un receptor alternativo con más probabilidades de supervivencia tras el TxC.
FINANCIACIÓNEl registro ASIS-TC se ha financiado mediante una Ayuda a la Investigación en Salud de la Fundación Mutua Madrileña (X convocatoria, año 2014). Además, varios de los autores del trabajo están adscritos al CIBERCV (Centro de Investigación Biomédica en Red de Enfermedades Cardiovasculares) del Instituto de Salud Carlos III, tal y como se refleja en la autoría del manuscrito.
CONFLICTO DE INTERESESE. Barge-Caballero ha recibido una beca académica de Abbot Vascular no relacionada con el desarrollo de este proyecto de investigación.
- –
En los últimos años se ha incrementado el número de pacientes que reciben un TxC con un código de prioridad urgente, que en España implica en la mayoría de los casos la necesidad de dispositivos de ACM.
- –
El riesgo de complicaciones y mortalidad tras el TxC se incrementa en estos casos urgentes, si bien los predictores de mal pronóstico no son bien conocidos.
- –
El lactato sérico es un marcador de gravedad en pacientes con shock cardiogénico, pero su utilidad en receptores de TxC urgente no se ha estudiado hasta el momento.
- –
El presente trabajo aporta evidencia que respalda el valor pronóstico de las concentraciones séricas de lactato de los receptores de TxC urgente.
Los autores agradecen al personal de la Organización Nacional de Trasplantes su apoyo y colaboración durante las diferentes etapas de este proyecto de investigación.
Los autores también quieren mostrar su agradecimiento a Gonzalo Barge Caballero, María J. Paniagua Martín, Raquel López Villela, Ignacio Sánchez Lázaro, Manuel Gómez Bueno, Luis Alonso Pulpón, Francisco Hernández Pérez, Josebe Goirigolzarri Artaza, Inés Ponz de Antonio, Adriana Rodríguez Chaverri, Laura Morán Fernández, José Luis Lambert Rodríguez, Carles Díez López, Nicolás Manito Lorite, Álvaro Andrés Herrera Escandón, Marisa Sanz Julve, Ana Portolés Ocampo, Eulalia Roig Mingell, Vicens Brossa Loidi, Laura López López, Montserrat Lorente, Rebeca Manrique Antón, Ignacio Muñoz Carvajal, Javier Arias Dachary, Azahara Fernández Carbonell, José María Turégano Cisneros, Laura Inga Távara, José Joaquín Domínguez del Castillo, María Teresa Conejero Jurado, María Isabel Pernía Oreña, José Antonio Vázquez de Prada, Elisabet Fernández Fernández y Francisco José Pastor Pérez por su colaboración en este trabajo.