La ultrafiltración (UF) es una modalidad de diálisis consistente en la eliminación de agua y solutos a través de una membrana semipermeable. Puede utilizarse en pacientes con insuficiencia cardiaca (IC) descompensada con sobrecarga de volumen a pesar del tratamiento diurético máximo. Su utilización en salas de hospitalización mediante acceso venoso periférico simplifica su disponibilidad. Se analiza la experiencia en UF mediante acceso venoso periférico en sala de hospitalización en pacientes con IC avanzada y refractariedad diurética.
Se trata de un estudio retrospectivo. Desde marzo de 2019 hasta diciembre de 2021, se ha realizado este procedimiento en 16 pacientes ingresados por congestión con resistencia diurética (clínica congestiva pese a tratamiento con furosemida intravenosa a altas dosis con bloqueo secuencial de la nefrona). La UF se realizó mediante una vía venosa PowerMidline Bard Access Systems (Estados Unidos) de 5 Fr con 2 luces de 18 G acortada a 10 cm e implantada en vena basílica o 2 vías venosas periféricas BD Nexiva Diffusics Closed IV Catheter System (Estados Unidos), normalmente en el mismo brazo, de 18 G. El dispositivo empleado fue Aquadex SmartFlow System (Nuwellis Inc, Estados Unidos). Los parámetros de inicio fueron: flujo sanguíneo, 40ml/min y tasa de UF, 150ml/h. Durante el tiempo de UF (programada para 24 h) se suspendieron todos los diuréticos.
Los pacientes tenían una media de edad de 73,6 años y el 75% eran varones. La cardiopatía de base predominante fue la cardiopatía isquémica crónica. El motivo de ingreso más frecuente fue la congestión sistémica sola o junto con congestión pulmonar. La media de días hasta iniciar la UF fue de 7. La dosis media de furosemida i.v. previa era de 250 mg/día.
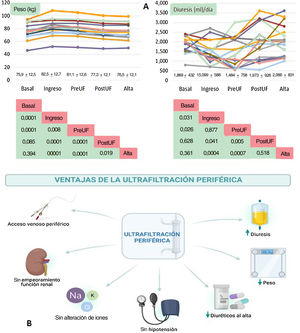
Al comparar la situación basal estable con la del ingreso por descompensación (basal frente a ingreso) se puedo observar que, en el periodo previo al ingreso, hubo una reducción del volumen de diuresis (> 300ml/día) y un incremento de peso (> 6kg). Ambas variables mejoraron con la UF (preUF frente a posUF). Así, este tratamiento redujo el peso medio en 4 kg e incrementó la diuresis en 500ml. La pérdida de peso se mantuvo desde la UF hasta el alta (tabla 1 y figura 1A).
La función renal (creatinina y tasa de filtrado glomerular) sufrió un deterioro significativo (p<0,05) durante la descompensación (basal frente a ingreso). Al alta (preUF frente a alta), estos parámetros habían mejorado (p<0,05) (tabla 1). Hubo una reducción de casi todos los fármacos con efecto diurético al alta del ingreso con respecto a la situación basal estable antes de la descompensación (tabla 1). La tasa de UF media fue de 120ml/h, con un volumen total extraído con UF cercano a 3,5 l. El volumen total de pérdidas fue de casi 6 l. No hubo complicaciones relevantes relacionadas con el procedimiento (tabla 1).
Parámetros de la ultrafiltración y cambios en los parámetros de interés en las distintas etapas
| Parámetros de la ultrafiltración y complicaciones | |
|---|---|
| Parámetros de la UF | Duración, 24 [14] h; tasa, 119,5 [30] ml/h; volumen extraído, 3.450 [2.500] ml; diuresis durante la UF, 1.925 [1.025] ml; volumen total perdido, 5.975 [3.213] ml |
| Complicaciones* | Alarma de presión (1). Coagulación de alguna parte del sistema (4). Coagulación de alguna parte del sistema+hipotensión arterial (1) |
| Cambios en los parámetros | |||||
|---|---|---|---|---|---|
| Basal | Ingreso | PreUF | PosUF | Alta | |
| Peso (kg) | 75,9±12,5 | 82,5±12,7 | 81,1±12,6 | 77,3±12,1 | 76,5+-12,1 |
| Diuresis (ml/día) | 1.869±432 | 1.509±588 | 1.484±758 | 1.973±926 | 2.066±831 |
| Creatinina (mg/dl) | 1,86±0,99 | 2,22±1,18 | 2,46±1,15 | 2,37±1,25 | 2,16±1,26 |
| TFG (ml/min/1.73 m2) | 42,2±21,2 | 35,6±19,7 | 28,9±13,2 | 31,6±15,6 | 36,1±17,7 |
| Hemoglobina (g/dl) | 12,0±2,2 | 11,0±2,4 | 10,8±2,4 | 10,4±2,6 | 11,0±2,4 |
| Hematocrito (%) | 36,6±6,3 | 34,1±6,6 | 33,5±6,6 | 32,3±7,7 | 34,2±7,2 |
| Potasio (mEq/l) | 4,2±0,6 | 4,3±0,7 | 4,1±0,9 | 4,0±0,7 | 4,2±0,6 |
| Sodio (mEq/l) | 139,4±3,8 | 137,2±4,5 | 138,8±7,2 | 137,6±7,4 | 138,3±6,8 |
| Tratamiento diurético | |||||
| Furosemida oral | 14 (88) | 0 | 0 | 0 | 13 (81) |
| Furosemida i.v.+SSH3% | 0 | 14 (88) | 14 (88) | 13 (81) | 0 |
| Tiacida | 11 (69) | 7 (44) | 7 (44) | 3 (19) | 6 (38) |
| ARM | 11 (69) | 9 (56) | 11 (69) | 9 (56) | 8 (50) |
| Tolvaptán | 5 (31) | 6 (38) | 7 (44) | 3 (19) | 4 (25) |
| Acetazolamida | 2 (13) | 2 (13) | 4 (25) | 2 (13) | 2 (13) |
| iSGLT2 | 6 (38) | 5 (31) | 5 (31) | 5 (31) | 5 (31) |
ARM: antagonistas del receptor de mineralocorticoides; iSGLT2: inhibidor dual del cotransportador de sodio-glucosa tipo 2; i.v.: intravenoso; SSH3%: suero salino hipertónico al 3%; UF: ultrafiltración.
Las alarmas de presión únicamente implicaron revisión del sistema (acodamiento de la vía, etc.). En las alarmas de coagulación, en 2 de los 4 pacientes fue preciso cambiar el sistema; en los otros ya habían pasado más de 24 h de UF con resultado satisfactorio y se dio por finalizado el procedimiento. El montaje del sistema (incluido el purgado) lleva entre 5 y 10 min.
Distribución de los valores, normal. Los valores se expresan como media±desviación estándar o mediana [intervalo intercuartílico]. El tratamiento se expresa por el número de pacientes que lo reciben y el porcentaje del total entre paréntesis.
En este trabajo se ha podido comprobar la efectividad de la UF periférica en cuanto a una reducción de peso relevante debido a los balances negativos ocasionados por la UF y por el incremento de la diuresis con ella, sin efecto deletéreo en la función renal.
Se debe tener en cuenta que la mayoría de los estudios se han realizado con UF convencional, que precisa flujos altos, un catéter central y líquido dialítico1,2. Sin embargo, desde hace unos años hay dispositivos de UF de acceso periférico, que permiten trabajar con flujos bajos y proporcionan una UF lenta y, por tanto, mejor tolerada por los pacientes con IC.
Las ventajas de la UF (figura 1B) incluyen mayor control de la velocidad y el volumen de eliminación de líquidos, mayor pérdida neta de sodio (el producto ultrafiltrado es isotónico) y menor activación neurohormonal3. Al suspender los diuréticos se permite el descanso de la nefrona3–5, lo que, sumado a la descongestión, favorece la recuperación de su sensibilidad al tratamiento diurético4–6. Así, los pacientes de esta serie fueron dados de alta con dosis de diuréticos menores que las basales, con un peso menor que al ingreso, y una diuresis superior a la basal y la del ingreso. Existen otras técnicas empleadas en el tratamiento a largo plazo de estos pacientes, como la diálisis peritoneal, pero esta opción terapéutica requiere preparación y cirugía abdominal. La UF es una buena técnica para el mantenimiento de los pacientes candidatos a diálisis peritoneal hasta su inicio.
A: modificaciones del peso corporal y la diuresis en las fases del estudio. B: ventajas de la ultrafiltración periférica. PosUF: después de la ultrafiltración; PreUF: antes de la ultrafiltración.
Los valores inferiores representan el valor de p entre las distintas fases del estudio.
Este estudio presenta algunas limitaciones, sobre todo por el pequeño número de pacientes y la ausencia de un grupo de control aleatorizado. Por otro lado, no se han encontrado en la bibliografía estudios que realicen de manera sistemática esta técnica mediante acceso periférico.
Como conclusión, la UF en pacientes con IC descompensada y congestión resistente al tratamiento diurético combinado es efectiva, segura y sencilla de realizar en una sala de hospitalización convencional y mediante accesos venosos periféricos.
FINANCIACIÓNNinguna.
CONTRIBUCIÓN DE LOS AUTORESTodos los autores implicados en el trabajo han realizado contribuciones sustanciales, han colaborado en la redacción del trabajo o en la revisión crítica, han revisado y aprobado la versión final y están de acuerdo con todos los aspectos del trabajo para garantizar que las cuestiones relacionadas con la precisión o integridad de cualquier parte del trabajo se investiguen y resuelvan de manera adecuada.
R. López-Vilella: diseño de la investigación, realización de la investigación, recopilación de datos, análisis de datos, escritura del manuscrito, revisión del manuscrito. I. Sánchez-Lázaro: diseño de la investigación, realización de la investigación, recopilación de datos, análisis de datos, revisión del manuscrito. B. Guerrero Cervera: diseño de la investigación, realización de la investigación, recopilación de datos, análisis de datos, escritura del manuscrito. V. Donoso Trenado: realización de la investigación, recopilación de datos, análisis de datos, escritura del manuscrito. A. Soldevila Orient: análisis de datos, escritura del manuscrito, revisión del manuscrito. L. Almenar Bonet: diseño de la investigación, realización de la investigación, recopilación de datos, análisis de datos, escritura del manuscrito, revisión del manuscrito.
CONFLICTO DE INTERESESNinguno.