Se describe el caso de un varón nacido en junio de 1965. Sus padres son primos hermanos, él es su segundo y último hijo, y no tiene descendientes. Con 33 años, el paciente presentó palpitaciones y el episodio se diagnosticó como fibrilación auricular con respuesta ventricular rápida. En ese momento se le realizó un reconocimiento en el servicio de cardiología, donde también se le diagnosticó dislipemia, hipertensión, miocardiopatía hipertensiva e insuficiencia aórtica leve con válvula aórtica tricúspide. En la exploración clínica se descubrieron ptosis palpebral bilateral, hipertelorismo y cara alargada. Además, el paciente presenta varias enfermedades que requieren seguimiento por otras especialidades. Entre estas enfermedades pueden citarse miopía patológica bilateral, que produce ceguera del ojo izquierdo por desprendimiento de retina; otitis media crónica bilateral, que requiere timpanoplastia bilateral, y disfunción eréctil, así como trastorno depresivo y osteoartritis de cadera y codo, que requirió artroplastia de cadera bilateral a los 50 años. Al paciente también se le diagnosticaron asma bronquial moderada no alérgica y hemocromatosis con una mutación C282Y en el gen HFE sin lesión hepática. Con 41 años, después de una caída accidental, sufrió convulsiones tonicoclónicas de comienzo generalizado, clasificadas como «postraumáticas».
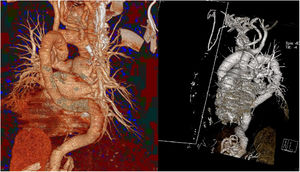
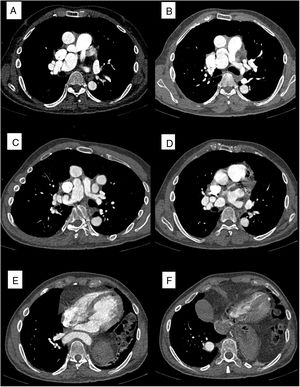
Cuando el paciente tenía 52 años, durante el reconocimiento cardiológico, comunicó que permanecía asintomático y que no había sufrido nuevos episodios de palpitaciones. En la ecocardiografía podía observarse insuficiencia aórtica de moderada a grave e hipertrofia septobasal moderada del ventrículo izquierdo no dilatado (15 mm). Aunque el paciente tomaba 120mg de verapamilo cada 12 h, durante la exploración tenía una presión arterial asimétrica (171/80 en el brazo derecho y 147/78 en el brazo izquierdo). Esta asimetría no se le había diagnosticado antes; por lo tanto, se solicitó aortografía por tomografía computarizada para descartar coartación aórtica. El angiograma por tomografía computarizada mostró una aorta ascendente tortuosa y con bucle (figura 1 y figura 2). El origen de los 3 troncos supraaórticos se encuentra en la primera parte ascendente de la aorta. Al parecer, la parte descendente del bucle está anatómicamente relacionada con el punto de inserción del ligamento arterioso. La aorta descendente también es tortuosa y cruza la línea media para seguir una trayectoria intrapulmonar hacia la derecha. Parece que esta trayectoria hacia la derecha es consecuencia de una hernia diafragmática izquierda. No se identificaron aneurismas ni estenosis aórticas importantes. Las 2 ramas pulmonares mostraban una tortuosidad considerable. En la arteria pulmonar derecha se observó un aneurisma y la señal de un grupo de vasos.
Imágenes de reconstrucción tridimensional de tomografía computarizada multidetectores, que muestran la tortuosidad de la aorta ascendente, el arco aórtico, la aorta descendente, las ramas pulmonares y los troncos supraaórticos. El arco aórtico muestra la señal de vasos serpenteantes. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
Angiografía por tomografía computarizada bidimensional. A: origen de las ramas pulmonares y la señal de un grupo de vasos en la arteria pulmonar derecha. B: arteria pulmonar izquierda tortuosa. C: lesión aneurismática de la arteria pulmonar derecha. D: arteria pulmonar derecha tortuosa. E: aorta descendente que cruza la línea media. F: trayectoria intrapulmonar derecha de la aorta descendente.
Estos signos hacían pensar que se trataba del síndrome de tortuosidad arterial (STA). Por consiguiente, se solicitó un análisis genético del gen SLC2A10. Esta prueba reveló una deleción homocigota —c. 1333del G:p.G445fs—. Esta mutación podría provocar un codón finalizador prematuro, que generaría una reducción del ácido ribonucleico o una proteína truncada con una pérdida del 10% de aminoácidos. Puesto que no se ha descrito antes, esta mutación debe considerarse probablemente patogénica de STA; sin embargo, ya se han diagnosticado mutaciones patogénicas adyacentes de c.13341.
Un año después del diagnóstico de STA, el paciente continuaba asintomático desde una perspectiva cardiovascular. En un principio rechazó la realización de una prueba de diagnóstico por la imagen para descartar malformaciones vasculares en otras localizaciones anatómicas, principalmente el cerebro. Hasta el momento, no se ha llevado a cabo ninguna intervención quirúrgica, puesto que no presenta estenosis vascular grave ni aneurismas clínicamente importantes. Por lo tanto, se ha planteado realizar un seguimiento compuesto por la repetición periódica de la angiografía por tomografía computarizada o la exploración por resonancia magnética. Se propuso realizar un estudio genético de sus parientes vivos de primer grado (madre y hermano), quienes en un principio también rechazaron entrar en este estudio.
El STA es un trastorno poco frecuente del tejido conectivo, que en general se transmite con carácter autosómico recesivo. Se caracteriza por arterias alargadas y tortuosas de gran tamaño, junto con una fuerte tendencia a la disección y a la formación de aneurismas en las arterias principales. El STA también presenta otras características dismórficas y alteraciones generalmente asociadas con trastornos del tejido conectivo, como hiperextensibilidad cutánea y hernia diafragmática. El STA se describe, por lo general, en pacientes pediátricos2. Nuestro caso presenta algunas características especiales. En primer lugar, el paciente recibió el diagnóstico a una edad anormalmente tardía. Ello permite añadir información a esta enfermedad, cuyo desarrollo apenas se conoce en la edad adulta. Hasta ahora, se han diagnosticado pocos casos en adultos y, hasta donde sabemos, el paciente de mayor edad con STA confirmado molecularmente mediante pruebas genéticas tenía 51 años en el momento de la confirmación3. El único adulto mayor de 51 años con este diagnóstico tenía 67 años. Aunque ese paciente presentaba características que recordaban al STA, no se disponía de caracterización molecular4.
Respecto a la evolución clínica de nuestro paciente, se observó una gran comorbilidad, que requirió un seguimiento exhaustivo sobre todo por los servicios de cardiología, oftalmología, otorrinolaringología, traumatología y hematología. Además de las manifestaciones cardiovasculares generalmente descritas, como hipertrofia ventricular izquierda e insuficiencia valvular, también se observó fibrilación auricular, que rara vez se describe en este síndrome2. Por último, cabe destacar la descripción de una nueva mutación asociada con el STA (c.1333del G: p.G445fs) y, en el momento de la redacción de esta carta, debe considerarse probablemente patogénica.