La innovación tecnológica aplicada a las redes asistenciales del infarto agudo de miocardio con elevación del segmento ST (IAMCEST) se ha demostrado efectiva para reducir los tiempos de reperfusión mediante la mejora de la coordinación y el flujo de información entre los médicos responsables de diagnosticar, trasladar y tratar a estos pacientes1. El uso de aplicaciones en las redes de código infarto permite, entre otras funcionalidades, reducir el número de traslados inapropiados de pacientes con sospecha de IAMCEST1.
El objetivo de nuestro estudio es comparar las características clínicas, el patrón del electrocardiograma (ECG) de alerta del código infarto, el diagnóstico final, la evolución clínica y la mortalidad hospitalaria entre los pacientes cuyo traslado se canceló y los finalmente trasladados para coronariografía emergente. Para ello, se analizaron prospectivamente todas las activaciones de código infarto durante 2022. El primer contacto médico, el cardiólogo y el hemodinamista de guardia emplearon la aplicación ODISEA2 para la transferencia de datos, la información clínica y el patrón electrocardiográfico. El estudio recibió la aprobación del comité de ética de nuestro centro y cuenta con los consentimientos informados previos de los pacientes.
Se activaron 406 códigos mediante la aplicación ODISEA. De estos, se trasladó para angioplastia primaria a 284 pacientes (70%) (grupo de trasladados) y 122 (30%) se cancelaron antes del traslado (grupo de cancelados). La decisión de dicha cancelación la tomaron colegiadamente el equipo de cardiología de guardia y el primer contacto médico.
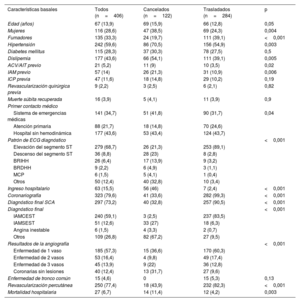
La tabla 1 muestra las características de ambas poblaciones. Los pacientes de los procedimientos cancelados eran más frecuentemente mujeres (el 38,5% del grupo de cancelados frente al 24% del grupo de trasladados; p=0,004) y tenían más antecedentes de hipertensión arterial (el 70 y el 55% respectivamente; p=0,003), dislipemia (el 54,1 y el 39,1%; p=0,005) y cardiopatía isquémica previa (el 21,3 y el 10,9%; p=0,006).
Comparación de las características de los pacientes de ambas poblaciones
| Características basales | Todos (n=406) | Cancelados (n=122) | Trasladados (n=284) | p |
|---|---|---|---|---|
| Edad (años) | 67 (13,9) | 69 (15,9) | 66 (12,8) | 0,05 |
| Mujeres | 116 (28,6) | 47 (38,5) | 69 (24,3) | 0,004 |
| Fumadores | 135 (33,3) | 24 (19,7) | 111 (39,1) | <0,001 |
| Hipertensión | 242 (59,6) | 86 (70,5) | 156 (54,9) | 0,003 |
| Diabetes mellitus | 115 (28,3) | 37 (30,3) | 78 (27,5) | 0,5 |
| Dislipemia | 177 (43,6) | 66 (54,1) | 111 (39,1) | 0,005 |
| ACV/AIT previo | 21 (5,2) | 11 (9) | 10 (3,5) | 0,02 |
| IAM previo | 57 (14) | 26 (21,3) | 31 (10,9) | 0,006 |
| ICP previa | 47 (11,6) | 18 (14,8) | 29 (10,2) | 0,19 |
| Revascularización quirúrgica previa | 9 (2,2) | 3 (2,5) | 6 (2,1) | 0,82 |
| Muerte súbita recuperada | 16 (3,9) | 5 (4,1) | 11 (3,9) | 0,9 |
| Primer contacto médico | ||||
| Sistema de emergencias médicas | 141 (34,7) | 51 (41,8) | 90 (31,7) | 0,04 |
| Atención primaria | 88 (21,7) | 18 (14,8) | 70 (24,6) | |
| Hospital sin hemodinámica | 177 (43,6) | 53 (43,4) | 124 (43,7) | |
| Patrón de ECG diagnóstico | <0,001 | |||
| Elevación del segmento ST | 279 (68,7) | 26 (21,3) | 253 (89,1) | |
| Descenso del segmento ST | 36 (8,8) | 28 (23) | 8 (2,8) | |
| BRIHH | 26 (6,4) | 17 (13,9) | 9 (3,2) | |
| BRDHH | 9 (2,2) | 6 (4,9) | 3 (1,1) | |
| MCP | 6 (1,5) | 5 (4,1) | 1 (0,4) | |
| Otros | 50 (12,4) | 40 (32,8) | 10 (3,4) | |
| Ingreso hospitalario | 63 (15,5) | 56 (46) | 7 (2,4) | <0,001 |
| Coronariografía | 323 (79,6) | 41 (33,6) | 282 (99,3) | <0,001 |
| Diagnóstico final SCA | 297 (73,2) | 40 (32,8) | 257 (90,5) | <0,001 |
| Diagnóstico final | <0,001 | |||
| IAMCEST | 240 (59,1) | 3 (2,5) | 237 (83,5) | |
| IAMSEST | 51 (12,6) | 33 (27) | 18 (6,3) | |
| Angina inestable | 6 (1,5) | 4 (3,3) | 2 (0,7) | |
| Otros | 109 (26,8) | 82 (67,2) | 27 (9,5) | |
| Resultados de la angiografía | <0,001 | |||
| Enfermedad de 1 vaso | 185 (57,3) | 15 (36,6) | 170 (60,3) | |
| Enfermedad de 2 vasos | 53 (16,4) | 4 (9,8) | 49 (17,4) | |
| Enfermedad de 3 vasos | 45 (13,9) | 9 (22) | 36 (12,8) | |
| Coronarias sin lesiones | 40 (12,4) | 13 (31,7) | 27 (9,6) | |
| Enfermedad de tronco común | 15 (4,6) | 0 | 15 (5,3) | 0,13 |
| Revascularización percutánea | 250 (77,4) | 18 (43,9) | 232 (82,3) | <0,001 |
| Mortalidad hospitalaria | 27 (6,7) | 14 (11,4) | 12 (4,2) | 0,003 |
ACV/AIT: accidente cerebrovascular/accidente isquémico transitorio; BRDHH: bloqueo de rama derecha del haz de His; BRIHH: bloqueo de rama izquierda del haz del His; IAM: infarto agudo de miocardio; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IAMSEST: infarto agudo de miocardio sin elevación del segmento ST; ICP: intervención coronaria percutánea; MCP: marcapasos; SCA: síndrome coronario agudo.
Los valores expresan media±desviación estándar o n (%).
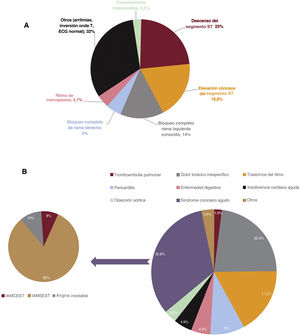
El resumen de los patrones de ECG de los pacientes con código cancelado se muestra en la figura 1A. Los más frecuentes fueron el descenso del segmento ST y los trastornos de la conducción intraventricular (bloqueo completo de rama izquierda del haz de His [BRIHH], bloqueo completo de rama derecha del haz de His [BRDHH] o ritmo de marcapasos).
A: patrones electrocardiográficos de activación de los pacientes cancelados. B: diagnóstico final de los pacientes cancelados. En el diagrama de sectores de la derecha, se muestra el porcentaje de los diagnósticos finales de los pacientes cancelados y a la izquierda, los diagnósticos más frecuentes dentro del síndrome coronario agudo. ECG: electrocardiograma; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IAMSEST: infarto agudo de miocardio sin elevación del segmento ST.
Todos los pacientes del grupo de cancelados se trasladaron a centros hospitalarios. El destino (hospital comarcal u hospital terciario) se decidió por consenso y en función de la gravedad percibida. Se dio de alta directamente desde el servicio de urgencias al 46% y se realizó coronariografía (diferida) al 33% de los ingresados, entre los que se observó un mayor porcentaje de coronarias sin lesiones que en el grupo de coronariografía emergente (el 31,7% del grupo de cancelados frente al 9,6% del de trasladados; p=0,001).
Del grupo de trasladados para coronariografía emergente, la mayoría (90,5%) presentó un diagnóstico final de síndrome coronario agudo (IAMCEST, 83,5%; infarto agudo de miocardio sin elevación del segmento ST [IAMSEST], 6,3%; angina inestable, 0,7%). En cambio, en el grupo de cancelados fueron del 32,8% (IAMCEST, 2,5%; IAMSEST, 27%; angina inestable, 3,3%). La figura 1B muestra el diagnóstico final de los pacientes cancelados; el diagnóstico más frecuente fue el síndrome coronario agudo (32,8%), seguido del dolor torácico inespecífico (22,9%).
Por último, en relación con la mortalidad hospitalaria, se objetivaron diferencias significativas entre ambos grupos; el grupo de cancelados presentó mayor mortalidad (el 11,4 frente al 4,2% de grupo de trasladados; p=0,001). La mortalidad hospitalaria del grupo de cancelados se debió en su mayoría a causas no isquémicas (79%): sepsis (26,6%), disecciones aórticas (17,7%), tromboembolia pulmonar (17,7%) y procesos neurológicos (17,7%) o neoplásicos (17,7%).
Este trabajo describe las características y el pronóstico de los pacientes con sospecha de IAMCEST cuyo traslado se cancela tras utilizar una aplicación.
El número de pacientes con sospecha de código infarto que fueron cancelados en nuestro registro fue elevado (30%) y coincide con el porcentaje descrito por estudios previos3,4. La anulación de casos antes del traslado es una práctica clínica habitual y requiere una plataforma de información que cumpla una serie de requisitos: que comparta información rápidamente y cumpliendo con la Ley Orgánica de Protección de Datos), permita consensuar de manera multidisciplinaria la decisión de la anulación (chat) y sea capaz de registrar la información del caso para su posterior seguimiento. El uso de la aplicación ODISEA ha permitido por primera vez cumplir con todos estos requisitos y llevar a cabo una caracterización de estos pacientes.
Un dato relevante y poco reflejado en los ensayos clínicos es el porcentaje de cancelaciones inadecuadas (oclusión aguda de la arteria culpable). En nuestro registro se detectó un total de 3 casos (2,5%), todos ellos con patrones de ECG de difícil interpretación. La decisión de cancelar activaciones inadecuadas para evitar traslados innecesarios es una práctica habitual, pero implica un riesgo de equivocación en un bajo porcentaje de casos. Lange et al.4, en una serie de 866 pacientes cancelados, describen a 9 pacientes (1%) en cuya coronariografía finalmente se detectó una oclusión aguda. Actualmente, para resolver estos errores humanos, se describen experiencias positivas de utilizar algoritmos de machine learning especializados en el reconocimiento de los patrones de ECG con elevación del segmento ST5.
En relación con el pronóstico de los pacientes cancelados, nuestra serie describe una población de pacientes con elevada comorbilidad, situación percibida de gravedad, patrones electrocardiográficos difíciles y un diagnóstico final heterogéneo que va desde afecciones banales hasta cuadros con alta mortalidad hospitalaria. La mortalidad hospitalaria de estos pacientes cancelados en nuestra serie es alta (11,4%) y similar a las de otras series que describen en este grupo de pacientes una alta mortalidad tanto a corto como a largo plazo3,4.
Las principales limitaciones están relacionadas con el tamaño muestral y la unicentricidad del estudio. Son necesarias investigaciones en la misma línea para confirmar los hallazgos y que son generalizables a otras regiones sanitarias.
En conclusión, estos pacientes representan un porcentaje significativo de las activaciones de código infarto, con gran comorbilidad, patrones de ECG inusuales y una alta mortalidad hospitalaria. Son un reto diagnóstico y es posible que el uso de aplicaciones telemáticas permita mejorar el tratamiento clínico de estos pacientes.
FINANCIACIÓNBeca para la Formación e Investigación de la Asociación de Cardiopatía Isquémica y Cuidados Críticos Cardiológicos SECACIC-FOR-NAC 22/002. Beca asignada por la Sociedad Española de Cardiología (SEC), España.
CONTRIBUCIÓN DE LOS AUTORESDiseño: C. Martín Domínguez y J. Aboal Viñas. Trabajo de campo: C. Martín Domínguez, B. Herrera Martínez y V. Agudelo Montañez. Análisis estadístico: J. Aboal Viñas. Redacción y formato: C. Martín Domínguez, J. Aboal Viñas y P. Loma-Osorio Rincón. Todos los autores: revisión, redacción, edición, lectura y aprobación de la versión final.
CONFLICTO DE INTERESESNo se declara ninguno.