Durante 50 años, los inhibidores de la vitamina K han sido los únicos anticoagulantes orales disponibles para el tratamiento crónico en la prevención de embolias en pacientes con fibrilación auricular. Recientemente, se han completado y publicado tres estudios con fármacos antitrombóticos con un mecanismo de acción diferente: el dabigatrán (un inhibidor de la trombina), el rivaroxabán y el apixabán (inhibidores del factor Xa). En esta revisión se analizan las características y los resultados de los tres estudios. En todos se ha demostrado algún beneficio clínico sobre la warfarina y en su conjunto ofrecen una alternativa superior a los antagonistas de la vitamina K en la prevención de ictus y embolias sistémicas en una gran proporción de pacientes con fibrilación auricular no valvular. La utilización de estos nuevos fármacos anticoagulantes debería iniciarse ya, sin olvidar que, al ser fármacos anticoagulantes, siempre existe el riesgo de hemorragia, por lo que la selección y la educación de los enfermos son obligatorias.
Palabras clave
Uno de los problemas más relevantes asociados con la fibrilación auricular (FA) son los fenómenos tromboembolígenos1,2. Los antagonistas de la vitamina K (derivados dicumarínicos) fueron durante 60 años los únicos anticoagulantes de administración oral y, por lo tanto, los únicos eficaces en la prevención de fenómenos embólicos en tratamientos crónicos.
Beneficio de la anticoagulación con antagonistas de la vitamina k en la fibrilación auricularEn los estudios con dicumarínicos comparados con placebo, se demuestra la alta eficacia de la anticoagulación para prevenir los episodios embólicos3. La antiagregación podría suponer una alternativa al tratamiento anticoagulante, pero en los estudios realizados también se demostró mayor eficacia de la warfarina frente a los antiagre gantes para reducir los episodios embólicos3, por lo que el empleo de antiagregantes sólo está recomendado para enfermos de muy bajo riesgo o cuando haya contraindicaciones a la warfarina1,2,5,6. Esto ha llevado a que la anticoagulación con dicumarínicos se convirtiera progresivamente en el estándar de tratamiento de los pacientes en FA con riesgo embolígeno moderado-alto. La franja de anticoagulación óptima se exploró en diferentes estudios y se considera ideal una razón internacional normalizada (INR) de 2,5 (entre 2 y 3)2. El beneficio neto de la warfarina tiene una relación directa con la puntuación en la escala de riesgo embolígeno CHADS24.
Sin embargo, la warfarina dista mucho de ser un anticoagulante ideal2,5 (tabla 1). La vida media es muy larga, la ventana terapéutica es muy estrecha, la relación dosis-efecto es muy variable en cada paciente y de un momento a otro, y depende de múltiples factores que interfieren en el grado de anticoagulación con la misma dosis de fármaco (edad, alimentación, estrés, infecciones, enfermedades intercurrentes, polimorfismos genéticos del citocromo P450 CYP2C9 y VKORC1, medicación concomitante, etc.). Todo ello hace que muy frecuentemente los pacientes no estén anticoagulados dentro de la ventana terapéutica durante largos periodos, lo que hace necesario realizar controles periódicos para ajustar la dosis. La ventana terapéutica es muy estrecha, lo que dificulta más el buen control de la anticoagulación. Un INR < 2 no supone apenas protección terapéutica y a partir de INR 3 aumentan de forma notable las hemorragias cerebrales. Estas observaciones se constataron en diferentes estudios independientes6. Por otra parte, el porcentaje de tiempo en ventana terapéutica es inversamente proporcional al número de episodios de ictus, tanto hemorrágicos como isquémicos7. El porcentaje de tiempo en ventana terapéutica es variable en cada país y en cada institución; en la mejor de las situaciones, el tiempo fuera de ventana terapéutica supera el 50% en un número considerable de pacientes7,8. Precisamente por el temor a la imposibilidad de realizar una anticoagulación adecuada, entre el 20 y el 50% de los pacientes con FA no reciben tratamiento anticoagulante9,10. Los medidores personales de INR se desarrollaron para facilitar y mejorar el control de la anticoagulación. En algunos estudios, su uso se ha asociado con mejor control y menor tasa de complicaciones embólicas y hemorrágicas. Sin embargo, esto no se ha visto refrendado por otros, y los medidores requieren la colaboración y la capacitación del paciente11.
Recientemente se ha observado que la tipificación genética de los candidatos a anticoagulación con dicumarínicos (principalmente mediante la determinación de polimorfismos en los genes P450 CYP2C9 y VKORC1) puede mejorar el ajuste de la dosis individual de warfarina, ya que estos genes están relacionados con la sensibilidad a la respuesta anticoagulante de la warfarina, pero con este tipo de estrategia todavía no se ha demostrado implicación clínica con impacto en la evolución de los pacientes12,13.
Por último, el bajo coste de la warfarina ofrece una idea equivocada del coste real de la anticoagulación, que precisa de una infraestructura relativamente compleja para realizar los controles.
Guías de anticoagulación según el riesgo embolígenoLas guías de la Sociedad Europea de Cardiología proporcionan una orientación sencilla para la utilización de la terapéutica antitrombótica en pacientes con FA no valvular de acuerdo con su categoría de riesgo14. En ausencia de factores de riesgo, la recomendación es ácido acetilsalicílico en dosis bajas; con un factor de riesgo bajo, se puede emplear ácido acetilsalicílico o anticoagulación para un INR objetivo de 2,5. En pacientes con riesgo determinado por más de un factor, la recomendación es anticoagulación, si bien siempre hay que considerar la probabilidad de realizar una anticoagulación correcta y el perfil de riesgo hemorrágico del paciente.
Algunas situaciones especiales requieren particular cuidado en la anticoagulación. Los pacientes con prótesis mecánicas necesitan una anticoagulación más intensa, y se recomienda un INR objetivo > 2,52. La cardioversión presenta asimismo especial riesgo de embolia, especialmente si la FA ha durado más de 48h, fundamentalmente por el retardo de recuperación de la contractilidad auricular secundaria al aturdimiento y el remodelado eléctrico, por lo que se recomienda realizarla cuando el paciente permanezca con anticoagulación adecuada durante al menos 3 semanas antes y 4 después de la cardioversión.
Otros fármacos antitrombóticosEn varios estudios se comparó la eficacia de diferentes antiagregantes y anticoagulantes con placebo. En el Studio Italiano Fibrillazione Atriale (SIFA), la administración de indobufeno (un inhibidor de la ciclooxigenasa diferente del ácido acetilsalicílico) se asoció a una incidencia de complicaciones hemorrágicas similar que con warfarina, pero el número de embolias fue inferior con esta.
Al mismo tiempo, se ha analizado el efecto de ácido acetilsalicílico más clopidogrel comparado con el de warfarina en el estudio Atrial Fibrillation Clopidogrel Trial with Irbesartan for Prevention of Vascular Events rama W (ACTIVE-W)15. La combinación de clopidogrel y ácido acetilsalicílico fue menos eficaz que la warfarina, y el comité de seguridad tuvo que suspender el estudio prematuramente. Todos los enfermos recibieron ácido acetilsalicílico.
En otro estudio, el Atrial Fibrillation Clopidogrel Trial with Irbesartan for Prevention of Vascular Events rama A (ACTIVE-A), se analizó el efecto de añadir clopidogrel o placebo al tratamiento con ácido acetilsalicílico en 7.554 pacientes, malos candidatos para recibir warfarina16. En el grupo de clopidogrel más ácido acetilsalicílico, la incidencia de ictus fue menor que con ácido acetilsalicílico más placebo (el 2,4 frente al 3,3% por año; riesgo relativo [RR] = 0,72; intervalo de confianza del 95% [IC95%], 0,62–0,3; p < 0,001), pero aumentó la incidencia de hemorragias graves (el 2 frente al 1,5% anual; p < 0,001). Del análisis de los dos estudios ACTIVE, puede interpretarse que la asociación de clopidogrel y ácido acetilsalicílico es una opción mejor que ácido acetilsalicílico solo, pero sólo en los enfermos intolerantes a la warfarina, ya que esta es superior a la doble antiagregación.
En un estudio español, el National Study for Prevention of Embolism in Atrial Fibrillation (NASPEAF)17, con cinco grupos de tratamiento y 240 enfermos por grupo, el grupo de trifusal, un inhibidor de la ciclooxigenasa, combinado con anticoagulación a bajas dosis en pacientes de riesgo moderado de embolia presentó menos hemorragias y más embolias que el grupo de pacientes con dicumarínicos solos, pero el reducido número de enfermos no permite establecer conclusiones válidas.
Los estudios Stroke Prevention using an Oral Thrombin Inhibitor in atrial Fibrillation (SPORTIF) demostraron que con ximelagatrán, un inhibidor directo de la trombina18,19, la incidencia de embolias sistémi-cas era menor que en el grupo tratado con warfarina (el 1,6 frente al 2,3% por año de tratamiento; diferencias sin significación estadística), con reducción también del número total de hemorragias (el 25,8 frente al 29,8% por año; p = 0,007). Desafortunadamente, el fármaco nunca se aprobó para uso clínico debido al aumento moderado de transaminasas hepáticas que, aunque transitorio, no fue predecible en ninguna subpoblación del estudio.
Otros estudios valoraron la posible utilidad del idraparinux, un inhibidor directo del factor Xa, que ofrecía la ventaja de la comodidad de una única administración subcutánea semanal; pero en 4.673 pacientes del estudio AMADEUS, la elevada incidencia de hemorragias (el 19,7 frente al 11,3%) obligó a suspender el estudio prematuramente20. El estudio Evaluation of Weekly Subcutaneous Biotinylated Idraparinux Versus Oral Adjusted-dose Warfarin to Prevent Stroke and Systemic Thromboembolic Events in Patients With Atrial Fibrillation (BOREALIS-AF) pretendía reevaluar este fármaco en 9.600 pacientes haciendo una reducción de la dosis según la edad del paciente y añadiendo un grupo bioetil a la molécula que permitía utilizar un antídoto, la avidina, en caso de sangrado21. Sin embargo, el estudio también fue suspendido antes de tiempo por razones estratégicas de la compañía promotora.
Combinación de antiagregantes y anticoagulantesLa estrategia de combinar antiagregantes y anticoagulantes se basa en la posible sinergia para reducir los episodios embólicos manteniendo una anticoagulación menos intensa, lo que quizás podría reducir las complicaciones hemorrágicas. En varios estudios, la combinación de ácido acetilsalicílico y dicumarínicos no mostró un beneficio adicional al empleo del anticoagulante solo22,23. En el ya mencionado estudio español con trifusal24, la combinación del anti-agregante y el dicumarínico para una anticoagulación con INR 1,5–2,5 se asoció a menor riesgo de episodios embólicos con un riesgo similar de sangrado, tanto en pacientes de riesgo alto como en los de riesgo moderado. Aunque se trata de un único estudio y el número de pacientes no permite establecer conclusiones definitivas, estos resultados refuerzan la hipótesis del posible beneficio de la terapia combinada ya señalada en el estudio ACTIVE16, especialmente atractiva en pacientes con bajo riesgo de embolia y alto riesgo hemorrágico.
Nuevos antitrombóticosLos inconvenientes señalados para la anticoagulación con antagonistas de la vitamina K han estimulado la investigación de nuevos fármacos anticoagulantes administrables por vía oral, con mejor relación dosis-respuesta, vida media más corta y, sobre todo, mayor eficacia y seguridad sin los controles exhaustivos necesarios para intentar mantener la anticoagulación con warfarina en la ventana terapéutica correcta (tabla 1).
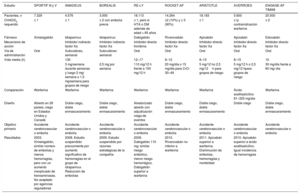
Los fármacos con un desarrollo clínico más avanzado para la prevención de los fenómenos tromboembólicos en general, y en el contexto clínico de la FA en particular, incluyen los inhibidores del factor Xa de la coagulación, el rivaroxabán, el apixabán y el edoxabán fundamentalmente, así como los inhibidores de la trombina II, fundamentalmente el ximelagatrán y el dabigatrán. En la tabla 2 se resumen los principales estudios realizados o actualmente en curso sobre estos nuevos fármacos en pacientes con FA. Los efectos del ximelagatrán y del idraparinux ya se han comentado anteriormente.
Principales estudios de prevención tromboembólica con nuevos anticoagulantes en pacientes con fibrilación auricular no valvular
| Estudio | SPORTIF III y V | AMADEUS | BOREALIS | RE-LY | ROCKET-AF | ARISTOTLE | AVERROES | ENGAGE-AF TIMI48 |
|---|---|---|---|---|---|---|---|---|
| Pacientes, n | 7.329 | 4.576 | 3.000 | 18.113 | 14.264 | 18.183 | 5.600 | 20.500 |
| CHADS2 requerido | ≥ 1 | ≥ 1 | ≥ 2 con embolia previa | ≥ 1, pero si HTA o DM además de edad > 65 años | ≥2 (10%) y ≥ 3 (90%) | ≥ 1 | ≥ ly contraindicación warfarina | ≥ 2 |
| Fármaco | Ximelagatrán | Idraparinux | Idraparinux | Dabigatrán | Rivaroxabán | Apixabán | Apixabán | Edoxabán |
| Mecanismo de acción | Inhibidor indirecto factor Xa | Inhibidor indirecto factor Xa | Inhibidor directo trombina | Inhibidor directo factor Xa | Inhibidor directo factor Xa | Inhibidor directo factor Xa | Inhibidor directo factor Xa | |
| Vía de administración | Oral | Subcutáneo, semanal | Subcutáneo semanal | Oral | Oral | Oral | Oral | Oral |
| Vida media (h) | 130 | 12–17 | 9–12 | 8–15 | 8–15 | 10 | ||
| 3 mg/semana durante semanas y luego 2 mg/ semana o 1,5 mg/semana para grupos de riesgo | 2,5 mg por semana | 110 mg/12 h frente a 150 mg/12 h | 20 mg/día o 15 mg/día para CrCl 30–49 | 5 mg/12 ho 2,5 mg/12h para grupos de riesgo | 5 mg/12 h o 2,5 mg/12 hpara grupos de riesgo | 30 mg/día frente a 60 mg/ día | ||
| Comparación | Warfarina | Warfarina | Warfarina | Warfarina | Warfarina | Warfarina | Ácido acetilsalicílico 81–325 mg/día | Warfarina |
| Diseño | Abierto en 26 países, ciego en Estados Unidos y Canadá | Doble ciego, doble enmascaramiento | Doble ciego, doble enmascaramiento | Aleatorizado abierto con adjudicación ciega de eventos | Doble ciego, doble enmascaramiento | Doble ciego, doble enmascaramiento | Doble ciego | Doble ciego, doble enmascaramiento |
| Objetivo primario | Accidente cerebrovascular o embolia | Accidente cerebrovascular o embolia | Accidente cerebrovascular o embolia | Accidente cerebrovascular o embolia | Accidente cerebrovascular o embolia | Accidente cerebrovascular o embolia | Accidente cerebrovascular o embolia | Accidente cerebrovascular o embolia |
| Resultados | 2003. Ximelagatrán, similar número de embolias y menos hemorragias, pero con un aumento inexplicado de transaminasas. No aceptado por agencias reguladoras | 2008. Estudio suspendido precozmente por aumento significativo de hemorragias en el grupo de idraparinux. Reducción de embolias | 2009. Estudio suspendido por razones estratégicas de la compañía | 2009. Dabigatrán 110 mg: similar riesgo embólico, menor riesgo hemorrágico. Dabigatrán superior a warfarina | 2010. Rivaroxabán no inferior a warfarina | 2011. Apixabán superior a warfarina. Disminución de embolias, hemorragias y mortalidad | 2010. Apixabán superior a ácido acetilsalicílico. Igual incidencia de hemorragias |
Actualmente hay cuatro estudios terminados en los que se demostró la eficacia y la seguridad de los nuevos fármacos anticoagulantes en la prevención de la embolia sistémica en pacientes con FA (tabla 3).
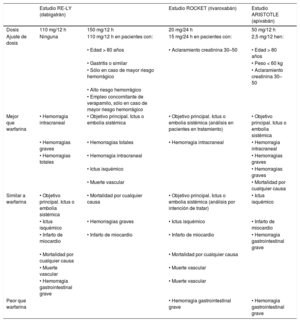
Características de los resultados principales en los estudios de dabigatrán, rivaroxabán y apixabán frente a warfarina en pacientes con fibrilación auricular no valvular
| Estudio RE-LY (dabigatrán) | Estudio ROCKET (rivaroxabán) | Estudio ARISTOTLE (apixabán) | ||
|---|---|---|---|---|
| Dosis | 110 mg/12 h | 150 mg/12 h | 20 mg/24 h | 50 mg/12 h |
| Ajuste de dosis | Ninguna | 110 mg/12 h en pacientes con: | 15 mg/24 h en pacientes con: | 2,5 mg/12 hen: |
| • Edad > 80 años | • Aclaramiento creatinina 30–50 | • Edad > 80 años | ||
| • Gastritis o similar | • Peso < 60 kg | |||
| • Sólo en caso de mayor riesgo hemorrágico | • Aclaramiento creatinina 30–50 | |||
| • Alto riesgo hemorrágico | ||||
| • Empleo concomitante de verapamilo, sólo en caso de mayor riesgo hemorrágico | ||||
| Mejor que warfarina | • Hemorragia intracraneal | • Objetivo principal. Ictus o embolia sistémica | • Objetivo principal. Ictus o embolia sistémica (análisis en pacientes en tratamiento) | • Objetivo principal. Ictus o embolia sistémica |
| • Hemorragias graves | • Hemorragias totales | • Hemorragia intracraneal | • Hemorragia intracraneal | |
| • Hemorragias totales | • Hemorragia intracraneal | • Hemorragias graves | ||
| • Ictus isquémico | • Hemorragias graves | |||
| • Muerte vascular | • Mortalidad por cualquier causa | |||
| Similar a warfarina | • Objetivo principal. Ictus o embolia sistémica | • Mortalidad por cualquier causa | • Objetivo principal. Ictus o embolia sistémica (análisis por intención de tratar) | • Ictus isquémico |
| • Ictus isquémico | • Hemorragias graves | • Ictus isquémico | • Infarto de miocardio | |
| • Infarto de miocardio | • Infarto de miocardio | • Infarto de miocardio | • Hemorragia gastrointestinal grave | |
| • Mortalidad por cualquier causa | • Mortalidad por cualquier causa | |||
| • Muerte vascular | • Muerte vascular | |||
| • Hemorragia gastrointestinal grave | • Muerte vascular | |||
| Peor que warfarina | • Hemorragia gastrointestinal grave | • Hemorragia gastrointestinal grave |
Los resultados de estos estudios abren una nueva era en la prevención de los fenómenos tromboembólicos en la FAy deberían desplazar a los antagonistas de la vitamina K para la mayor parte de los enfermos.
En las tablas 2 y 3 se describen sucintamente las características y los resultados de los cuatro estudios mencionados. La información completa sobre cada fármaco y cada estudio se encuentra descrita en detalle en la literatura.
Dabigatrán. Estudio RE-LYEl estudio Randomized Evaluation of Long-Term Anticoagulation Therapy (RE-LY) es el primero en que se demuestra que un fármaco anticoagulante oral presenta un beneficio y una seguridad superiores a los de warfarina en pacientes con FA no valvular25,26. En este estudio se incluyó a 18.113 pacientes con FA no valvular, distribuidos aleatoriamente en tres grupos para recibir dos diferentes dosis fijas de dabigatrán (110 o 150mg dos veces al día) a ciegas o una dosis de warfarina ajustable según el INR controlado sin enmascaramiento. El objetivo principal del estudio fue la incidencia de ictus y embolia sistémica durante un seguimiento medio de 2 años.
La incidencia anual de ictus o embolia sistémica fue del 1,69% en el grupo de warfarina frente al 1,53% en el grupo de dabigatrán 110 mgy el 1,11% en el de dabigatrán 150 mg, lo que supone una reducción del RR de embolia del 9% (RR = 0,91; IC95%, 0,74–1,11; p < 0,001 para no inferioridad) en el grupo de dosis baja de dabigatrán y del 34% (RR = 0,66; IC95%, 0,53–0,82; p < 0,001 para superioridad) (tabla 3). Este efecto fue consistente en los subgrupos analizados, incluido el de ictus previo, aunque es preciso esperar el resultado de un análisis por subgrupos más detallado.
La incidencia anual de hemorragias graves fue del 3,36% en el grupo de warfarina, similar a la observada con la dosis alta de dabigatrán (3,11%) y superior a la observada en el grupo de dosis baja de dabigatrán (0,12%; p < 0,001) (tabla 3).
En resumen, la dosis fija de dabigatrán 110 mg dos veces al día se asocia a una incidencia de ictus y embolia sistémica similar a la observada con warfarina, pero las hemorragias graves son menos frecuentes con dabigatrán y además no se necesitan controles del grado de anticoagulación. Al mismo tiempo, la dosis alta de dabigatrán, 150 mg dos veces al día, disminuye el ictus y la embolia sistémica, pero presenta la misma tasa de complicaciones hemorrágicas graves, aunque con menores hemorragias cerebrales.
En el estudio también se observó menos mortalidad cardiovascular y total entre los pacientes tratados con dabigatrán; la diferencia es estadísticamente significativa en el grupo de 150mg (el 2,28 frente al 2,69%; p < 0,04).
Desde la publicación inicial del estudio, se han analizado diferentes subgrupos, incluidos pacientes con ictus previo, diferentes grupos de riesgo embolígeno, calidad de la anticoagulación con warfarina, tipo de FA y cardioversión eléctrica, y los resultados de estos subanálisis concuerdan con los del estudio original27–32. Según los resultados de este estudio, el dabigatrán se convierte en una opción terapéutica eficaz y segura en pacientes con FA no valvular y riesgo moderadoalto de tromboembolia sistémica; queda pendiente de estudio su posible ventaja sobre la warfarina en situaciones de mayor riesgo tromboembólico, como es en pacientes con enfermedad valvular o prótesis valvulares.
El dabigatrán está aprobado por las agencias del medicamento para la prevención de la tromboembolia sistémica en pacientes con FA, con recomendación de emplearla dosis alta (150mg/12h) excepto en casos de alto riesgo hemorrágico (edad avanzada, hemorragia previa, insuficiencia renal).
Los puntos fuertes del estudio son los resultados positivos, la exploración de dos dosis diferentes, cada una con ventajas sobre la warfarina, y la exploración minuciosa del beneficio en diferentes subgrupos.
Los puntos débiles incluyen la ausencia de doble ciego y la intolerancia digestiva observada en algunos enfermos.
Rivaroxabán. estudio rocketEl estudio Rivaroxaban Once Daily Oral Direct Factor Xa Inhibition Compared with Vitamin K Antagonism for Prevention of Stroke and Embolism Trial in Atrial Fibrillation (ROCKET AF)33,34 es un estudio multicéntrico, a doble ciego y con distribución aleatoria en dos grupos. Los 14.264 pacientes incluidos en el estudio recibieron de forma aleatoria warfarina ajustada a INR 2–3 o rivaroxabán en una única dosis diaria de 20 mg. El objetivo principal fue determinar si el rivaroxabán no era inferior a la warfarina para el objetivo principal de ictus por cualquier causa o embolia sistémica en la población tratada según el protocolo, es decir, pacientes que recibieron la medicación del estudio y no presentaron violaciones del protocolo antes de la ocurrencia clínica de alguno de los componentes del objetivo principal de eficacia. Si este objetivo se cumplía, se planeó un segundo análisis por intención de tratar en la población de análisis de seguridad.
En el análisis principal se cumplió el objetivo de no inferioridad para fenómenos embólicos (el 1,7 y el 2,2% por año en los grupos de rivaroxabán y warfarina respectivamente; hazard ratio [HR] = 0,79; IC95%, 0,66–0,96).
En el análisis por intención de tratar no se observaron diferencias significativas en el objetivo de eficacia (el 2,1 y el 2,4% por año en los grupos de rivaroxabán y warfarina respectivamente; p < 0,001 para no inferioridad; p = 0,12 para superioridad).
Se observaron hemorragias graves y no graves pero clínicamente relevantes en el 14,9% por año en el grupo de rivaroxabán y en el 14,5% por año en el grupo de warfarina (p = 0,44). La incidencia de hemorragias intracraneales fue del 0,5 y el 0,7% respectivamente (p = 0,02) y la de hemorragias fatales, del 0,2 y el 0,5% (p = 0,003).
En conclusión, el rivaroxabán no fue inferior a la warfarina en la prevención de ictus embólicos o embolias sistémicas y no aumentó significativamente las hemorragias graves o clínicamente relevantes, si bien hubo 0,2 hemorragias intracraneales menos por año de tratamiento en el grupo de rivaroxabán.
El rivaroxabán ha sido aprobado por las agencias europea y española de medicamentos para la prevención de complicaciones embóli-cas en pacientes con FA.
Los puntos fuertes del estudio son la no inferioridad frente a la warfarina y la ventaja de una dosis diaria única. El punto débil del estudio es la ausencia de superioridad sobre la warfarina y la intolerancia digestiva observada en algunos enfermos.
Apixabán. Estudio aristotleEl estudio Apixaban for Reduction in Stroke and Other Thrombo-embolic Events in Atrial Fibrillation (ARISTOTLE)35,36 es un estudio multicéntrico, a doble ciego y aleatorizado para administrar apixabán (5 mg dos veces al día) o warfarina con un objetivo de INR 2–3 a 18.201 pacientes con FAy al menos un factor de riesgo embolígeno adicional (escala de riesgo CHADS2). El objetivo principal fue el ictus isquémico o hemorrágico o la embolia sistémica. El estudio se diseñó para analizar la no inferioridad frente a la warfarina por intención de tratar y, si se cumplía, analizar la posible superioridad frente a la warfarina y, si se cumplía, analizar las posibles diferencias en complicaciones hemorrágicas y la mortalidad entre los dos grupos de tratamiento.
En un seguimiento promedio de 1,8 años, la incidencia de embolia fue inferior en el grupo de apixabán (el 1,27 y el 1,60% por año en los grupos de apixabán y warfarina respectivamente; HR = 0,79; IC95%, 0,66–0,95; p < 0,001 para no inferioridad; p = 0,01 para superioridad). La incidencia anual de hemorragias fue menor en el grupo de apixabán (el 2,13 y el 3,09%; HR = 0,69; IC95%, 0,60–0,80; p < 0,001), y la mortalidad por cualquier causa también fue significativamente menor en el grupo de apixabán (el 3,52 y el 3,94%; HR = 0,89; IC95%, 0,80–0,99; p = 0,047). La incidencia de ictus hemorrágico fue del 0,24% por año en el grupo de apixabán, menor que en el grupo de warfarina (0,47%) (HR = 0,51; IC95%, 0,35–0,75; p < 0,001), mientras que la incidencia anual de ictus embólico fue similar en ambos grupos (el 0,97% con apixabán y el 1,05% con warfarina; HR=0,92; IC95%, 0,74–1,13; p = 0,42).
Los autores concluyen que, en pacientes con FA no valvular, el apixabán es superior a la warfarina en la prevención de ictus o embolia sistémica, causa menos hemorragias y reduce la mortalidad.
Los aspectos más importantes del estudio son los resultados positivos en todos los objetivos predeterminados, reducción de ictus, hemorragias y mortalidad y la concordancia con los resultados de otro estudio con apixabán (AVERROES) en pacientes no candidatos a recibir warfarina.
Apixabán. estudio averroesEn el estudio Apixaban Versus Acetylsalicylic Acid [ASA] to Prevent Stroke in Atrial Fibrillation Patients Who Have Failed or Are Unsuitable forVitamin K Antagonist Treatment (AVERROES)37–45, se comparó la eficacia y la seguridad del apixabán (5 mg/12 h) frente a 81–324 mg de ácido acetilsalicílico en pacientes intolerantes o previamente no considerados como candidatos a recibir antagonistas de la vitamina K. El 40% de los pacientes incluidos habían recibido warfarina en algún momento previo a la inclusión. En este estudio de superioridad, se incluyó a 5.599 pacientes con FA no valvular y riesgo embolígeno y el diseño fue a doble ciego y con distribución aleatoria. El objetivo principal fue la incidencia de ictus o embolia sistémica, y el estudio se suspendió prematuramente por recomendación del comité de seguridad al comprobarse una clara superioridad del apixabán después de 1,1 años de iniciado el estudio.
La incidencia anual de ictus o embolia sistémica fue del 1,6% de los pacientes del grupo de apixabán y el 3,7% del grupo asignado a ácido acetilsalicílico (HR = 0,45; IC95%, 0,62–1,02; p = 0,07).
La incidencia anual de hemorragias fue similar en ambos grupos (el 1,4% con apixabán y el 1,2% con ácido acetilsalicílico; p = 0,57) y tampoco se observaron diferencias en las hemorragias intracraneales (11 casos con apixabán y 13 con ácido acetilsalicílico). El riesgo de hospitalización por causa cardiovascular también fue inferior en el grupo de apixabán (el 12,6 y el 15,9% por año; p < 0,001). El efecto del tratamiento fue consistente en los diferentes subgrupos.
Los autores concluyen que, en pacientes con FA no considerados candidatos para recibir antagonistas de la vitamina K, el apixabán reduce el riesgo de ictus o embolia sistémica sin aumentar el riesgo de hemorragias sistémicas o intracraneales.
El punto más fuerte del estudio es la demostración del beneficio frente al ácido acetilsalicílico sin aumentar el riesgo hemorrágico y la concordancia con los resultados del estudio ARISTOTELES, complementario de este. El punto más débil es la definición de los pacientes que no son buenos candidatos para recibir anticoagulación convencional, siempre con un componente subjetivo del médico o del paciente.
¿Cuál es el anticoagulante de elección?No hay estudios comparativos directos entre los tres nuevos anticoagulantes con resultados positivos (apixabán, dabigatrán y rivaroxabán), por lo que no puede establecerse ninguna conclusión de superioridad de uno de estos fármacos frente a los otros. Tampoco vale la argumentación teórica de propiedades farmacocinéticas o farmacodinámicas ni el análisis de resultados por subgrupos. Mientras no existan estudios que comparen concretamente los fármacos indicados en situaciones clínicas específicas, las consideraciones teóricas no tienen mucho valor. Lo único evidente es la concordancia de tres estudios, que incluyen en total a más de 50.000 pacientes y demuestran la superioridad de los nuevos inhibidores del factor Xa y la trombina en comparación con la warfarina. Los resultados de los estudios con dabigatrán, rivaroxabán y apixabán no sólo concuerdan entre sí, sino que además presentan más ventajas que la mera ausencia de necesidad de controles constantes de la anticoagulación y la incertidumbre del grado de anticoagulación en cada momento (de ahí la necesidad de los controles). La selección de uno u otro para sustituir a la warfarina dependerá, fundamentalmente, de la percepción del lector sobre el beneficio en cada estudio, de las recomendaciones específicas aceptadas por las agencias reguladoras y de las restricciones económicas impuestas por los diferentes organismos de financiación, incluida aquí la capacidad adquisitiva del paciente.
Conflicto de interesesJosé López-Sendón: coordinador acional de los Estudios ROC-KET-AF y ARISTOTLE; becas de investigación de Bayer, Merk/Pfizer; honorarios de Bayer, Merk/Pfizer y Boeringher Ingelheim.
José Luis Merino: coordinador nacional del Estudio BOREALIS-AF. Investigador en el estudio ROCKET; becas de investigación de Bayer, Merk/Pfizer; honorarios de Sanofi Aventis.