El infarto agudo de miocardio neonatal secundario a una trombosis coronaria es una situación muy rara, con una elevada mortalidad (alrededor el 90%)1 y que precisa una alta sospecha clínica para poder llegar al diagnóstico de forma precoz. Hay muy pocos casos descritos en la literatura médica y la mayoría son de causa desconocida2. Como factores de riesgo se han descrito las situaciones protrombóticas, miocarditis, prematuridad, asfixia neonatal, enfermedad de Kawasaki y la colocación de un catéter venoso umbilical1–4. Existen diferentes estrategias terapéuticas, como la trombectomía quirúrgica5, el tratamiento trombolítico sistémico o local (aunque controvertido en los neonatos, hay casos reportados con éxito)2,4 y la utilización de un oxigenador extracorpóreo de membrana como soporte hemodinámico2–6.
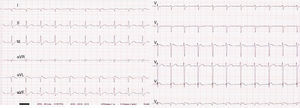
Se presenta el caso de un neonato varón, sin antecedentes obstétricos de interés, salvo una gastroenteritis materna 12 días antes del parto, que nace a las 37 + 5 semanas de gestación mediante cesárea urgente por registro patológico (DIP II). Test de Apgar 6/9. Al nacer precisó ventilación con presión positiva durante 3 min por escaso esfuerzo respiratorio. Ingresó en la unidad de cuidados intensivos neonatales bajo control clínico y monitorización continua, donde se apreció un empeoramiento clínico progresivo importante, con mal estado general y acidosis mixta que requirió intubación, ventilación mecánica y soporte inotrópico intensivo refractario, por lo que se administró hidrocortisona a dosis de estrés. Se realizó una ecocardiografía para descartar shock cardiogénico como diagnóstico diferencial, en la que destacó una disfunción ventricular grave con fracción de eyección < 15%, con mínima movilidad de la pared lateral, aunque con la función ventricular derecha conservada. Se visualizaron adecuadamente ambas coronarias, pero no se consiguió visualizar el flujo de la coronaria izquierda. El electrocardiograma de 12 derivaciones mostró ondas Q profundas en DI, aVL y V5-V6 (figura 1).
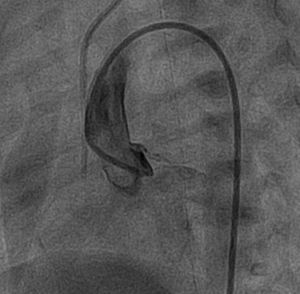
Ante el diagnóstico de shock cardiogénico por disfunción ventricular izquierda aguda, se inició tratamiento con prostaglandinas para mantener el gasto cardiaco sistémico a través del conducto arterioso. En el diagnóstico diferencial se plantearon miocarditis (por el antecedente materno de gastroenteritis), trombosis coronaria y un origen anómalo de la coronaria izquierda en la arteria pulmonar (aunque era poco probable ya que normalmente no comienzan hasta que las resistencias pulmonares disminuyen). Se inició tratamiento con gammaglobulinas intravenosas y aciclovir, y se decidió realizar cateterismo cardiaco. Debido a la gran inestabilidad hemodinámica del paciente, no pudo hacerse el cateterismo hasta el cuarto día de vida, cuando se evidenció un defecto de repleción en la arteria coronaria izquierda, compatible con un trombo o una disección del tronco común, de 1mm de diámetro (figura 2, vídeo en el material suplementario), que confirmó el diagnóstico de infarto agudo de miocardio por trombosis de la arteria coronaria izquierda. Se planteó iniciar tratamiento con heparina intravenosa y r-TPA (activador del plasminógeno tisular recombinante) sistémico o ácido acetilsalicílico, pero debido a la coagulopatía secundaria al shock, al riesgo importante de hemorragia neurológica y al diagnóstico tardío, se optó por iniciar tratamiento exclusivamente con heparina intravenosa durante 7 días, en dosis de 1,5mg/kg de peso cada 12 h. En cuanto al tratamiento percutáneo se planteó, en un primer momento, la colocación de un stent intracoronario, que se desestimó por el riesgo-beneficio de implantarlo en un neonato. También se planteó la administración de r-TPA intracoronario, pero se consideró que el diagnóstico era demasiado tardío como para recuperar la viabilidad miocárdica. En los siguientes días se apreció una repermeabilización del flujo coronario por ecografía, pero con mínima recuperación de la función ventricular (fracción de eyección del 30%). Los estudios serológicos y de reacción en cadena de polimerasa en sangre para virus resultaron negativos, así como el estudio de trombofilia. El paciente permaneció ingresado en la unidad de neonatología 94 días debido a la gran labilidad hemodinámica ante mínimas manipulaciones invasivas y procesos intercurrentes. Finalmente se le dio de alta con tratamiento diurético, digoxina, carvedilol, ácido acetilsalicílico y alimentación con sonda nasogástrica. Durante su evolución ingresó en varias ocasiones en la unidad de cuidados intensivos pediátricos por episodios de descompensación cardiaca en el contexto de cuadros catarrales. Se decidió incluirlo en lista de trasplante a los 12 meses de vida, y pudo recibir el trasplante 5 meses después, con buena evolución. En la anatomía patológica del explante cardiaco se apreció un ventrículo izquierdo dilatado, con zonas extensas de fibroelastosis, y en la pared libre existía una sustitución de casi la mitad externa del miocardio por tejido adiposo y fibrosis cicatricial. No se apreció obstrucción coronaria.
El infarto agudo de miocardio en la época neonatal es excepcional y supone, para los clínicos y cardiólogos, un gran reto diagnóstico y terapéutico. Es importante establecer un diagnóstico precoz mediante electrocardiograma, ecocardiografía y cateterismo, para poder realizar un tratamiento adecuado y favorecer la reperfusión coronaria, ya que estos pacientes son de alto riesgo por no tener una circulación colateral bien establecida6, evitando la necrosis miocárdica irreversible3,6, como en el presente caso, que terminó con trasplante cardiaco. Se han descrito diferentes opciones terapéuticas, pero sin llegar a un consenso universal porque existen muy pocos casos descritos y se trata de recién nacidos, lo que hace que estos pacientes sean altamente sensibles a complicaciones derivadas de su inmadurez2. Los artículos más recientes abogan por un tratamiento trombolítico local con r-TPA intracoronario en dosis bajas, junto con la administración de heparina intravenosa, con buenos resultados y sin complicaciones2,4–6.