INTRODUCCIÓN Y OBJETIVOS: El implante de marcapasos permanentes es realizado por diversos especialistas con entrenamiento quirúrgico o clínico. El objetivo del estudio fue analizar si existían diferencias en los parámetros de implante y complicaciones entre los implantes realizados por cardiólogos en el laboratorio de electrofisiología y cirujanos cardíacos en el quirófano.
MATERIAL Y MÉTODOS: Se recogieron prospectivamente datos de los primoimplantes de marcapasos realizados durante 1998 por cirugía cardiovascular y electrofisiología. Se recolectaron datos demográficos, diagnóstico que motivó el implante, tiempo de procedimiento, complicaciones del mismo, umbrales de estimulación y detección y tipo de estimulación.
RESULTADOS: Se implantaron 216 marcapasos, 101 por cirugía cardiovascular y 115 por electrofisiología. El 56% de los pacientes eran varones. La edad promedio del grupo de cirugía cardiovascular fue 74 ± 9 años y 72 ± 12,3 años para el de electrofisiología (p = NS). Los principales diagnósticos fueron bloqueos AV completos en el 32,9% de los pacientes, bloqueos AV de segundo grado en el 16,4%, disfunción sinusal en el 12,2%, ablación del nodo AV en el 12,2%. La tasa de complicaciones del procedimiento fue del 4% para cirugía cardiovascular y 1,7% para electrofisiología (p = NS). Hubo más implantes de marcapasos bicamerales en electrofisiología, y mínimas diferencias sin significación clínica en los parámetros de implante.
CONCLUSIÓN: El implante de marcapasos por cardiólogos en el laboratorio de electrofisiología se puede realizar de manera segura y sin más complicaciones que en los implantes realizados por cirujanos. Esto permite optimizar los recursos hospitalarios y disminuir los días de estancia.
Palabras clave
Marcapasos
Estimulación eléctrica
Complicaciones
INTRODUCCIÓN
Los marcapasos son indicados, seleccionados, implantados y seguidos por diversos especialistas, incluyendo cardiólogos, internistas, cirujanos, cirujanos cardiovasculares y cardiólogos pediatras 1. Algunas sociedades científicas, como el Grupo Británico de Electrofisiología y Marcapasos (BPEG), la Sociedad de Marcapasos y Electrofisiología de Norteamérica (NASPE) y la Sociedad Española de Cardiología (SEC), han propuesto una serie de conocimientos y habilidades necesarios para el implante de marcapasos, independientemente del tipo de entrenamiento básico del operador que los coloca. Se requiere que aquellos con un entrenamiento clínico reúnan las habilidades técnicas suficientes para implantar marcapasos con seguridad, y que aquellos con un entrenamiento quirúrgico entiendan los aspectos de la indicación y programación, y conozcan los elementos electrofisiológicos necesarios para ajustar el tipo de estimulación a la indicación del implante 2.
Con el fin de aumentar la capacidad de implantación de marcapasos y disminuir la estancia hospitalaria y la lista de espera para recambios, se inició el primoimplante de marcapasos por parte de los electrofisiólogos en el laboratorio de electrofisiología, teniendo en cuenta las recomendaciones de la SEC 3.
El objetivo de este estudio fue evaluar de manera prospectiva los resultados y complicaciones observados en el laboratorio de electrofisiología y compararlos con los resultados obtenidos en el quirófano. Se pretende demostrar que no existen diferencias significativas en las características técnicas del implante de marcapasos y en cuanto a la cantidad de complicaciones entre los implantes realizados por un equipo de cirujanos cardiovasculares o por un equipo de electrofisiólogos. No existen estudios previos comparativos en un mismo período de tiempo y en un mismo centro, a éste respecto. MATERIAL Y MÉTODOS
Se realizó un estudio prospectivo en el que se recogieron los datos de los implantes consecutivos de marcapasos de los enfermos a quienes se implantó por primera vez un dispositivo definitivo durante el año 1998. Se recolectaron los datos demográficos de los enfermos, entre ellos edad y sexo, además de variables que se agruparon como se ilustra en la tabla 1. La revisión de los casos fue llevada a cabo por dos investigadores. Se revisó si el implante había sido realizado por el servicio de cirugía cardiovascular o por el de electrofisiología, y se compararon las características demográficas, indicaciones del implante, complicaciones, tipos de estimulación, umbrales, tiempos de permanencia en el hospital, así como los tiempos de intervención y radioscopia.
El protocolo de implante consistió esencialmente en obtener un acceso venoso, de manera habitual la vena subclavia o la cefálica, para con posterioridad fabricar la bolsa subcutánea del generador, colocar los electrodos y medir parámetros de sensado y de estimulación, para finalmente conectar y activar el sistema y cerrar la bolsa. Se hizo un primer control a las 24 h postimplante en el que se revisaron los umbrales de sensado y estimulación, y se ajustaron algunas variables como la activación de sensores, al tiempo que se revisó la placa de tórax para comprobar la posición del electrodo y la ausencia de complicaciones pulmonares. Una vez comprobado lo anterior, el paciente fue dado de alta, y fue visitado a las seis semanas y a los seis meses si no había complicaciones. Los controles posteriores de funcionamiento y umbrales se realizan cada año.
Análisis estadístico
Se empleó un Software de SPSS © versión 6.1 para realizar el análisis estadístico. Las variables continuas se analizaron mediante el test de la t de Student y las variables cualitativas mediante la prueba de la χ >2. Se consideró significativa una p < 0,05. RESULTADOS
Durante un período de un año se realizaron 216 primoimplantes consecutivos de marcapasos en 216 enfermos, 101 por cirugía cardiovascular (CV) y 115 por electrofisiología (EF). La edad promedio del grupo de CV fue de 74 ± 10 años, con 63 varones y 38 mujeres. Para el grupo de EF, la edad promedio fue de 72 ± 12 años, y se implantó un dispositivo en 57 mujeres y 58 varones.
El tiempo promedio de estancia hospitalaria fue de 3,29 ± 2,3, con un de rango 1-17 días para la CV y de 2,49 ± 2,2 con un rango 1-22 para la EF. El tiempo promedio de estancia hospitalaria posterior al implante de marcapasos fue de 1,71 ± 1,22, con un rango de 1-7 días para la CV, y de 1,33 ± 1,05 días (rango, 1-21) para EF (p = NS).
Los diagnósticos principales que motivaron el implante del marcapasos fueron los bloqueos atrioventriculares completos en 70 pacientes (32,9%), seguidos de los bloqueos de segundo grado tipo Mobitz II, en 35 casos (16,4%), la disfunción sinusal en 26 casos (12,2%), la ablación del nodo AV en otros 26 pacientes (12,25%) y la fibrilación auricular lenta en 22 casos (10,4%). Otros diagnósticos incluyeron bloqueos atrioventriculares de menor grado, bloqueos bi y trifasciculares en pacientes sintomáticos, bloqueos infrahisianos, hipersensibilidad del seno carotídeo, miocardiopatía hipertrófica obstructiva, síncope neurocardiogénico de tipo cardioinhibitorio y otros. Las cifras se incluyen en la tabla 2.
El síntoma más frecuentemente reseñado fue el síncope en 75 enfermos (34,7%), seguido de presíncope en 47 casos (21,8%), palpitaciones en 4 pacientes (1,9%) y síntomas de insuficiencia cardíaca en 37 casos (17,1%). Diecinueve pacientes negaron la presencia de síntomas (8,8%), y en 34 no se especificó el tipo de sintomatología. No hubo diferencias significativas entre ambos grupos.
Los tiempos de procedimiento, radioscopia, umbrales, ondas P y R, impedancias y complicaciones inmediatas se exponen en la tabla 3. Uno de los puntos donde se encontraron diferencias significativas fue en el tamaño de la señal ventricular (11,8 mV en la cirugía frente a 14,2 mV en la electrofisiología; p < 0,05) y otro fue en lo relativo a la impedancia auricular (442 ± 165,7 frente a 509 ± 124,8 Ω) (p < 0,05).
En cuanto al tipo de estimulación seleccionada, en cirugía se implantaron un 64% de dispositivos monocamerales y en electrofisiología un 49% (tabla 4).
Las complicaciones tardías, seguidas a un año como máximo, fueron el desplazamiento del electrodo en 4 pacientes, dos del grupo de cirugía (2%) y 2 del grupo de EF (1,7%) (p = NS). En un paciente del grupo quirúrgico hubo estimulación del pectoral y en otro paciente hubo exteriorización del dispositivo, que representan un total del 4% de complicaciones tardías en el grupo de cirugía. DISCUSIÓN
Actualmente, alrededor del 50% de los marcapasos son implantados por cirujanos y el 50% por cardiólogos 1. Uno de los principales factores de riesgo para tener complicaciones derivadas del procedimiento es el hecho de implantar pocos aparatos 4. Se ha documentado que los facultativos con experiencia tienen tasas de complicaciones tan bajas como el 1,6%, contra aquellos sin práctica que pueden llegar hasta un 26% con un promedio de 14% de los pacientes sometidos a un primer implante 4. Los principales problemas se relacionan con los accesos venosos, el manejo de las heridas y la colocación y estabilidad del electrodo 4-6. Las complicaciones infecciosas son poco frecuentes pero pueden ser muy graves 7.
No existen series en la bibliografía que hayan comparado el implante realizado por electrofisiólogos y cirujanos cardíacos durante un mismo período de tiempo en un mismo centro hospitalario. Nuestro estudio no demostró diferencias clínicamente relevantes en los datos relativos al procedimiento de implante, ni en las complicaciones. Los tiempos de procedimiento, aunque ligeramente mayores en promedio en el grupo de electrofisiología, no presentan diferencias significativas. Por otro lado, el mayor tiempo de procedimiento puede estar en relación con el implante de un mayor número de dispositivos doble cámara o con la búsqueda de sitios óptimos de estimulación y sensado durante el implante.
Se observó una mayor proporción de implantes bicamerales entre los pacientes implantados en EF. Esta tendencia podría corresponder a una mayor predisposición al implante de estos dispositivos por parte de los electrofisiólogos, puesto que éstos tienden a considerar mejor la estimulación fisiológica frente a la estimulación ventricular, aun cuando existen datos contradictorios en la bibliografía a este respecto 8-18.
La mayor proporción de estimulación fisiológica por parte de los cardiólogos podría deberse también a un sesgo en las características de los pacientes implantados en EF; sin embargo, no se han detectado diferencias en las características clínicas entre ambos grupos.
En estudios amplios se han encontrado tasas bajas de complicaciones tempranas en las primeras seis semanas postimplante, que variaban según el tipo de dispositivo (VVI o DDD). Los valores más llamativos son un 0,6% de neumotórax, un 0,6% de infecciones de heridas, un 0,5% de hematomas y un 1% de desplazamientos de electrodos en el grupo de VVI frente al 5,2% en el grupo de los bicamerales. Los demás parámetros no demostraban diferencias significativas al comparar los grupos de unicamerales frente a los bicamerales 19. Estos resultados son muy similares a los hallados en esta serie. La tasa de complicaciones, pues, depende en gran medida de la experiencia y de la actividad del centro que coloca los marcapasos.
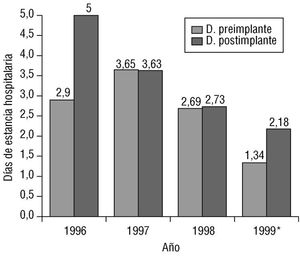
También es importante recalcar la disminución en el número de días de estancia, tanto totales como en el período postimplante. Hubo casos excepcionales que en los que se prolongó el ingreso por presentar otras patologías; sin embargo, la estancia promedio fue baja en los dos grupos. La tendencia a la disminución de los días de estancia se ha apreciado al comparar este dato con la información de años previos al estudio realizado (fig. 1) en el servicio de cirugía. Se aprecia, además, que a partir de 1998, momento en que EF empieza a colocar marcapasos, disminuye el tiempo de estancia de una manera más clara. Este aspecto no ha sido analizado en profundidad, pero es motivo de investigación posterior.
Fig. 1. Comportamiento de la duración de la estancia hospitalaria por implante de marcapasos a lo largo de cuatro años. Se aprecia una disminución de los días de estancia hospitalaria, más consistente en el período postimplante que en el período previo. D. preimplante: días de estancia antes del implante de marcapasos; D. postimplante: días de estancia después del implante de marcapasos; *año 1999 de enero a marzo.
La unión de los recursos de cirugía cardíaca con los de electrofisiología ha permitido eliminar la lista de espera para el recambio de marcapasos y disminuir los días de estancia hospitalaria. CONCLUSIÓN
El implante de marcapasos realizado en el laboratorio de electrofisiología por cardiólogos se puede realizar con la misma eficacia y tasa de complicaciones que en quirófano. La suma de los recursos hospitalarios disponibles permite mejorar la asistencia a los pacientes.
Los marcapasos son indicados, seleccionados, implantados y seguidos por diversos especialistas, incluyendo cardiólogos, internistas, cirujanos, cirujanos cardiovasculares y cardiólogos pediatras 1. Algunas sociedades científicas, como el Grupo Británico de Electrofisiología y Marcapasos (BPEG), la Sociedad de Marcapasos y Electrofisiología de Norteamérica (NASPE) y la Sociedad Española de Cardiología (SEC), han propuesto una serie de conocimientos y habilidades necesarios para el implante de marcapasos, independientemente del tipo de entrenamiento básico del operador que los coloca. Se requiere que aquellos con un entrenamiento clínico reúnan las habilidades técnicas suficientes para implantar marcapasos con seguridad, y que aquellos con un entrenamiento quirúrgico entiendan los aspectos de la indicación y programación, y conozcan los elementos electrofisiológicos necesarios para ajustar el tipo de estimulación a la indicación del implante 2.
Con el fin de aumentar la capacidad de implantación de marcapasos y disminuir la estancia hospitalaria y la lista de espera para recambios, se inició el primoimplante de marcapasos por parte de los electrofisiólogos en el laboratorio de electrofisiología, teniendo en cuenta las recomendaciones de la SEC 3.
El objetivo de este estudio fue evaluar de manera prospectiva los resultados y complicaciones observados en el laboratorio de electrofisiología y compararlos con los resultados obtenidos en el quirófano. Se pretende demostrar que no existen diferencias significativas en las características técnicas del implante de marcapasos y en cuanto a la cantidad de complicaciones entre los implantes realizados por un equipo de cirujanos cardiovasculares o por un equipo de electrofisiólogos. No existen estudios previos comparativos en un mismo período de tiempo y en un mismo centro, a éste respecto. MATERIAL Y MÉTODOS
Se realizó un estudio prospectivo en el que se recogieron los datos de los implantes consecutivos de marcapasos de los enfermos a quienes se implantó por primera vez un dispositivo definitivo durante el año 1998. Se recolectaron los datos demográficos de los enfermos, entre ellos edad y sexo, además de variables que se agruparon como se ilustra en la tabla 1. La revisión de los casos fue llevada a cabo por dos investigadores. Se revisó si el implante había sido realizado por el servicio de cirugía cardiovascular o por el de electrofisiología, y se compararon las características demográficas, indicaciones del implante, complicaciones, tipos de estimulación, umbrales, tiempos de permanencia en el hospital, así como los tiempos de intervención y radioscopia.
El protocolo de implante consistió esencialmente en obtener un acceso venoso, de manera habitual la vena subclavia o la cefálica, para con posterioridad fabricar la bolsa subcutánea del generador, colocar los electrodos y medir parámetros de sensado y de estimulación, para finalmente conectar y activar el sistema y cerrar la bolsa. Se hizo un primer control a las 24 h postimplante en el que se revisaron los umbrales de sensado y estimulación, y se ajustaron algunas variables como la activación de sensores, al tiempo que se revisó la placa de tórax para comprobar la posición del electrodo y la ausencia de complicaciones pulmonares. Una vez comprobado lo anterior, el paciente fue dado de alta, y fue visitado a las seis semanas y a los seis meses si no había complicaciones. Los controles posteriores de funcionamiento y umbrales se realizan cada año.
Análisis estadístico
Se empleó un Software de SPSS © versión 6.1 para realizar el análisis estadístico. Las variables continuas se analizaron mediante el test de la t de Student y las variables cualitativas mediante la prueba de la χ >2. Se consideró significativa una p < 0,05. RESULTADOS
Durante un período de un año se realizaron 216 primoimplantes consecutivos de marcapasos en 216 enfermos, 101 por cirugía cardiovascular (CV) y 115 por electrofisiología (EF). La edad promedio del grupo de CV fue de 74 ± 10 años, con 63 varones y 38 mujeres. Para el grupo de EF, la edad promedio fue de 72 ± 12 años, y se implantó un dispositivo en 57 mujeres y 58 varones.
El tiempo promedio de estancia hospitalaria fue de 3,29 ± 2,3, con un de rango 1-17 días para la CV y de 2,49 ± 2,2 con un rango 1-22 para la EF. El tiempo promedio de estancia hospitalaria posterior al implante de marcapasos fue de 1,71 ± 1,22, con un rango de 1-7 días para la CV, y de 1,33 ± 1,05 días (rango, 1-21) para EF (p = NS).
Los diagnósticos principales que motivaron el implante del marcapasos fueron los bloqueos atrioventriculares completos en 70 pacientes (32,9%), seguidos de los bloqueos de segundo grado tipo Mobitz II, en 35 casos (16,4%), la disfunción sinusal en 26 casos (12,2%), la ablación del nodo AV en otros 26 pacientes (12,25%) y la fibrilación auricular lenta en 22 casos (10,4%). Otros diagnósticos incluyeron bloqueos atrioventriculares de menor grado, bloqueos bi y trifasciculares en pacientes sintomáticos, bloqueos infrahisianos, hipersensibilidad del seno carotídeo, miocardiopatía hipertrófica obstructiva, síncope neurocardiogénico de tipo cardioinhibitorio y otros. Las cifras se incluyen en la tabla 2.
El síntoma más frecuentemente reseñado fue el síncope en 75 enfermos (34,7%), seguido de presíncope en 47 casos (21,8%), palpitaciones en 4 pacientes (1,9%) y síntomas de insuficiencia cardíaca en 37 casos (17,1%). Diecinueve pacientes negaron la presencia de síntomas (8,8%), y en 34 no se especificó el tipo de sintomatología. No hubo diferencias significativas entre ambos grupos.
Los tiempos de procedimiento, radioscopia, umbrales, ondas P y R, impedancias y complicaciones inmediatas se exponen en la tabla 3. Uno de los puntos donde se encontraron diferencias significativas fue en el tamaño de la señal ventricular (11,8 mV en la cirugía frente a 14,2 mV en la electrofisiología; p < 0,05) y otro fue en lo relativo a la impedancia auricular (442 ± 165,7 frente a 509 ± 124,8 Ω) (p < 0,05).
En cuanto al tipo de estimulación seleccionada, en cirugía se implantaron un 64% de dispositivos monocamerales y en electrofisiología un 49% (tabla 4).
Las complicaciones tardías, seguidas a un año como máximo, fueron el desplazamiento del electrodo en 4 pacientes, dos del grupo de cirugía (2%) y 2 del grupo de EF (1,7%) (p = NS). En un paciente del grupo quirúrgico hubo estimulación del pectoral y en otro paciente hubo exteriorización del dispositivo, que representan un total del 4% de complicaciones tardías en el grupo de cirugía. DISCUSIÓN
Actualmente, alrededor del 50% de los marcapasos son implantados por cirujanos y el 50% por cardiólogos 1. Uno de los principales factores de riesgo para tener complicaciones derivadas del procedimiento es el hecho de implantar pocos aparatos 4. Se ha documentado que los facultativos con experiencia tienen tasas de complicaciones tan bajas como el 1,6%, contra aquellos sin práctica que pueden llegar hasta un 26% con un promedio de 14% de los pacientes sometidos a un primer implante 4. Los principales problemas se relacionan con los accesos venosos, el manejo de las heridas y la colocación y estabilidad del electrodo 4-6. Las complicaciones infecciosas son poco frecuentes pero pueden ser muy graves 7.
No existen series en la bibliografía que hayan comparado el implante realizado por electrofisiólogos y cirujanos cardíacos durante un mismo período de tiempo en un mismo centro hospitalario. Nuestro estudio no demostró diferencias clínicamente relevantes en los datos relativos al procedimiento de implante, ni en las complicaciones. Los tiempos de procedimiento, aunque ligeramente mayores en promedio en el grupo de electrofisiología, no presentan diferencias significativas. Por otro lado, el mayor tiempo de procedimiento puede estar en relación con el implante de un mayor número de dispositivos doble cámara o con la búsqueda de sitios óptimos de estimulación y sensado durante el implante.
Se observó una mayor proporción de implantes bicamerales entre los pacientes implantados en EF. Esta tendencia podría corresponder a una mayor predisposición al implante de estos dispositivos por parte de los electrofisiólogos, puesto que éstos tienden a considerar mejor la estimulación fisiológica frente a la estimulación ventricular, aun cuando existen datos contradictorios en la bibliografía a este respecto 8-18.
La mayor proporción de estimulación fisiológica por parte de los cardiólogos podría deberse también a un sesgo en las características de los pacientes implantados en EF; sin embargo, no se han detectado diferencias en las características clínicas entre ambos grupos.
En estudios amplios se han encontrado tasas bajas de complicaciones tempranas en las primeras seis semanas postimplante, que variaban según el tipo de dispositivo (VVI o DDD). Los valores más llamativos son un 0,6% de neumotórax, un 0,6% de infecciones de heridas, un 0,5% de hematomas y un 1% de desplazamientos de electrodos en el grupo de VVI frente al 5,2% en el grupo de los bicamerales. Los demás parámetros no demostraban diferencias significativas al comparar los grupos de unicamerales frente a los bicamerales 19. Estos resultados son muy similares a los hallados en esta serie. La tasa de complicaciones, pues, depende en gran medida de la experiencia y de la actividad del centro que coloca los marcapasos.
También es importante recalcar la disminución en el número de días de estancia, tanto totales como en el período postimplante. Hubo casos excepcionales que en los que se prolongó el ingreso por presentar otras patologías; sin embargo, la estancia promedio fue baja en los dos grupos. La tendencia a la disminución de los días de estancia se ha apreciado al comparar este dato con la información de años previos al estudio realizado (fig. 1) en el servicio de cirugía. Se aprecia, además, que a partir de 1998, momento en que EF empieza a colocar marcapasos, disminuye el tiempo de estancia de una manera más clara. Este aspecto no ha sido analizado en profundidad, pero es motivo de investigación posterior.
Fig. 1. Comportamiento de la duración de la estancia hospitalaria por implante de marcapasos a lo largo de cuatro años. Se aprecia una disminución de los días de estancia hospitalaria, más consistente en el período postimplante que en el período previo. D. preimplante: días de estancia antes del implante de marcapasos; D. postimplante: días de estancia después del implante de marcapasos; *año 1999 de enero a marzo.
La unión de los recursos de cirugía cardíaca con los de electrofisiología ha permitido eliminar la lista de espera para el recambio de marcapasos y disminuir los días de estancia hospitalaria. CONCLUSIÓN
El implante de marcapasos realizado en el laboratorio de electrofisiología por cardiólogos se puede realizar con la misma eficacia y tasa de complicaciones que en quirófano. La suma de los recursos hospitalarios disponibles permite mejorar la asistencia a los pacientes.
Bibliografía
[1]
Report on the NASPE policy Conference training requirements for permanent pacemaker selection, implantation and follow-up. PACE 1994; 17: 6-12.
[2]
ACC/AHA guidelines for implantation of cardiac pacemakers and arrhythmia devices: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee on pacemaker implantation). J Am Coll Cardiol 1998; 31: 1175-1209.
[3]
Marcapasos: técnicas de implantación, modos de estimulación, indicaciones actuales. En: Asín E, Cosín J, Del Río A, editores. Normas de Actuación Clínica en Cardiología, Sociedad Española de Cardiología, 1996.
[4]
Nonthoracotomy ICD implantation: lessons to be learned from permanent pacemaker implantation. PACE 1995; 18: 1597-1600.
[5]
Complications of dual chamber pacemaker implantation in the elderly. Pacemaker Selection in the Elderly (PASE) Investigators. J Interv Card Electrophysiol 1998; 2: 175-179.
[6]
Tratamiento de la infección del cable de estimulación cardíaca intravenoso mediante circulación extracorpórea. Rev Esp Cardiol 1999; 52: 628-631.
[7]
Infections secondaires a l'implantation d'un stimulateur cardiaque. Arch Mal Coeur Vaiss 1998; 91: 753-757.
[8]
Evolving indications for permanent pacing. Am J Cardiol 1999; 83: 161D-165D.
[9]
Long term follow-up of patients from a randomised trial of atrial versus ventricular pacing for sick sinus syndrome. Lancet 1997; 350: 1210-1216.
[10]
Quality of life and clinical outcomes in elderly patients treated with ventricular pacing as compared with dual chamber pacing. N Engl J Med 1998; 338: 1097-1104.
[11]
Electroestimulación cardíaca. EPSAP, programa de autoevaluación en electrofisología. Edición española patrocinada por la Sociedad Española de Cardiología, edición en inglés por el American College of Cardiology. NASPE, 1997.
[12]
Fisiología de la estimulación cardíaca permanente. En: De Teresa E, Castro A, editores. Marcapasos, manual para el cardiólogo clínico. Granada: Ed. Alsur, CEC, 1999.
[13]
Do patients prefer physiologic pacing? [Editorial]. N Engl J Med 1998; 338, 16: 1147-1148.
[14]
Effect of pacing mode on morbidity and mortality: Update of clinical pacing trials. Am J Cardiol 1999; 83: 211-213.
[15]
Peak endocardial acceleration-based clinical testing of the «BEST» DDDR pacemaker. European PEA clinical Investigation Group. Pacing Clin Electrophysiol 1998; 21: 2187-2191.
[16]
Plasma brain natriuretic peptide as a biochemical marker for atrioventricular sequence in patients with pacemakers. Pacing Clin Electrophysiol 1999; 22: 282-290.
[17]
Role of transesophageal echocardiography in the evaluation of patients with clinical pacemaker syndrome. Am Heart J 1998; 135: 634-640.
[18]
Effects of atrioventricular asynchrony on platelet activation: implication of thromboembolism in paced patients. Heart 1997; 78: 358-363.
[19]
Early complications after dual chamber versus single chamber pacemaker implantation. PACE 1994; 17: 2012-2015.