Estudiar el impacto de la inyección intracoronaria de eptifibatida más vasodilatadores a través de un catéter de aspiración de trombos frente a la aspiración de trombos aislada en la reducción del riesgo de ausencia de reperfusión (no-reflow) en infarto agudo de miocardio con elevación del ST (IAMCEST) con diabetes y elevada carga de trombos.
MétodosParticiparon 413 pacientes diabéticos con IAMCEST y elevada carga de trombos que se aleatorizaron a inyección intracoronaria (distal a la oclusión) de eptifibatida, nitroglicerina y verapamilo después de aspirar el trombo y previo al inflado del balón (n=206) frente a aspiración del trombo únicamente (n=207). El criterio de valoración principal fue el grado de blush miocárdico (GBM) y el Thrombolysis in Myocardial Infarction (TIMI) frame count corregido (cTFC). Los eventos cardiovasculares adversos mayores (MACE) se notificaron a los 6 meses.
ResultadosEl grupo de eptifibatida intracoronaria y vasodilatadores fue superior a la tromboaspiración sola en lo que respecta a la MBG-3 (82,1% frente a 31,4%; p=0,001). El grupo de eptifibatida y vasodilatadores intracoronarios locales tuvo un cTFC más corto (18,16±6,54 frente a 29,64±5,53; p=0,001), y mejor flujo TIMI-3 (91,3% frente a 61,65%; p=0,001). La eptifibatida intracoronaria y los vasodilatadores mejoraron la fracción de eyección a los 6 meses (55,2±8,13 frente a 43±6,67; p=0,005). No hubo diferencia en las tasas de MACE a los 6 meses.
ConclusionesEntre los pacientes diabéticos con IAMCEST y alta carga de trombos, la inyección intracoronaria distal de eptifibatida más vasodilatadores fue beneficiosa en prevenir la falta de reperfusión comparada con la tromboaspiración sola. Se recomiendan estudios más amplios para investigar el beneficio de esta estrategia en reducir el riesgo de eventos clínicos adversos.
Palabras clave
La intervención coronaria percutánea (ICP) primaria es el tratamiento de referencia del infarto agudo de miocardio con elevación del segmento ST (IAMCEST)1. Sin embargo, la ausencia de reperfusión (fenómeno de no reflow) es frecuente y se asocia con una mayor mortalidad2–4. Los tratamientos farmacológicos como los vasodilatadores y los antiagregantes plaquetarios, así como la trombectomía por aspiración, han mostrado algún beneficio en el tratamiento y la reducción del riesgo del fenómeno de ausencia de reperfusión5–9. Los inhibidores de los receptores de la glucoproteína IIb/IIIa (IRG) intracoronarios se asocian con beneficios adicionales si se los compara con los aplicados en bolo intravenoso10. Si embargo, presentan el inconveniente de que su aplicación no permite un contacto óptimo entre los componentes de la placa y el fármaco, que se elimina rápidamente por el flujo coronario. Una ventaja de la administración local del fármaco en la arteria culpable del infarto consiste en que esta vía proporciona una concentración de fármaco mucho mayor que con la administración intravenosa11–13.
Aunque el tratamiento vasodilatador local y los antiagregantes plaquetarios locales se utilizan ampliamente para tratar el fenómeno de ausencia de reperfusión, solo el tratamiento vasodilatador local tiene una indicación de las pautas específicas para el tratamiento de la ausencia de reperfusión. Las pautas de revascularización del American College of Cardiology de 201114 ofrecen la recomendación de clase IIa para la administración de un vasodilatador intracoronario (específicamente, adenosina, antagonistas del calcio o nitroprusiato) para tratar la ausencia de reperfusión relacionada con la ICP que se produce durante la ICP primaria o programada.
La intervención primaria asistida por aspiración de trombos ayuda a lograr la resolución completa del segmento ST en algunos pacientes15. Aunque no se recomienda la trombectomía por aspiración habitual para el tratamiento del IAMCEST1, podría valorarse en casos con gran carga de trombos. Dado que los pacientes diabéticos son más propensos a la ausencia de reperfusión y mayor grado trombótico3,5, se estudió el beneficio de los IRG con vasodilatadores de aplicación distal a la lesión mediante la aspiración de trombos después de la trombectomía entre pacientes diabéticos con IAMCEST y gran carga trombótica.
MÉTODOSDiseño del estudio y selección de pacientesEn este estudio, se aleatorizó a 413 pacientes diabéticos con IAMCEST que se presentaron durante las 12 h posteriores al inicio de los síntomas y se sometieron a ICP primaria entre diciembre de 2016 y mayo de 2019 en 5 centros diferentes. Participaron los pacientes de este periodo de selección específico, por lo que no se realizó un cálculo del tamaño de la muestra. Se asignó aleatoriamente a los pacientes a cualquiera de los grupos mediante aleatorización por bloques. Se diagnosticó diabetes por antecedentes o criterios de la American Diabetes Association, en función de una concentración plasmática de glucosa en ayunas ≥ 126mg/dl, una concentración plasmática de glucosa aleatoria ≥ 200mg/dl más síntomas concomitantes de hiperglucemia o HbA1C ≥ 6,5%16.
Entre los criterios de exclusión se encontraban: administración de un agente fibrinolítico durante los 14 días anteriores a la ICP, sospecha de hemorragia interna activa, antecedentes de accidente cerebrovascular durante los 2 años anteriores o recuento plaquetario conocido < 100.000 células/μl, flujo Thrombolysis in Myocardial Infarction (TIMI) de grado ≥ 2 o trombos de grado ≤ 2 y shock cardiogénico.
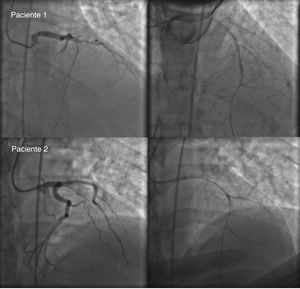
Antes de la ICP, solo los pacientes con una gran carga de trombos angiográfica (grado ≥ 3) que tenían planificada una trombectomía por aspiración para reducir la carga de trombos según el criterio del cirujano eran idóneos para participar. Se aleatorizó a los pacientes a la aspiración de trombos sola (con Export Aspiration Catheter, Medtronic; Estados Unidos) (n=207) o administración intracoronaria local de eptifibatida 180μg/kg más 100 μg de verapamilo y 100 μg de nitroglicerina administrados mediante aspiración de trombos con ≤ 5ml de contraste para visualizar el lecho distal (n=206). Después de la aspiración, el catéter de trombectomía se retiró del vaso, se enjuagó con solución salina heparinizada y se volvió a introducir en el vaso culpable distal a la oclusión, antes de la administración intracoronaria selectiva de fármacos. Los fármacos se perfundieron en la arteria relacionada con el infarto tras la visualización del lecho distal con una cantidad mínima de contraste después de la aspiración (figura 1). Por el contrario, se permitió la predilatación con balón si la aspiración del trombo resultaba ineficaz según la decisión del cirujano. En caso de afección multivaso, se trataba primero la arteria relacionada con el infarto y en otra sesión durante la estancia hospitalaria se llevaba a cabo una revascularización completa.
Se trató a todos los pacientes con un stent farmacoactivo de la lesión culpable. Todos los pacientes recibieron durante la intervención dosis de heparina ajustadas al peso, tratamiento antiagregante plaquetario doble, 300mg de ácido acetilsalicílico por vía oral durante el cuadro clínico inicial, 180mg de ticagrelor o 600mg de clopidogrel como dosis de carga antes de la ICP, seguida de una dosis diaria de mantenimiento durante 1 año después del implante del stent.
Se hicieron las pruebas analíticas habituales a todos los pacientes, incluidos los biomarcadores cardiacos, troponina de alta sensibilidad al ingreso y, 6 h después, creatincinasa (CK), determinación de la isoenzima MB de la creatincinasa (CK-MB) cada 6 h hasta la normalización, concentración de creatinina sérica, hemograma completo en el momento del ingreso y diario hasta el alta. Revisaron la ecocardiografía cirujanos experimentados que desconocían la asignación del tratamiento durante la hospitalización inicial y a los 6 meses para evaluar la fracción de eyección del ventrículo izquierdo (FEVI) mediante el método de Simpson.
Antes de la inclusión, se obtuvo el consentimiento informado por escrito de cada paciente y el protocolo del estudio fue revisado y aprobado por el comité para la investigación médica con seres humanos de cada centro. Además, se garantizó la protección de la privacidad de los participantes, así como la confidencialidad de los datos de la investigación.
Objetivos del estudioLos objetivos primarios fueron la evaluación posterior a la intervención del grado de opacificación miocárdica, o blush miocárdico (GBM), el flujo TIMI posterior a la intervención y el recuento de cuadros (frame count) TIMI corregido (cTFC). Los objetivos secundarios fueron las tasas de eventos adversos cardiovasculares mayores (MACE) a los 6 meses, definidos como mortalidad por cualquier causa, infarto de miocardio recurrente o revascularización del vaso diana durante la evaluación en la visita clínica de rutina o mediante llamadas telefónicas programadas. La FEVI se volvió a evaluar al final del seguimiento cuando se analizaron los MACE.
Se utilizó la clasificación TIMI de trombos por grados para evaluar la carga trombótica. Se tuvo en cuenta que los pacientes tuvieran un trombo angiográficamente evidente si el grado de trombo TIMI era ≥ 3. Tanto el flujo TIMI como el GBM se calificaron en el angiograma coronario con una duración de la película radiográfica de al menos 3 ciclos cardiacos para asegurar que se incluyera toda la fase de aclaramiento o atenuación. El GBM se evaluó durante la misma fase del ciclo cardiaco. Un cardiólogo intervencionista que desconocía la asignación del tratamiento midió y analizó el GBM y otros parámetros cuantitativos de la coronariografía fuera de línea.
Análisis estadísticosLos datos recopilados se codificados, tabulados y analizados estadísticamente con el software estadístico IBM SPSS (Statistical Package for Social Sciences) versión 22.0 (IBM Corp., Estados Unidos). Se realizaron análisis inferenciales de variables cuantitativas y prueba de la t de Student independiente en caso de 2 grupos independientes con datos distribuidos normalmente. En datos cualitativos, los análisis inferenciales de variables independientes se realizaron mediante la prueba de la χ2 para obtener las diferencias entre proporciones y la prueba exacta de Fisher de variables con números esperados pequeños. La estadística descriptiva se realizó en el caso de los datos cuantitativos como media ± desviación estándar cuando los datos se distribuyeron normalmente, mientras que los datos cualitativos se presentan como número y porcentaje. El nivel de significación se fijó como significativo en el valor p < 0,05; en caso contrario, se consideró no significativo.
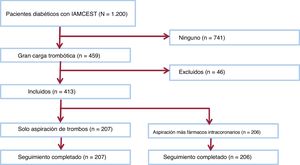
RESULTADOSPoblación del estudioDurante el periodo de estudio, se incluyó a 413 pacientes que presentaron un IAMCEST agudo y que tenían planificada una ICP primaria (figura 2). Después de la confirmación angiográfica de una elevada carga de trombos, se aleatorizó a los pacientes a recibir una inyección intracoronaria distal de eptifibatida, verapamilo y nitroglicerina a través de un catéter de aspiración después de la aspiración de trombos (n=206) o solo la aspiración de trombos (n=207). Los datos demográficos iniciales, como la edad, el sexo y los factores de riesgo cardiovascular y el vaso relacionado con el infarto se presentan en la tabla 1.
Datos demográficos basales de los grupos de estudio
| Eptifibatida y vasodilatadores intracoronarios | Solo aspiración de trombos | p | |
|---|---|---|---|
| Varones | 198 (95,6) | 195 (94,6) | 0,574 |
| Mujeres | 9 (4,3) | 11 (5,3) | 0,476 |
| Edad (años) | 55,5±11,7 | 57,1±10,8 | 0,517 |
| Tabaquismo | 142 (68,6) | 154 (74,7) | 0,689 |
| Hiperlipemia | 113 (54,5) | 121 (58,7) | 0,980 |
| Hipertensión | 68 (32,8) | 59 (28,6) | 0,790 |
| Antecedentes familiares de coronariopatía prematura | 27 (13,0) | 31 (15,0) | 0,749 |
| ERC | 6 (2,9) | 8 (3,9) | 0,110 |
| EAP | 12 (5,8) | 9 (4,3) | 0,830 |
| SCA previo | 14 (6,8) | 7 (3,4) | 0,749 |
| ICP previa | 17 (8,2) | 22 (10,6) | 0,619 |
| Inotrópicos | 15 (7,3) | 18 (8,7) | 0,418 |
| Creatinina (mg/dl) | 1,15±0,4 | 1,25±0,3 | 0,592 |
| Aclaramiento de creatinina | 73,8±22,9 | 67,5±20,2 | 0,417 |
EAP: enfermedad arterial periférica; ERC: enfermedad renal crónica; ICP: intervención coronaria percutánea; SCA: síndrome coronario agudo.
Los valores expresan n (%) o media±desviación estándar.
En el grupo de eptifibatida y vasodilatadores intracoronarios, el pico de CK-MB alcanzado fue de 217,53±81,32 frente a 364,17±157,12 en el grupo de la tromboaspiración sola (p=0,001). Y el tiempo medio para alcanzar el pico de CK-MB fue 11,38 ± 4,83 h en el grupo de eptifibatida y vasodilatadores intracoronarios locales y 19,54 ± 9,21 h en el grupo de solo tromboaspiración (p=0,001).
No hubo diferencia en las tasas de resolución del segmento ST (valor medio del 58,2% ± 13,91% en el grupo de eptifibatida y vasodilatadores intracoronarios frente al 52,7% ± 26,5% en el grupo de solo tromboaspiración; p=0,40) (tabla 2).
Parámetros basales angiográficos y de la intervención
| Eptifibatida y vasodilatadores intracoronarios | Solo aspiración de trombos | p | |
|---|---|---|---|
| Infartos relacionados con vaso | |||
| Arteria descendente anterior izquierda | 102 (49,51) | 103 (49,75) | |
| Arteria coronaria derecha | 83 (40,29) | 76 (36,71) | 0,682 |
| Arteria coronaria izquierda | 21 (10,19) | 28 (13,52) | |
| Implicación de la coronaria principal izquierda | 3 (1,45) | 4 (1,93) | 0,829 |
| Enfermedad multivaso | 39 (18,93) | 47 (22,7) | 0,733 |
| Longitud del stent (mm) | 27,8±10,1 | 26,9±11,2 | 0,463 |
| Diámetro del stent (mm) | 3,04±0,4 | 3,13±0,3 | 0,761 |
| Del dolor al balón (h) | 8,6±7,3 | 9,4±7,7 | 0,618 |
| De la puerta al balón (min) | 31±27,1 | 33±13,4 | 0,751 |
| Cantidad de contraste (ml) | 185,0±28,6 | 192,4±43,7 | 0,630 |
| Resolución del segmento ST | 58,2±13,9 | 52,7±26,5 | 0,423 |
Los valores expresan n (%) o media±desviación estándar.
Antes del alta se realizó a todos los pacientes una ecocardiografía. La fracción de eyección medida después del infarto fue del 46,9% ± 6,36% en el grupo de eptifibatida y vasodilatadores intracoronarios frente al 39,3% ± 5,12% en el grupo de solo tromboaspiración (p=0,005). Los resultados de la coronariografía cuantitativa se muestran en la tabla 3.
Resultados de la angiografía coronaria cuantitativa
| Eptifibatida y vasodilatadores intracoronarios | Solo aspiración de trombos | p | |
|---|---|---|---|
| Diámetro luminal mínimo (mm) | |||
| Antes de la angioplastia | 0,5±0,4 | 0,6±0,3 | 0,75 |
| Después de la angioplastia | 2,7±0,3 | 2,5±0,6 | 0,25 |
| Diámetro de la estenosis (%) | |||
| Antes de la angioplastia | 83,3±9,5 | 81,2±10,5 | 0,79 |
| Angioplastia | 5,2±3,3 | 4,2±3,1 | 0,82 |
Los valores expresan media ± desviación estándar.
Se observó un aumento significativo del número de pacientes con GBM 3 en el grupo de eptifibatida y vasodilatadores intracoronarios frente al grupo de solo tromboaspiración (el 80,5 frente al 31,8%; p=0,001) y cTFC más corto (18,16±6,54 frente a 29,64±5,53; p=0,001). El grupo de eptifibatida y vasodilatadores intracoronarios presentó mayores tasas de consecución de TIMI 3 (el 91,3 frente al 61,65%; p=0,005). Las tasas de MACE no fueron estadísticamente diferentes entre los grupos (p>0,05). Un paciente falleció en el grupo de eptifibatida y vasodilatadores intracoronarios durante la estancia hospitalaria, así como en el grupo de solo tromboaspiración. Solo 1 paciente del grupo de solo tromboaspiración requirió revascularización del vaso relacionado con el infarto después de 2 meses. No hubo diferencia entre los grupos en las tasas de complicaciones relacionadas con la intervención, hemorragia mayor o menor, o cambios importantes en el recuento plaquetario. La FEVI fue mejor a los 6 meses en el grupo de eptifibatida y vasodilatadores intracoronarios (el 55,2% ± 8,13% frente al 43% ± 6,67%; p=0,005) (tabla 4).
Detalles de la intervención y criterios de valoración
| Eptifibatida y vasodilatadores intracoronarios | Solo aspiración de trombos | p | |
|---|---|---|---|
| Objetivos primarios | |||
| GBM 3 | 82,1 | 31,4 | 0,001 |
| cTFC | 18,16±6,54 | 29,64±5,53 | 0,001 |
| TIMI 3 | 91,3 | 61,65 | 0,005 |
| Objetivos secundarios | |||
| IM | 0 | 0 | - |
| Mortalidad | 1 (0,48) | 1 (0,48) | 1,00 |
| Accidente cerebrovascular | 1 (0,48) | 1 (0,48) | 1,00 |
| Revascularización del vaso diana | 0 | 1 (0,48) | 1,00 |
| Total de MACE | 2 (0,96) | 3 (1,44) | 0,971 |
| FE (en el hospital) | 46,9±6,36 | 39,3±5,12 | 0,005 |
| FE (6 meses) | 55,2±8,13 | 43±6,67 | 0,005 |
| Pico de CK-MB | 217,53±81,32 | 364,17±157,12 | 0,001 |
| Complicación mecánica | 1 (0,48) | 0 | - |
| Hospitalización por IC | 1 (0,48) | 2 (0,96) | 0,182 |
| Hemorragia menor | 3 (1,44) | 2 (0,96) | 0,212 |
| Hemorragia mayor | 0 | 0 | - |
| NIC | 7 (3,39) | 5 (2,41) | 0,732 |
| Tratamiento de sustitución renal | 2 (0,96) | 1 (0,48) | 0,912 |
FE: fracción de eyección; GBM: grado de blush miocárdico; IC: insuficiencia cardiaca; IM: infarto de miocardio; MACE: eventos adversos cardiovasculares mayores; NIC: nefropatía inducida por contraste.
Los valores expresan n (%) o media ± desviación estándar.
El fenómeno de ausencia de reperfusión sigue siendo una complicación del infarto agudo de miocardio que representa un reto17 y cuenta solo con pocas intervenciones terapéuticas disponibles. En este ensayo aleatorizado multicéntrico que incluyó a 413 pacientes diabéticos con IAMCEST y gran carga trombótica, se analizaron las ventajas de los IRG y los vasodilatadores intracoronarios combinados con la trombectomía por aspiración frente a la trombectomía por aspiración sola. Se encontró que los IRG y los vasodilatadores intracoronarios combinados con la trombectomía por aspiración mejoraron los marcadores de flujo microvascular coronario, como GBM 3, cTFC reducido y flujo TIMI 3. Además, los vasodilatadores intracoronarios combinados con la trombectomía por aspiración se asociaron con una mejor FEVI. Estos resultados indican que una estrategia de combinación de IRG y vasodilatadores intracoronarios con trombectomía por aspiración podría ser beneficiosa para los pacientes diabéticos con un IAMCEST y gran carga trombótica. Dadas las pocas estrategias terapéuticas disponibles para atenuar el riesgo de eventos adversos en este grupo con alto riesgo, nuestros resultados ofrecen una justificación para evaluar la estrategia combinada de vasodilatadores intracoronarios con trombectomía por aspiración en un ensayo clínico de mayor tamaño.
Los catéteres de aspiración pueden ser útiles para la inyección local de fármacos, no solo para la aspiración de trombos. La inyección local administra el fármaco con eficacia en la arteria relacionada con el infarto. Sin embargo, cuando se usa un catéter guía para perfundir el fármaco intracoronario, es probable que una porción importante del fármaco no llegue a la arteria diana, sino que siga por el torrente circulatorio hacia las ramas coronarias con un flujo normal. Este es uno de los mecanismos que podrían explicar las altas tasas de flujo lento o ausencia de reperfusión en lesiones con gran carga trombótica (debido a obstrucción microvascular) que se asocia con un mayor tamaño del infarto, menor recuperación de la función ventricular y peores resultados18.
Sin embargo, los ensayos clínicos aleatorizados demostraron que la trombectomía por aspiración habitual mejora los marcadores de perfusión microvascular coronaria, como GBM, flujo TIMI y resolución del segmento ST; esto no se tradujo en beneficio en resultados clínicos como mortalidad y reinfarto19–21 y podría aumentar el riesgo de accidente cerebrovascular22,23. En un análisis de los pacientes de los 3 ensayos de mayor tamaño sobre trombectomía por aspiración habitual, esta se asoció con tendencia al beneficio en el subgrupo de pacientes con gran carga trombótica24. En consecuencia, las guías de práctica clínica estadounidenses y europeas recomiendan no realizar trombectomías por aspiración habitual a todos los pacientes con IAMCEST, pero señalan que la trombectomía por aspiración podría considerarse para pacientes con gran carga trombótica1,25. Este ensayo aleatorizado amplió nuestro conocimiento al demostrar que una estrategia de combinación de IRG y vasodilatadores intracoronarios con trombectomía por aspiración podría ser beneficiosa para los pacientes diabéticos con IAMCEST y gran carga trombótica.
El ensayo INFUSE-AMI26 y un metanálisis27 han indicado que una combinación de trombectomía por aspiración y la administración de abciximab es el tratamiento más eficaz para disminuir el tamaño del infarto frente a cada tratamiento por separado o no tratar con trombectomía por aspiración o abciximab. Estos resultados concuerdan con nuestro estudio. Si la mayor parte de los materiales trombóticos se extraen mediante trombectomía por aspiración, el abciximab intracoronario podría diluir todavía más el trombo residual in situ y los microémbolos en la microvasculatura. Otro ensayo aleatorizado demostró la ausencia de beneficio de la adenosina o el nitroprusiato de sodio intracoronarios a dosis altas en la circulación microvascular y un posible efecto nocivo de la adenosina28. Nuestro estudio solo incluyó a pacientes diabéticos, que son propensos a una mayor actividad plaquetaria y una peor función microvascular, lo que ofreció resultados prometedores.
Los resultados de este estudio muestran que, en pacientes con IAMCEST sometidos a ICP primaria, la administración local de IRG y vasodilatadores a través de un catéter de aspiración de trombos produce una mayor disolución de la carga de trombos que solo la tromboaspiración, como lo demuestra la mejora de los parámetros de éxito de la reperfusión. Sin embargo, se observa que las tasas de resolución del segmento ST no fueron diferentes entre ambos grupos. Estos resultados pueden volver a probarse en futuros ensayos para determinar su implicación en los resultados clínicos de pacientes diabéticos con gran carga trombótica. Futuros estudios también deberían analizar si este beneficio puede lograrse con la combinación de IRG y vasodilatadores o con alguno de ellos por separado, y si estos tratamientos intracoronarios mejorarían el índice de resistencia microcirculatoria y la reserva de flujo coronario. Por último, serían de interés estudios que aborden si este enfoque podría extenderse a pacientes no diabéticos.
LimitacionesLos resultados de este estudio deben interpretarse teniendo en cuenta algunas limitaciones. En primer lugar, la inclusión únicamente de pacientes diabéticos hace que nuestros resultados no sean generalizables a todos los pacientes con IAMCEST sometidos a ICP primaria. En segundo lugar, no se pudo distinguir si la mejora en el objetivo primario se debe a la combinación de IRG y vasodilatadores o si puede deberse solo a uno de los 2 componentes por separado. En tercer lugar, el tamaño de la muestra y la duración relativamente corta del seguimiento probablemente contribuyeran al reducido número de eventos clínicos. En cuarto lugar, mientras que se desconocía la evaluación de los resultados angiográficos, ocurrió lo contrario con la evaluación de los objetivos clínicos. En quinto lugar, este estudio no fue controlado con placebo, lo que podría reducir la comparabilidad de los grupos. Por último, no se analizaron los beneficios como capacidad para realizar la colocación directa de stents o reducción de la longitud de los stents.
CONCLUSIONESEn pacientes diabéticos con IAMCEST y gran carga trombótica, la inyección intracoronaria distal de eptifibatida más vasodilatadores presenta más beneficios en la prevención de la ausencia de reperfusión y se asocia con una mejora de la FECI, el cTFC y el GBM que la trombectomía sola.
FINANCIACIÓNLos autores no recibieron financiación externa para la realización de este estudio.
CONTRIBUCIÓN DE LOS AUTORESM. Hamza: recopilación de datos, estadísticas de resultados y redacción. I. Elgendy: redacción, edición y revisión.
CONFLICTO DE INTERESESLos autores declaran no tener ningún tipo de conflicto de intereses.
- –
Se estudió el efecto de la inyección intracoronaria distal de eptifibatida más vasodilatadores para prevenir la ausencia de reperfusión si la dilatación con balón habitual no lograba abrir la arteria sin visualización del lecho distal.
- –
Se presenta una nueva técnica que puede aportar beneficio en la prevención de la ausencia de reperfusión en pacientes con IAMCEST con gran carga trombótica.