La revascularización percutánea de las oclusiones crónicas totales supone un desafío técnico, y tiene una tasa de éxito menor que las demás angioplastias. Conocer los predictores de fracaso permitiría mejorar la selección de pacientes con mayores posibilidades de éxito. Diseñamos un estudio para identificar los datos de la tomografía computarizada con multidetectores que podrían asociarse al fracaso del tratamiento percutáneo de las oclusiones crónicas totales.
MétodosEstudio prospectivo monocéntrico sobre 69 pacientes consecutivos, portadores de una oclusión crónica total, a los que se realizó una tomografía computarizada con multidetectores previa a la revascularización.
ResultadosSe analizaron 77 lesiones, con una longitud ocluida media de 19,9±14,3 mm y una duración de la oclusión de 47±62 meses. El único factor predictor angiográfico independiente del fracaso de la revascularización fue la presencia de una fuerte curva entre la placa y el vaso proximal permeable (odds ratio=3,8; intervalo de confianza del 95%, 1,2-12; p=0,02). El único factor derivado de la tomografía computarizada con multidetectores asociado significativamente con fracaso fue la presencia de un arco de calcio que afectase a más del 50% de la circunferencia del segmento ocluido en la porción proximal (p=0,04) y media (p=0,03).
ConclusionesLa tomografía computarizada con multidetectores identifica una variable no cuantificable por angiografía como predictora del fracaso de la revascularización de las oclusiones crónicas totales. En casos seleccionados podría ser útil para el cribado antes de la revascularización.
Palabras clave
La oclusión coronaria crónica total (OCT) se define como la interrupción completa del flujo en una coronaria con una duración > 3 meses. Esta se establece por su evidencia en una angiografía previa, el antecedente de infarto de miocardio correspondiente al vaso ocluido o un cambio en el patrón de la angina. En los demás supuestos se la considera de fecha incierta1.
La recanalización de una OCT tiene como objetivo el alivio de la angina y conseguir una mejoría de la función ventricular izquierda al recuperar zonas isquémicas hipocontráctiles2, 3. La prevalencia de OCT en la población general es desconocida, si bien se halla en un 31% de los pacientes con enfermedad coronaria remitidos para una angiografía4, 5.
Aunque son frecuentes, sólo se intenta su revascularización percutánea en menos del 10%1, 6. A pesar de que se puede tratar casos complejos7, en 2008 sólo el 2,9% de las angioplastias realizadas en España fueron OCT8.
Debido a su complejidad técnica, pese al aumento de la experiencia de los operadores y el desarrollo de nuevos dispositivos, la tasa de éxito es baja9. Unido al coste del procedimiento2, 10, las mayores tasas de reestenosis e incidencia de nefropatía por contraste11 y la exposición a mayores dosis de radiación12, esto podría explicar su baja tasa de tratamiento4.
La coronariografía mediante tomografía computarizada con multidetectores (TCMD) surge como técnica no invasiva capaz de evaluar la estructura y la composición del vaso con una oclusión13, 14, 15.
El objetivo del presente trabajo es valorar si la TCMD unida al análisis de las variables angiográficas permite identificar las características morfológicas de la OCT que se asocian al fracaso en su recanalización percutánea.
MétodosSe trata de un estudio descriptivo, prospectivo y monocéntrico, en el que se seleccionó a los pacientes remitidos para la realización de una coronariografía desde febrero hasta noviembre de 2006 en los que se demostró la presencia de una OCT con lecho vascular distal de calibre suficiente para alojar un stent. Se exigió isquemia y/o viabilidad del miocardio subyacente. Los criterios de exclusión se recogen en la Tabla 1. Entre la coronariografía diagnóstica y la angioplastia transluminal percutánea del vaso ocluido, se realizó una coronariografía no invasiva mediante TCMD. Todos los pacientes firmaron su consentimiento informado y el estudio fue aprobado por el comité ético del centro. Dos expertos que desconocían la anatomía coronaria del paciente analizaron los estudios con TCMD y después los revisaron con los cardiólogos intervencionistas.
Tabla 1. Criterios de exclusión
| Mujer en edad fértil o embarazada |
| Inclusión en otro protocolo de investigación clínica |
| Alergia a contrastes yodados, aspirina o clopidogrel |
| Enfermedad sistémica grave y/o esperanza de vida inferior a 1 año |
| Alto riesgo de hemorragia: |
| • Diátesis hemorrágica |
| • Enfermedad digestiva sangrante o con riesgo de sangrado, de reciente diagnóstico, no filiada o no tratada |
| • Enfermedad genitourinaria |
| • Enfermedad del tracto respiratorio: hemoptisis en estudio, neoplasia pulmonar pendiente de tratamiento |
| Imposibilidad de seguir doble antiagregación prolongada |
| Déficit plaquetario o insuficiencia renal (creatinina > 2 o aclaramiento < 30 ml/min) |
| Ausencia de acceso vascular adecuado |
| Tratamiento con anticoagulantes orales |
Se utilizó un equipo Toshiba Aquilion® (Toshiba Corporation, Medical Systems Company, Tokio, Japón) con 64 detectores. Se realizó una adquisición rápida sin contraste para cuantificar la calcificación de las arterias coronarias y una adquisición helicoidal continua para la coronariografía no invasiva. Se utilizaron 60-90 ml de iobitridol. La adquisición se inició según la técnica del bolus tracking con un umbral de 140 unidades Hounsfield (UH) en la raíz aórtica. Se reconstruyeron varios volúmenes segmentados retrospectivos con cortes de 0,4-0,5 mm y una resolución temporal de 80-120 ms. Se usó metoprolol intravenoso para conseguir frecuencias cardiacas < 70 lpm. No se descartaron estudios en fibrilación auricular. El posprocesamiento se realizó con el software Vitrea® 2 (Vital images, Plymouth, Minnesota, Estados Unidos). Las herramientas disponibles comprenden técnicas bidimensionales y tridimensionales que incluyen proyecciones de máxima intensidad y volume rendering16.
El estudio de la composición de la placa se basa en la diferente capacidad de atenuación que presentan los tejidos en función de su composición. El grado de atenuación se expresa en UH. A través de estudios post mortem, se han definido las franjas que definen los diversos componentes: predominantemente lipídico, ≤ 60 UH; placas mixtas, 61-119 UH, y placas calcificadas, ≥ 120 HU17.
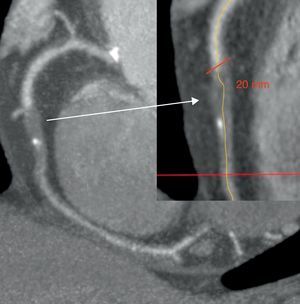
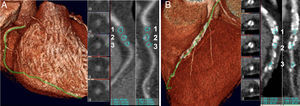
Mediante TCMD se analizaron: localización de la oclusión, medida del segmento ocluido-enfermo (Figura 1), UH del segmento ocluido dividido en terciles (proximal, medio y distal), distribución del calcio del segmento ocluido en cuadrantes (afectado el 0, el 25, el 50, el 75 y el 100% de la sección transversal del vaso en cada tercil) (Figura 2), presencia de ramas en el extremo proximal y distal de la OCT, morfología del origen, angulación de la oclusión, calibre proximal y distal del vaso y presencia de circulación homolateral y heterocolateral.
Figura 1. Medición de la longitud de la oclusión.
Figura 2. Cuantificación del calcio a nivel proximal, medio y distal. A: oclusión coronaria crónica total con calcificación de grado ligero, proximal (99 UH), medio (156 UH) y distal (127 UH). B: oclusión coronaria crónica total con calcificación severa, proximal (247 UH), medio (409 UH) y distal (212 UH). UH: unidades Hounsfield.
Técnica de revascularizaciónSe individualizó la estrategia de reperfusión. En los pacientes con enfermedad multivaso óptimos candidatos quirúrgicos, se iniciaba la reperfusión por el vaso ocluido, y se los remitía a cirugía en caso de fracaso de la técnica. En los pacientes malos candidatos quirúrgicos, se iniciaba la revascularización por los vasos permeables. El tiempo transcurrido entre procedimientos fue de aproximadamente 1 mes, para minimizar el riesgo de nefropatía inducida por contraste y de sobreexposición a rayos X.
Se utilizó el acceso anterógrado con guías especialmente diseñadas para la angioplastia de OCT; la secuencia de utilización, su conformación y las técnicas de manipulación se dejaron a criterio del operador.
A fin de minimizar los riesgos del procedimiento18, se detenía ante el uso de más de 300 ml de contraste, duración > 90min o fluoroscopia > 30 min sin haber conseguido atravesar la oclusión con ninguna guía.
Se evaluaron: localización y longitud de la oclusión, severidad de la calcificación de la oclusión y del vaso (nula, ligera, moderada, severa), presencia de ramas cercanas a los extremos proximal y distal de la OCT, morfología del origen y angulación de la oclusión, diámetro de referencia y calidad y origen de colaterales.
En el análisis de los resultados se adoptaron las siguientes definiciones:
• Éxito en cruzar la OCT con la guía: progresión de la guía en la luz verdadera del lecho distal del vaso ocluido.
• Éxito del procedimiento: normalización del flujo del vaso con estenosis residual < 30% sin complicaciones angiográficas.
Se decidió centrar los resultados en la variable «fracaso de progresión de la guía» a través de la lesión, ya que esta es la causa más frecuente de fracaso de revascularización descrita en toda la literatura19 y, posiblemente, la más ligada a las características anatómicas de la placa.
Análisis estadísticoPara la descripción de los datos basales se utilizaron media±desviación estándar (intervalo) en el caso de las variables continuas. Las variables categóricas se describen mediante n (%). Se compararon las características angiográficas y de la TCMD de las lesiones en que hubo fracaso de la intervención con las de aquellas en que no lo hubo. Las variables continuas se compararon mediante la prueba de la t de Student para muestras independientes en caso de que la variable siguiera una distribución normal. En caso contrario, se compararon mediante el test no paramétrico de la U de Mann-Whitney. Las variables categóricas se compararon mediante el test de la χ2 en caso de que la frecuencia esperada en alguna de las celdillas de la tabla de contingencia fuera < 5, utilizándose entonces la prueba exacta de Fischer.
Posteriormente se analizaron los potenciales predictores del fracaso de la intervención mediante el cálculo de la razón de probabilidades (odds ratio [OR]) con modelos regresión logística. Se desarrollaron inicialmente dos modelos con objeto de determinar las variables angiográficas y de la TCMD potencialmente predictoras del fracaso de la intervención. Se emplearon como potenciales predictores las variables en que hubiera una diferencia estadística con un valor de p < 0,2 en el análisis bivariable. Se utilizó el sistema de pasos hacia delante y hacia atrás para la selección de las variables asociadas con el evento de interés.
Dado el escaso número de eventos, únicamente se seleccionaron como estadísticamente significativas dos variables, una angiográfica y otra de TCMD. A partir de las variables inicialmente seleccionadas, se refinó el modelo introduciendo aquellas otras que se consideraron de relevancia clínica y podrían ser potenciales fuentes de confusión, pues su introducción variaba la magnitud de la asociación de forma clínicamente relevante. En concreto, se introdujeron las variables pico, presencia de rama distal y tiempo de oclusión desconocido como variables de ajuste.
ResultadosDurante el periodo del estudio se realizaron en el centro 875 angioplastias (82 OCT; tasa de éxito, 62%). En ese periodo se diagnosticaron 216 OCT. Se excluyeron del protocolo 143 por no cumplir los criterios de inclusión o por considerarse que otro tratamiento era más adecuado. La principal causa de exclusión fue la derivación a cirugía (36%). De los restantes 73 pacientes, 2 fallecieron antes del tratamiento y otros 2 se retiraron del protocolo. Constituyen la población del estudio 69 pacientes, con una media de edad de 63±9 años; el 84% eran varones. Las características clínicas se recogen en la Tabla 2. Casi la mitad refiere infarto agudo de miocardio antiguo, de localización inferior en el 62% de los casos.
Tabla 2. Características clínicas
| Pacientes | 69 |
| Edad (años) | 63,4±9,6 |
| Mujeres | 11 (16) |
| Peso (kg) | 79,9±14 |
| Talla (cm) | 166±7 |
| Clase funcional de la NYHA | |
| I | 7 (10) |
| II | 48 (70) |
| III-IV | 14 (20) |
| HTA | 54 (78) |
| DLP | 53 (77) |
| Diabetes mellitus | 26 (38) |
| Tabaquismo | 48 (69) |
| Antecedente de IAMCEST | 29 (42) |
| IAMSEST | 4 (14) |
| Cirugía coronaria previa | 10 (14) |
| Angioplastia previa | 24 (35) |
| Enfermedad vascular periférica | 13 (19) |
| Accidente cerebrovascular | 2 (3) |
| Enfermedad carotídea | 1 (1) |
DLP: dislipemia; HTA: hipertensión arterial; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IAMSEST: infarto agudo de miocardio sin elevación del segmento ST; NYHA: New York Heart Association.
Los datos expresan n (%) o media±desviación estándar.
Se trataron 77 OCT. Aparte de la arteria ocluida, los restantes vasos no presentaban estenosis en el 62% de los pacientes, y los demás tenían enfermedad multivaso. El 84% de los pacientes tenía un vaso ocluido y los demás, dos. El tiempo de oclusión se pudo inferir en el 71% de la muestra, con una media de 47±62 (3-300) meses. La media de la fracción de eyección del ventrículo izquierdo fue del 67%±13%. Había un claro predominio del territorio de la coronaria derecha (55%). El diámetro del vaso de referencia era de 2,6±0,6 mm y la longitud de la oclusión, 19,9±14,3 (6-69) mm.
La mayoría de las OCT se clasificaron como nada o ligeramente calcificadas (64%). El resto de las características angiográficas se recogen en la Tabla 3.
Tabla 3. Características angiográficas y predictores angiográficos de éxito de revascularización
| Total (77 lesiones) | Éxito de la guía (n=53) | Fracaso de la guía (n=24) | p | |
| Vasos ocluidos | 0,900 | |||
| 1 | 61 | 42 (79) | 19 (79) | |
| 2 | 16 | 11 (21) | 5 (21) | |
| Vasos enfermos | 0,200 | |||
| 1 | 43 | 33 (62,5) | 10 (42) | |
| 2 | 23 | 14 (26) | 9 (37) | |
| 3 | 11 | 6 (11,5) | 5 (21) | |
| FE ventriculograma | 61 (15) | 60 (11) | 0,700 | |
| Tiempo de oclusión (meses) | 47±62 (3-300) | 46±71 | 51±35 | 0,030 |
| Tiempo de oclusión desconocido | 13 (24) | 9 (37) | 0,200 | |
| Diámetro (mm) | 2,65±0,60 (1,37-4,75) | 2,6±0,5 | 2,7±0,8 | 0,800 |
| Longitud OCT (mm) | 19,9±14,3 (4,8-69,3) | 18,8±12 | 23,1±19 | 0,700 |
| Calcio lesión > 1 | 28 (36) | 17 (32) | 11 (46) | 0,200 |
| Calcio lesión 3-4 | 12 (15) | 7 (13) | 5 (21) | 0,500 |
| Calcio vaso > 1 | 25 (32) | 14 (26) | 11 (46) | 0,090 |
| Calcio vaso > 2 | 8 (10) | 3 (6) | 5 (21) | 0,090 |
| Curva > 45° | 28 (36) | 14 (26) | 14 (58) | 0,007 |
| Pico | 52 (67) | 39 (73) | 13 (54) | 0,090 |
| Rama proximal | 43 (56) | 28 (53) | 15 (62) | 0,400 |
| Rama distal | 30 (39) | 17 (32) | 13 (54) | 0,060 |
| Ostial | 10 (13) | 6 (11) | 4 (17) | 0,400 |
| Bifurcación | 23 (30) | 15 (28) | 8 (33) | 0,600 |
| Reestenosis | 8 (10) | 8 (15) | 0 | 0,050 |
| Homocolateralidad de buena calidad | 24 (71) | 16 (69) | 8 (72) | 1 |
| Rentrop 3 | 33 (43) | 23 (44) | 10 (42) | 0,050 |
FE: fracción de eyección; OCT: oclusión coronaria crónica total.
Calcio lesión: 0, inexistente; 1, ligero; 2, moderado; 3, severo (opacificación persistente de la pared del vaso visible en más de una proyección rodeando toda la luz del vaso en más de una proyección).
Curva marcada: angulación de más de 90° entre el tramo proximal del vaso permeable y la zona ocluida.
Ramo proximal/ramo distal: ramos que se originan en los 3 mm de los extremos proximal o distal del cuerpo de la OCT.
Homocolateralidad de buena calidad: cuando el vaso distal se visualiza con un grado de opacidad del contraste de densidad similar a la del vaso proximal.
Clasificación Rentrop: 0, inexistente; 1, se rellenan sólo las ramas secundarias; 2, se rellena parcialmente el vaso epicárdico; 3, se rellena completamente el vaso epicárdico.
Los datos expresan n (%) o media±desviación estándar (intervalo).
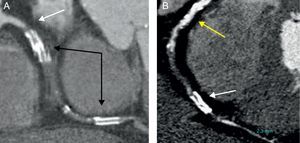
No se dispone de información de la TCMD de 4 oclusiones. En otras 5, la calidad del estudio no permitió el análisis de todos los datos (4 por deficiente relleno distal del vaso y 1 por artefacto de movimiento). Para el análisis del calcio, se excluyeron las lesiones con un stent implantado previamente (Figura 3), ya que el metal tiene un aspecto y una densidad similares a los del calcio, lo que podría llevar a conclusiones erróneas en el análisis.
Figura 3. Arterias coronarias ocluidas con stent previamente implantado. A: coronaria derecha, stent medio y distal; imagen de alta densidad (flechas negras), oclusión de la arteria inmediatamente proximal al primer stent (flecha blanca). B: oclusión coronaria crónica total difícil de valorar por la intensa calcificación proximal (flecha amarilla) del vaso, oclusión media y stent distal (flecha blanca).
Las zonas ocluidas presentaban mayor densidad de calcio en la porción proximal (219±195 UH) que en la distal (152±102 UH). También se apreció una infiltración de calcio más extensa en el extremo proximal que en el distal (ocupación por calcio, 50-75% del arco de la luz del vaso del 30 frente al 16% de los vasos). En la Tabla 4 se detallan las características de las OCT por TCMD.
Tabla 4. Características de las oclusiones coronarias totales por tomografía computarizada con multidetectores y predictores tomográficos del fracaso de la revascularización
| Pacientes válidos | Total (n=73) | Éxito de la guía (n=51) | Fracaso (n=22) | p | |
| Diámetro de referencia (mm) | 72 | 3,6±0,8 | 3,5±0,7 | 3,8±0,9 | 0,20 |
| Longitud ocluida (mm) | 68 | 22,6±16,6 (3-90) | 22±17,2 | 24±15,5 | 0,40 |
| Longitud de la lesión (mm) | 66 | 44,2±24,8 (7-100) | 42,5±25 | 48,4±24 | 0,40 |
| Composición de la oclusión (UH) | |||||
| Proximal | 69 | 219±195 (50-1.270) | 194±146 | 280±278 | 0,10 |
| Medio | 69 | 180±133 (6-933) | 186±153 | 165±64 | 0,60 |
| Distal | 68 | 152±102 (23-688) | 156±109 | 141±83 | 0,60 |
| Arco de calcio proximal | 66 | 0,04 | |||
| Ausencia de calcio | 26 (40) | 21 (48) | 5 (23) | ||
| < 50% | 30 (45) | 18 (41) | 12 (54) | ||
| > 50% | 10 (15) | 5 (11) | 5 (23) | ||
| Arco de calcio medio | 66 | 0,03 | |||
| Ausencia de calcio | 32 (48,5) | 24 (54,5) | 8 (36) | ||
| < 50% | 30 (45,5) | 16 (36,5) | 14 (67) | ||
| > 50% | 4 (6) | 4 (9) | 0 | ||
| Arco de calcio distal | 66 | 0,09 | |||
| Ausencia de calcio | 31 (47) | 20 (46) | 11 (50) | ||
| < 50% | 26 (39) | 19 (43) | 7 (32) | ||
| > 50% | 9 (14) | 5 (11) | 4 (18) | ||
| Lecho distal (mm) | 56 | 2,3±0,5 (1,5-4,1) | 2,3±0,5 | 2,3±0,3 | 0,40 |
| Más de una angulación | 72 | 31 (40) | 22 (44) | 9 (41) | 1 |
| Forma de oclusión | 62 | 0,50 | |||
| Pico de flauta | 28 (45) | 19 (42) | 9 (53) | ||
| Roma | 34 (55) | 26 (58) | 8 (47) | ||
| Rama proximal | 73 | 47 (64) | 33 (65) | 14 (64) | 0,90 |
| Rama distal | 70 | 41 (58) | 27 (56) | 14 (64) | 0,60 |
| Score cálcico (UH) | 36 | 824±796 | 743±717 | 1.040±1.013 | 0,40 |
| p25-p50-p75 | 217-563-1.066 | 195-525-1.009 (n=27) | 279-650-1.870 (n=9) |
UH: unidades Hounsfield.
Salvo otra indicación, los datos expresan media±desviación estándar o n (%).
El número de intentos por paciente fue de 1,3±0,7 (1-4), con una duración media por procedimiento de 73±64 min, un tiempo de fluoroscopia de 42±19 min y un volumen de contraste de 302±151 ml.
Se consiguió alcanzar un éxito total del procedimiento en el 62% de los vasos. La principal causa de fracaso fue no conseguir atravesar la oclusión con ninguna guía de angioplastia (el 80% de todos los fracasos) y la segunda, no conseguir dilatar la lesión con ningún catéter balón (10%).
Se logró la revascularización completa (vasos con OCT y vasos con lesiones significativas) en el 55% de los pacientes. El 94% de los pacientes revascularizados recibieron stents fármacoactivos (2,2±1,1 stents/lesión; longitud con stent, 50±27 mm).
Factores angiográficos y de tomografía computarizada con multidetectores asociados al resultado del procedimientoEn la Tabla 3 se describen las características angiográficas de la OCT en relación con el éxito (grupo 1)/fracaso (grupo 2) en atravesar la oclusión con la guía de angioplastia. Se identifica como factor favorable la presencia de una reestenosis oclusiva de un stent implantado previamente. Las OCT de mayor edad se asocian de forma significativa al fracaso de la técnica. En el análisis univariable, la variable desfavorable más potente fue la presencia de una curva > 45° entre el vaso permeable y el origen de la OCT (p=0,007). En la Tabla 4 se describen las características de la OCT medidas por TCMD.
Aunque hay mayor densidad de calcio en la zona proximal de las OCT del grupo 2 respecto a las del grupo 1, esta no alcanza la significación estadística.
En cuanto al análisis de la distribución del calcio en una sección transversal de la OCT, se observó una asociación entre el arco de calcio en las porciones proximal y la media en el grupo 2. En la porción proximal se aprecia una tasa de éxito significativa según los estratos de calcio, de forma que las lesiones con estratos de arco de calcio < 50% presentan una tasa de éxito del 41 frente al 11% cuando era > 50%. Del mismo modo afecta a la distribución del calcio en la porción media, con tasas de éxito del 36% en afección < 50% del arco frente al 9% en afección > 50%.
En el análisis multivariable de regresión logística (Tabla 5), se identifican como factores predictores negativos independientes en la angiografía la presencia de una curva marcada de la OCT respecto al vaso permeable (OR=3,8; intervalo de confianza del 95% [IC95%], 1,2-12; p=0,02) y en la TCMD el arco de calcio medio (OR=3,6; IC95%, 1-12; p=0,04); ambos multiplican por más de 3 las posibilidades de que falle el paso de la guía a través de la oclusión.
Tabla 5. Análisis multivariable de los factores angiográficos y de tomografía computarizada con multidetectores asociados al éxito de la técnica de revascularización de las oclusiones coronarias totales
| OR (IC95%) | p | |
| Arco de calcio medio | 3,6 (1-12) | 0,04 |
| Curva marcada | 3,8 (1,2-12) | 0,02 |
| Pico * | 0,49 (0,15-1,60) | 0,20 |
| Rama distal * | 3,1 (0,9-10) | 0,05 |
| Tiempo de oclusión desconocido * | 2,6 (0,7-9,3) | 0,10 |
IC95%: intervalo de confianza del 95%; OR: odds ratio.
* Incluidas como variables de ajuste.
Clásicamente se ha asociado el fracaso de la revascularización de las OCT a su calcificación. La presencia de calcio en el punto de entrada de la oclusión dificulta la penetración de la guía de angioplastia y su localización en el cuerpo causa que la guía se desvíe hacia un plano subintimal20.
La objetivación del calcio en la angiografía depende de múltiples factores, entre los que se incluyen las características del equipo de rayos X y factores frontera, como sucede en pacientes con atrapamiento aéreo pulmonar y en los obesos. Por ello no hay correlación entre los datos obtenidos mediante la angiografía y los de la TCMD. La cuantificación de la calcificación es una de las limitaciones de la angiografía; además de ser subjetiva, esta suele subestimarla. En los pacientes de nuestro trabajo, comprobamos que en algunos sujetos la angiografía mostraba escasa o nula densidad de calcio que la TCMD objetivaba como severa. Lamentablemente, no existe un parámetro capaz de trasladar esta impresión a cifras a fin de cuantificar dicho hallazgo.
La TCMD es un buen instrumento para analizar la composición de la OCT. En el presente estudio se aprecia mayor densidad de calcio en el extremo proximal que en el resto del cuerpo de la OCT, lo que concuerda con estudios experimentales21 y clínicos publicados previamente15.
Aunque es conocido22 que la TCMD no tiene suficientes valores predictivos positivo y negativo que permitan sustituir a la angiografía en el diagnóstico de la enfermedad coronaria de pacientes sintomáticos, es muy útil en la detección y el análisis del calcio en el árbol coronario23, 24.
La primera publicación de la aplicación de la TCMD al estudio de las OCT corresponde a Mollet et al14. Utilizaron una TCMD de 16 detectores en 45 pacientes, e identificaron como factores independientes predictores del fracaso de la revascularización la longitud de la oclusión > 15 mm, la morfología roma del extremo proximal de la OCT y la presencia de calcificación severa (densidad de calcio > 130 UH con afección > 50% de la pared del vaso en un corte sagital). En nuestro estudio los llamados «factores clásicos angiográficos de fracaso» resultaron irrelevantes. Ello posiblemente se deba a las mejoras introducidas en el material, especialmente en cuanto a la aparición de guías de mayor poder de penetración y las nuevas técnicas empleadas en su manipulación25.
Incidiendo en el mismo aspecto, el estudio de Qu et al26, en el que se analizan 17 OCT, corrobora que los factores «angiográficos clásicos» ya no son vigentes y que el único factor que se asocia al fracaso en la revascularización es el área de calcificación del vaso > 50% (el 83,3% en el grupo con fracaso frente al 16,7% en el grupo resuelto con éxito; p=0,05).
Posteriormente, el estudio de Cho et al27 analizó el score de calcio regional (área calcificada×peso de la atenuación máxima [1, 130-190 UH;. 2, 200-299 UH; 3, 300-399 UH, y 4, > 400 UH]), el score de calcio total, el volumen regional de calcio (número de vasos con > 130 UH / volumen del vaso) y el porcentaje de calcio en la sección del vaso (porcentaje del área de calcio / área del vaso en el lugar de máxima cantidad de calcio). Aunque todos los parámetros se asociaban al fracaso de la técnica de manera significativa, en el análisis multivariable sólo la cuantía de calcio en la sección del vaso mostró un alto poder predictivo. Nuestro estudio viene a corroborar dichos hallazgos; el único factor significativo asociado al fracaso en la revascularización es la presencia de calcio que afecte a la circunferencia del vaso en la porción ocluida en más del 50% en las porciones proximal y media del cuerpo de la OCT.
Ehara et al28 comunican los resultados del primer estudio sobre TCMD en OCT, en que la revascularización fue llevada a término por expertos en este campo. Para ello se requería poseer una experiencia previa de más de 100 casos. Incluyeron 110 lesiones e identificaron tres factores predictores independientes del fracaso del paso de la guía a través de la OCT: la presencia de una curva marcada de la OCT respecto al vaso nativo (el 57% en el grupo con éxito frente al 95% del grupo con fracaso; p<0,0001); la presencia de un remodelado negativo en el extremo proximal de la OCT (el 44% de los éxitos frente al 88% de los fracasos; p=0,0005), y la calcificación severa definida por placas de alta densidad (> 500 UH) con afección cercana a 360° de la circunferencia del vaso (el 71% en el grupo éxito frente al 88% en el grupo fracaso; p=0,0356). En nuestro estudio no se pudo valorar adecuadamente la presencia de curva entre el vaso nativo y la OCT en la TCMD, pero en la angiografía es el único factor independiente de fracaso, lo que concuerda con los resultados de Ehara et al28.
El trabajo de Hsu et al29 sobre 82 OCT valoró el cociente de la longitud de la calcificación definida como longitud de las zonas con densidad > 130 UH en la oclusión / longitud de la oclusión. Un experto llevó a cabo los procedimientos, y alcanzó una tasa de éxito de revascularización del 80,5%. Se halló un cociente > 0,5 en el 77,8% del grupo con fracaso técnico y en el 50% del grupo con fracaso del procedimiento (p<0,001).
La ventaja de nuestro estudio, comparado con trabajos previos, es doble. Por un lado, concreta en dos puntos del cuerpo de la OCT, proximal y medio, el área de interés que estudiar, lo cual tiene sentido fisiopatológico. Por otro lado, simplifica mucho el análisis de la tomografía y ahorra tiempo en la lectura del estudio, ya que es tan sencillo como realizar un corte transversal del vaso a dichos niveles y cuantificar el porcentaje del arco del vaso afectado por la calcificación.
A pesar de que la TCMD es una herramienta útil, supone una dosis añadida de radiación y de contraste30, por lo que, en vista de los resultados de nuestro estudio, no nos parece que su aplicación deba generalizarse a todos los pacientes con OCT. Su uso se debería limitar a casos especialmente complejos (oclusiones muy largas, tortuosas, con calcificación severa) o en los que se haya fracasado previamente sin alcanzar a comprender el motivo. En casos individualizados, los datos derivados del estudio podrían ayudar a plantear un cambio en el tipo de material o qué estrategia de la técnica de revascularización emplear.
LimitacionesLa principal limitación del estudio es el reducido tamaño de la muestra y el bajo número de eventos (n=23). Ello habría impedido detectar potanciales predictores del fracaso del procedimiento que podrían ser relevantes, ha dificultado la calibración del modelo y ha limitado el número de variables que incluir para evitar problemas de sobreajuste.
Aunque las angioplastias han sido realizadas sólo por dos operadores; ambos se hallaban al inicio de su curva de aprendizaje en el tratamiento de este tipo de lesiones. Por ello sólo se utilizó la técnica anterógrada de revascularización, de modo que los resultados podrían mejorar aplicando la técnica retrógrada.
ConclusionesLa TCMD identifica la calcificación de más del 50% del arco del segmento ocluido en las porciones proximal y media del cuerpo de la OCT como predictora del fracaso de la revascularización. En casos muy seleccionados, podría ser una herramienta útil previa a la revascularización.
AgradecimientosEste estudio se ha realizado con el soporte de una beca de Fundació La Marató de TV3 (expediente 082130).
Conflicto de interesesNinguno.
Recibido 12 Julio 2011
Aceptado 2 Noviembre 2011
Autor para correspondencia: Secretaría de Cardiología, Hospital Clínic, Villarroel 170, escalera 3, 6.a planta, 08036 Barcelona, España. 27700vmy@comb.cat