Palabras clave
El envejecimiento progresivo de la población española plantea importantes desafíos sociales, económicos y sanitarios. Según datos del último censo, los octogenarios suponen hoy día el 4,3% del total de la población española, porcentaje que es aún más elevado en Castilla y León1. Por otra parte, los avances en la técnica quirúrgica y los cuidados perioperatorios han permitido intervenir a pacientes de edad avanzada con un riesgo razonable. En consecuencia, la edad de los pacientes sometidos a cirugía cardiaca se ha incrementado significativamente en los últimos años2.
Sin embargo, mientras que rara vez se discute la indicación quirúrgica en los septuagenarios mayores de 75 años, es frecuente cuestionarla en los octogenarios. Los 80 años representan, tanto para cardiólogos como para cirujanos, una barrera psicológica que identifica a una población de riesgo elevado para los procedimientos intervencionistas, especialmente para la cirugía. Esta actitud, no siempre justificada, puede impedir que determinados pacientes se beneficien de todos los recursos terapéuticos a nuestro alcance. Lamentablemente, disponemos de poca información sobre los resultados de la cirugía cardiaca en los octogenarios de nuestro medio.
El objetivo del estudio es doble: conocer la morbimortalidad precoz y los resultados clínicos a medio plazo de la cirugía cardiaca en pacientes octogenarios, comparándolos con los de otros ancianos más jóvenes (75-79 años), e identificar los factores determinantes de la mortalidad precoz y tardía y de la aparición de complicaciones mayores en esta población, con la finalidad de seleccionar mejor a los octogenarios que pueden beneficiarse del tratamiento quirúrgico.
Desde octubre de 1999 a septiembre de 2006, 2.258 pacientes han sido sometidos a cirugía cardiaca mayor en nuestro servicio. De ellos, 140 (6,2%) tenían una edad ³ 80 años (grupo I) y 449 (19,9%), entre 75 y 79 años (grupo II). La indicación quirúrgica se estableció de manera consensuada por cardiólogos y cirujanos, bien en sesión medicoquirúrgica ordinaria o tras conferencia de los equipos médicos de guardia. En la selección de los pacientes octogenarios, se insistió especialmente en la valoración preoperatoria de la comorbilidad, el grado de autonomía y el apoyo familiar. Ningún paciente fue rechazado exclusivamente por la edad. El 11,2% de los octogenarios y el 9% de los ancianos más jóvenes presentados en sesión medicoquirúrgica fueron rechazados por circunstancias anatómicas o clínicas que desaconsejaban la cirugía (p = 0,473). No disponemos de registros de los pacientes discutidos de manera no electiva.
Los datos perioperatorios y la evolución clínica de cada paciente se recogieron de manera prospectiva en la base de datos del servicio (Sistema Informático de Cirugía Cardiaca de Sorin, versión 11.3). Los pacientes que precisaron más de un procedimiento quirúrgico (4 pacientes) se incluyeron como pacientes diferentes en el análisis de morbimortalidad precoz y como uno solo en el de supervivencia.
Las variables preoperatorias analizadas fueron: edad, sexo, índice de masa corporal, factores de riesgo cardiovascular, enfermedad pulmonar obstructiva crónica, vasculopatía periférica, insuficiencia renal (creatinina > 2 mg/dl), balón intraaórtico de contrapulsación (BIA) y el antecedente de intervención cardiaca, accidente cerebrovascular (ACV) o infarto de miocardio (IAM). Se registró la clase funcional de acuerdo con la Canadian Cardiovascular Society y la New York Heart Association, el ritmo cardiaco al ingreso, la anatomía coronaria, la lesión valvular, el grado de disfunción ventricular izquierda (ligera, 50%-59%; moderada, 30%-49%, y grave, < 30%) e hipertensión arterial pulmonar (ligera, 25-39 mmHg; moderada, 40-59 mmHg, y grave, > 59 mmHg). En cada paciente se calculó el riesgo quirúrgico mediante el EuroSCORE3.
Los factores operatorios analizados incluyeron: prioridad, tipo de intervención, número de coronarias revascularizadas e injertos utilizados, tipo de procedimiento valvular y tiempos de intervención, circulación extracorpórea (CEC), pinzamiento aórtico y parada circulatoria.
La cirugía con CEC se realizó en hipotermia ligera, utilizando bomba centrífuga y cardioplejía hemática fría por vía combinada (inducción anterógrada y mantenimiento y reperfusión caliente retrógrada). Se empleó recuperador celular (cell-saver) de forma sistemática. Los procedimientos de revascularización miocárdica con CEC se llevaron a cabo con un único período de pinzamiento aórtico.
Se recogió la aparición de las siguientes complicaciones postoperatorias: sangrado precoz que precisó reintervención, taponamiento tardío, IAM perioperatorio (aparición de una nueva onda Q patológica en el electrocardiograma o elevación del segmento ST y marcadores de daño miocárdico), bajo gasto cardiaco (necesidad de BIA operatorio o postoperatorio o de inotrópicos durante más de 48 h), bacteriemia, neumonía, mediastinitis, isquemia intestinal, otras complicaciones gastrointestinales (obstrucción intestinal, colecistitis, hemorragia digestiva alta o baja que precisó transfusión), insuficiencia respiratoria (ventilación mecánica más de 48 h, traqueostomía o reingreso en cuidados intensivos por problemas respiratorios), ACV (déficit neurológico temporal o permanente), delirio, insuficiencia renal que precisó depuración extrarrenal, fibrilación auricular (FA), marcapasos definitivo y transfusión de hemoderivados. Se consideraron complicaciones mayores todas las mencionadas exceptuando la FA bien tolerada, el delirio y la necesidad de transfusión no asociadas a otras complicaciones. Se definió la mortalidad precoz como la ocurrida durante la hospitalización o en los primeros 30 días tras la cirugía cuando se había producido el alta.
El seguimiento se realizó mediante entrevista telefónica y/o revisión en la consulta externa del servicio entre el 1 de septiembre y el 1 de diciembre de 2006. Se incorporaron los datos de las historias clínicas de los pacientes de nuestro hospital. Los pacientes de otro origen enviaron por correo copia del informe de alta de las hospitalizaciones por eventos adversos. El seguimiento medio fue de 2,8 ± 1,5 (mediana, 2,6) años, y se consiguió completarlo en todos los pacientes. Se consideró como evento cardiaco desfavorable la muerte precoz, la de causa cardiovascular o desconocida ocurrida durante el seguimiento, la necesidad de nuevos procedimientos y la hospitalización de causa cardiaca.
Se comprobó si las variables seguían una distribución normal mediante el test de Kolmogorov-Smirnov. Las variables continuas se describieron mediante la media y la desviación estándar o la mediana y el intervalo intercuartílico (IIC25-75) cuando la variable no se distribuía normalmente. Las variables cualitativas se describieron con el número absoluto y su porcentaje. La comparación entre variables se hizo mediante el análisis de la varianza o t de Student para las continuas, y mediante el test de la c2, corregido con el estadístico exacto de Fisher cuando fue necesario, para las categóricas. Todas las variables con p £ 0,1 en el análisis univariable se incluyeron en un modelo multivariable de regresión logística para investigar los determinantes de las complicaciones postoperatorias graves y la mortalidad hospitalaria. La validez de los modelos se evaluó mediante el análisis de curvas ROC. La supervivencia se determinó mediante el método de Kaplan-Meier, utilizando el long rank test para realizar las comparaciones entre los grupos. Los factores independientes de mortalidad en el seguimiento se analizaron mediante un modelo de riesgos proporcionales de Cox.
El análisis estadístico se realizó con el programa SPSS versión 13.0 (SPSS Inc.; Chicago, Illinois, Estados Unidos).
La proporción de octogenarios intervenidos en nuestro servicio se ha incrementado desde el 2,1% en el año 2000 al 9,2% en 2006, mientras que el porcentaje de pacientes entre 75 y 79 años apenas ha variado en el mismo período (del 17,3 al 19,4%).
Características preoperatorias
Las características preoperatorias de ambos grupos se recogen en la tabla 1. Ambos grupos fueron similares, exceptuando la mayor prevalencia de IAM previo y de disfunción ventricular de grado moderado o grave en los septuagenarios y de la angina inestable en los octogenarios. El riesgo estimado mediante el Euro-SCORE fue significativamente superior en los octogenarios, aunque el aditivo solamente se diferenció en 1 punto.
La distribución por categorías fue similar, salvo la cirugía de la aorta ascendente, que fue más frecuente en los octogenarios. El 40% de todos los pacientes valvulares precisaron revascularización asociada, con similar prevalencia en ambos grupos. La cirugía mitral, aislada y combinada, fue más frecuente en los septuagenarios (tabla 2).
Se realizó anuloplastia tricuspídea en el 21% de los pacientes valvulares septuagenarios y en el 14% de los octogenarios. El empleo de prótesis biológicas fue significativamente más frecuente en los octogenarios (el 97 frente al 72%; p < 0,001). En éstos, solamente se implantaron prótesis mecánicas en 2 pacientes aórticos: 1 que precisó un conducto valvulado y 1 con anillo pequeño. En los ancianos más jóvenes se utilizaron prótesis mecánicas en caso de FA preoperatoria.
Los datos referentes a la cirugía coronaria se muestran en la tabla 2. El número total de anastomosis por paciente fue similar en ambos grupos. La revascularización sin CEC se empleó con más frecuencia en los octogenarios. La utilización de la arteria mamaria interna y el número de injertos arteriales fueron significativamente mayores en el grupo más joven. No obstante, la arteria descendente anterior se revascularizó con arteria mamaria en el 91% de los octogenarios.
La mortalidad precoz general fue del 10,7%, el 10% (14 pacientes) en el grupo I y el 10,9% (49 pacientes) en el II (p = 0,876). La principal causa de muerte fueron las infecciones (I, 58,3%; II, 48,8%), seguidas por el bajo gasto cardiaco (el 16,7 y el 34,9%), las complicaciones respiratorias (el 16,7 y el 2,3%) y las digestivas (el 8,3 y el 11,6%). La mortalidad de los diferentes tipos de intervención se recoge en la tabla 3.
Como cabría esperar, la mortalidad de la cirugía electiva fue menor que la de la cirugía urgente o de emergencia, tanto en los octogenarios (el 7,4 y el 26,3%; p = 0,06) como en el grupo de menos edad (el 7,4 y el 36,4%; p < 0,0001), aunque sólo en éstos alcanzó significación estadística.
La mortalidad de la cirugía combinada fue similar en ambos grupos y superior a la valvular aislada, aunque la diferencia sólo alcanzó significación en los octogenarios (6/28 frente a 1/43; p = 0,022). No encontramos diferencias significativas en la mortalidad entre la sustitución valvular aórtica aislada y la combinada (I, 0/33 frente a 2/19; p = 0,129; II, 4/84 frente a 1/52; p = 0,649). Por el contrario, la mortalidad de la sustitución valvular mitral asociada a derivación coronaria fue significativamente superior a la sustitución mitral aislada únicamente en los ancianos más jóvenes (I, 2/5 frente a 0/5; p = 0,444; II, 10/36 frente a 4/42; p = 0,043).
El análisis mediante curvas ROC reveló una buena capacidad de discriminación del EuroSCORE aditivo y logístico, con un área bajo la curva > 0,76 en ambos grupos. El EuroSCORE logístico predijo mejor la mortalidad general y en los subgrupos de mayor riesgo (datos no presentados).
Los resultados del análisis multivariable se recogen en la tabla 4. Entre los factores que se relacionaron de manera independiente con la mortalidad se encuentran la hipertensión pulmonar moderada-severa, la cirugía de emergencia y la cirugía combinada. La curva ROC del modelo mostró un área bajo la curva de 0,78. Cuando se incluyó en el modelo el desarrollo de complicaciones graves postoperatorias, tuvo un gran impacto en la mortalidad, especialmente las de naturaleza digestiva (odds ratio [OR] = 146,4) y la insuficiencia renal (OR = 54,89).
El 22% de los octogenarios y el 30% de los ancianos más jóvenes presentaron alguna complicación mayor durante el postoperatorio, diferencia que no alcanzó la significación estadística. La frecuencia de las principales complicaciones se recoge en la tabla 5. La complicación más frecuente fue la FA (grupo I, 41,4%; grupo II, 42,1%), cuya aparición se asoció con frecuencia a otras complicaciones hemodinámicas o respiratorias más graves. Únicamente el 30,3 y el 27,2% respectivamente presentaron FA aislada.
Seis (4,3%) octogenarios y 21 (4,7%) septuagenarios requirieron reingreso en UCI. La causa más frecuente en todos ellos fue la insuficiencia respiratoria, especialmente en los mayores (I, 83,3%; II, 47,6%). Otras causas fueron las complicaciones digestivas, alteraciones del ritmo cardiaco y el taponamiento subagudo.
En el análisis multivariable, la cirugía de emergencia, la hipertensión pulmonar moderada o grave, la CEC de más de 2 h, la cirugía combinada y la clase funcional avanzada (grado III-IV) se asociaron de manera independiente al desarrollo de complicaciones postoperatorias (tabla 6). La curva ROC del modelo mostró un área bajo la curva de 0,75.
No hubo diferencias significativas en las estancias preoperatorias y postoperatorias entre ambos grupos (tabla 5). Las estancias hospitalarias de los pacientes que desarrollaron alguna complicación fueron significativamente superiores (I, 10 [8-15] frente a 8 [6,7-9] días; p < 0,0001; II, 11 [8-16] frente a 7 [6-9] días; p < 0,0001). La FA postoperatoria no asociada a otras complicaciones prolongó la estancia hospitalaria una media de 3,4 días en los octogenarios y 1,8 días en los septuagenarios.
El seguimiento medio de los pacientes dados de alta fue de 2,6 ± 1,4 (mediana, 2,3) años en los octogenarios y 2,8 ± 1,3 (mediana, 2,6) años en los septuagenarios. Hubo 83 nuevas defunciones, 15 (10,8%) octogenarios y 68 (15,2%) ancianos jóvenes, sin que se registrasen diferencias en la causa del fallecimiento. El 53% de los fallecimientos de octogenarios y el 54% de los de septuagenarios fueron de origen cardiovascular. El origen neoplásico fue más frecuente en los septuagenarios (25%) frente al 6,7% en octogenarios).
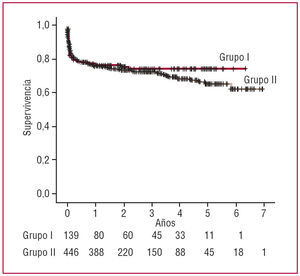
La supervivencia actuarial, que incluyó la mortalidad hospitalaria a 1, 3 y 5 años, fue del 82, el 79 y el 79% entre los octogenarios y del 85, el 77 y el 65% entre los septuagenarios (p = 0,832) (fig. 1). La supervivencia libre de eventos cardiacos a 1, 3 y 5 años fue del 77, el 75 y el 75% entre los octogenarios y del 76, el 72 y el 64% entre los septuagenarios (p = 0,959) (fig. 2). Las curvas divergen a los 3 años, con un comportamiento más favorable en los octogenarios, aunque el número de pacientes en riesgo es pequeño. En el análisis multivariable, el EuroSCORE aditivo y la FA preoperatoria se asociaron a una mayor mortalidad en el seguimiento (tabla 7). 0
Fig. 1. Análisis de la supervivencia mediante Kaplan-Meier en el seguimiento (p = 0,832).
Fig. 2. Supervivencia libre de eventos cardiacos en el seguimiento, análisis de Kaplan-Meier (p = 0,959).
El 97% de los pacientes de ambos grupos se encontraban en clase funcional I-II en el momento del seguimiento y el 71% de los octogenarios eran independientes para las actividades de la vida cotidiana.
La edad es un determinante independiente de mortalidad precoz en cirugía cardiaca4,5, y como tal se recoge en las diferentes escalas de riesgo quirúrgico3,6. La cirugía en octogenarios conlleva, además, más incidencia de complicaciones, estancia hospitalaria y consumo de recursos7-9. Esta mayor vulnerabilidad al trauma quirúrgico deriva de la menor reserva funcional de los distintos órganos y sistemas. Sin embargo, en series recientes, la mortalidad de los octogenarios se aproxima a la de pacientes más jóvenes10.
El objetivo de la cirugía en estos enfermos no es sólo mejorar la calidad de vida, como se argumenta a menudo, sino también la supervivencia de enfermedades que tienen mal pronóstico a corto plazo con tratamiento médico11. No debe olvidarse que la esperanza de vida para las personas de 80 años en nuestro país es de 8,6 años12. La indicación de la cirugía en el paciente octogenario es compleja y debe tener en cuenta, además de las guías de práctica clínica, otros aspectos importantes, como la posible disparidad entre la edad biológica y la cronológica, la morbilidad concomitante, la autonomía y el apoyo familiar.
Las mujeres fueron menos de un tercio de los octogenarios intervenidos, a pesar de constituir el 65% de este segmento de población por su mayor esperanza de vida. Aunque podría deberse a un sesgo en la selección de los pacientes remitidos a cirugía, otros autores han señalado una menor utilización de recursos diagnósticos y terapéuticos en mujeres13.
La mortalidad general de los octogenarios de nuestra serie es similar a la comunicada recientemente por otros autores7,14-17 e inferior a la publicada por distintos grupos nacionales en ancianos18,19. Todo ello a pesar de no excluir determinadas afecciones de elevado riesgo quirúrgico como las complicaciones mecánicas del infarto. Además, la mortalidad de los octogenarios fue similar a la de los ancianos más jóvenes. Los octogenarios intervenidos de forma electiva tuvieron una mortalidad del 7,4%, lo que confirma que la cirugía cardiaca puede realizarse en estos pacientes con un riesgo razonable.
Nuestra mortalidad en coronarios octogenarios fue similar a la objetivada por otros autores8,15,16. El empleo de la arteria mamaria interna, aunque significativamente inferior en los octogenarios (el 92 frente al 98%), fue muy superior al de otras series (de 0 al 77%)7,8,20. La revascularización coronaria sin CEC en ancianos parece asociarse a menos morbimortalidad21, aunque el reducido número de casos intervenidos con esta técnica en nuestra serie no nos permite extraer conclusiones.
Debemos destacar la ausencia de mortalidad en la cirugía valvular aislada (aórticos y mitrales) en nuestros octogenarios. La mortalidad de la cirugía aórtica y coronaria combinada en los octogenarios, aunque elevada, es similar a la de otras series8,15,22,23 y tampoco es mayor que en los ancianos más jóvenes. Hay poca experiencia con la cirugía mitral combinada en el octogenario, y en general con malos resultados8,22. La edad y la revascularización coronaria asociada son factores de riesgo bien definidos de mortalidad en la cirugía valvular4. Las afecciones intervenidas con carácter de emergencia, como la disección de aorta y las complicaciones mecánicas del infarto, tuvieron una mortalidad elevada en ambos grupos, al igual que en otras series24,25. La cirugía de emergencia y la combinada fueron factores de riesgo independientes de mortalidad precoz y desarrollo de complicaciones, como han señalado otros autores5,15,20,23.
El EuroSCORE fue significativamente superior en los octogenarios, aunque la diferencia fue únicamente de 1 punto en el aditivo y 2 puntos porcentuales en el logístico. Este hallazgo podría deberse a que la edad supone un mínimo de 5 puntos en los octogenarios y 4 en los «ancianos jóvenes». En nuestra experiencia, la capacidad de discriminación global del EuroSCORE en los ancianos es buena. El EuroSCORE logístico predijo mejor la mortalidad en los pacientes de mayor riesgo, como ya han señalado otros investigadores26.
La incidencia de complicaciones postoperatorias en octogenarios fue similar a la de los septuagenarios y a la recogida en otros estudios8,14,15,20. Hay que tener en cuenta que la edad es un factor de riesgo independiente para el desarrollo de muchas de ellas27,28. La FA fue la complicación más frecuente y su aparición prolongó la estancia hospitalaria, dado que las recidivas no son infrecuentes y el alta no se produjo hasta la conversión a ritmo sinusal. Otras menos frecuentes, como las digestivas, y la insuficiencia renal se asociaron con una mayor mortalidad hospitalaria en el análisis multivariable, tal y como han señalado otros autores18,19,28.
Cabe destacar nuestra baja incidencia de reintervenciones por sangrado y de complicaciones neurológicas (ACV y delirio)8,14,15,20,29. La primera podría estar en relación con el uso habitual de antifibrinolíticos y la segunda, con el protocolo seguido en nuestro grupo para prevenir las complicaciones neurológicas. Éste consiste en el mantenimiento de una presión de perfusión elevada durante la CEC, la compresión externa de ambas carótidas durante las maniobras de pinzamiento y despinzamiento aórtico, el empleo sistemático del ecocardiograma transesofágico para guiar la desaireación del corazón y la realización de las anastomosis proximales de los injertos coronarios con pinzamiento aórtico único. Además, la utilización de la bomba centrífuga parece disminuir la incidencia de ACV30.
Aunque el análisis de costes no fue objetivo de nuestro trabajo, no encontramos diferencias entre ambos grupos en el tiempo de intubación, las estancias hospitalarias ni la necesidad de transfusiones, lo que traduciría un consumo similar de recursos, a diferencia de lo señalado por otros autores7,16.
La supervivencia actuarial de los octogenarios fue similar a la de los ancianos más jóvenes, y el 75% estaba libre de eventos cardiacos a los 5 años. Este hecho podría deberse, al menos en parte, a la selección natural de los individuos que podríamos llamar «biológicamente privilegiados» y que alcanzan los 80 años con una excelente esperanza de vida. Por otro lado, el empleo casi sistemático de la arteria mamaria interna para la revascularización coronaria podría contribuir a estos resultados22,31.
El EuroSCORE aditivo y la FA preoperatoria se asociaron de manera independiente con una mayor mortalidad en el seguimiento, como han señalado otros autores32,33. El primero podría deberse a que incluye algunas de las variables con mayor importancia pronóstica en estos pacientes, como la disfunción ventricular, la vasculopatía periférica, etc. En cuanto a la FA, es un factor de riesgo de aparición de ACV y complicaciones hemorrágicas relacionadas con la anticoagulación y por sí sola puede inducir insuficiencia cardiaca.
Los resultados del estudio pueden estar influidos por su naturaleza retrospectiva. Ha podido haber sesgos en la selección de los octogenarios remitidos a valoración quirúrgica y en los aceptados para intervención. Además, no existe un registro de los pacientes a los que no se planteó la cirugía, no la aceptaron o la desestimaron tras ser informados. Por otro lado, es difícil controlar todas las posibles variables de confusión, algunas de ellas difícilmente cuantificables, como el estado general del paciente. Sin embargo, el hecho de que se haya intervenido a octogenarios con enfermedades complejas indica que este subgrupo no está excesivamente seleccionado.
La cirugía cardiaca en octogenarios seleccionados ofrece resultados similares a los obtenidos en otros ancianos más jóvenes, incluso con enfermedades complejas, con una buena supervivencia y calidad de vida a medio plazo. La hipertensión pulmonar, la cirugía de emergencia y la combinada son factores de riesgo de mortalidad, y éstas, junto con la clase funcional avanzada y el tiempo prolongado de CEC, factores de riesgo de complicaciones postoperatorias graves. Una corrección quirúrgica precoz podría evitar la necesidad de intervenir a estos pacientes en condiciones tan desfavorables. La FA preoperatoria y el EuroSCORE aditivo se asociaron con menor supervivencia en el seguimiento.
ABREVIATURAS
ACV: accidente cerebrovascular.
BIA: balón intraaórtico de contrapulsación. CEC: circulación extracorpórea.
FA: fibrilación auricular.
IAM: infarto agudo de miocardio.
Full English text available from: www.revespcardiol.org
VÉASE EDITORIAL EN PÁGS. 564-6
Correspondencia: Dr. F.J. López Rodríguez.
Servicio de Cirugía Cardiaca. Hospital Universitario de Salamanca.
P.o de San Vicente, 58-182 3.a planta. 37007 Salamanca. España. Correo electrónico: jlopezrodri@wanadoo.es
Recibido el 13 de octubre de 2007.
Aceptado para su publicación el 4 de marzo de 2008.