El cierre percutáneo de la orejuela (CPO) es un tratamiento consolidado para prevenir eventos isquémicos en pacientes con fibrilación auricular. Es una práctica generalizada iniciar tratamiento antitrombótico tras el implante para evitar la trombosis del dispositivo hasta su completa endotelización. Aunque existe un documento de consenso que recomienda la doble antiagregación plaquetaria con ácido acetilsalicílico y clopidogrel durante 6 meses tras la intervención1, algunos estudios han demostrado la seguridad de mantener un único antiagregante plaquetario a pacientes seleccionados con alto riesgo de hemorragia2,3. A pesar de esto, para determinados pacientes con antecedentes de hemorragia particularmente grave, el tratamiento antiagregante plaquetario tras el procedimiento puede acarrear un riesgo inasumible, lo que limita el acceso a esta terapia.
Hasta el momento se desconoce si es razonable evitar cualquier tipo de tratamiento antitrombótico tras el CPO. El objetivo del trabajo es describir la experiencia de un centro en pacientes con antecedente hemorrágicos muy graves tratados con CPO sin antiagregación plaquetaria posterior.
De un total de 103 CPO realizados con dispositivo Amulet (Abbott, Estados Unidos), 14 (13%) se abordaron sin tratamiento antitrombótico posterior. Todos los pacientes tenían antecedentes de hemorragia mayor (definición del Subcomité de Control de Anticoagulación de la Sociedad Internacional de Trombosis y Hemostasia4) y una puntuación HAS-BLED media de 4,6 (tabla 1). De ellos, 6 habían sufrido antes una hemorragia intracraneal (3 en el contexto de angiopatía amiloide), otros 7 tenían antecedentes de hemorragia digestiva mayor y un último paciente presentaba ceguera por hemorragia vítrea en tratamiento anticoagulante. Se cumplió el código ético sobre consentimiento informado.
El CPO se realizó con anestesia general y guiado por ecocardiografía transesofágica, con dosis bajas de heparina durante el procedimiento; se trató de optimizar el resultado final buscando una adecuada aposición del disco en la aurícula izquierda y comprobando la ausencia de fugas residuales. Ningún paciente tenía factores relacionados con trombosis del dispositivo, salvo disfunción ventricular en 2 (tabla 1). No se produjeron complicaciones y en todos los casos se consiguió un adecuado cierre de la orejuela.
Características clínicas basales, del procedimiento y eventos en el seguimiento de pacientes tratados con cierre percutáneo de orejuela sin tratamiento antitrombótico posterior
| Características basales (n=14) | |
|---|---|
| Edad (años) | 76,5±5,4 |
| Mujeres | 4 (28,5) |
| CHA2Ds2-VASc | 5,5±1,4 |
| HAS-BLED | 4,6±0,9 |
| Riesgo anual de ictus/AIT/embolia sistémica | 9,9±1,2 |
| Riesgo anual de hemorragia | 9,2±1,4 |
| Hemorragia previa | |
| Intracraneal | 6 (42,8) |
| Vítrea | 1 (7,1) |
| Gastrointestinal | 7 (42,8) |
| Características del procedimiento | |
| Éxito | 14 (100) |
| Tamaño del dispositivo (mm) | 23,1±3,4 |
| Fugas residuales> 3 mm | 0 |
| Factores asociados con trombosis del dispositivo | |
| Ecocontraste espontáneo en aurícula izquierda | 0 |
| Disfunción ventricular grave | 2 (14,3) |
| Implante profundo del dispositivo | 0 |
| Aposición completa del disco en aurícula izquierda | 14 (100) |
| Ecocardiograma transesofágico 1-3 meses (n=10) | |
| Trombosis | 0 |
| Fuga residual> 3mm | 0 |
| Eventos en el seguimiento | |
| Seguimiento medio (meses) | 25,2±11,3 (1-52) |
| Ictus/AIT | 0 |
| Hemorragia menor | 2 |
| Muerte cardiaca | 0 |
| Muerte no cardiaca | 1 |
AIT: accidente isquémico transitorio.
Los vañores expresan n (%) o media±desviación estándar (intervalo).
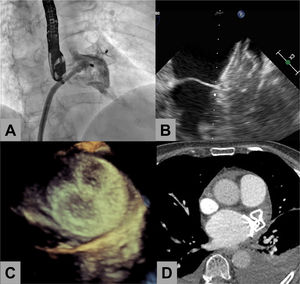
Se realizó a 11 pacientes ecocardiografía transesofágica de control entre 1 y 3 meses tras el CPO, y no se detectó trombo relacionado con el dispositivo en ninguno. En 2 casos se realizó únicamente ecocardiograma transtorácico (pacientes con demencia avanzada) y para otro se utilizó una tomografía computarizada torácica de control (figura 1).
Cierre percutáneo de orejuela en paciente tratado sin antiagregación plaquetaria. A: imagen angiográfica tras la liberación del dispositivo para comprobar ausencia de fuga residual. B: ecocardiograma transesofágico realizado al mes del procedimiento, donde se aprecia el disco de la aurícula izquierda libre de trombo, con buena aposición y ausencia de fugas, lo que indica una adecuada endotelización del dispositivo. C: ecocardiograma transesofágico 3D a los 3 meses del procedimiento que muestra el disco del dispositivo. D: tomografía computarizada cardiaca donde se aprecia la correcta aposición del dispositivo y ausencia de trombos.
Tras un seguimiento medio de 25 meses, 2 pacientes tuvieron una caída relacionada con su enfermedad neurológica (uno de ellos con hematoma subdural asociado) y un tercer paciente sufrió una hemorragia digestiva menor. No hubo eventos isquémicos.
La seguridad del tratamiento con antiagregación plaquetaria simple tras el CPO ya se había demostrado en estudios previos con pequeñas series de casos2 y en un estudio estratificado que comparó el tratamiento antiagregante plaquetario simple frente al doble en 610 pacientes y comprobó una reducción significativa de las hemorragias en el grupo de antiagregación plaquetaria simple, sin diferencias en eventos isquémicos3. Esta estrategia, además, se está evaluando en el ensayo clínico STROKE-CLOSE (NCT02830152), que aleatoriza a pacientes con hemorragia cerebral a antiagregación plaquetaria simple frente a tratamiento estándar tras el CPO. Sin embargo, la antiagregación plaquetaria simple puede acarrear un riesgo hemorrágico no despreciable, equiparable incluso al de la anticoagulación, como se demostró en el estudio AVERROES, donde el tratamiento con ácido acetilsalicílico causó una tasa de hemorragias equivalente a la del grupo tratado con apixabán5.
Así, para pacientes con elevado perfil hemorrágico y tras descartar factores relacionados con la trombosis del dispositivo, podría ser razonable asumir un evento isquémico durante el seguimiento (generalmente de escasa entidad clínica) contra un nuevo episodio de hemorragia potencialmente letal. De hecho, en el seguimiento 3 pacientes sufrieron nuevos eventos hemorrágicos pese a no seguir tratamiento antiagregante plaquetario.
Estudios preclínicos han demostrado que la endotelización del dispositivo se produce entre 28 y 90 días tras el procedimiento6. Asimismo, los eventos isquémicos tienden a presentarse con mayor frecuencia en los meses inmediatamente posteriores al CPO, de manera que un control estricto mediante técnicas de imagen precoces podría ayudar a detectar la trombosis del dispositivo e incrementar la seguridad de esta estrategia.
Como conclusión, el CPO sin antiagregación plaquetaria posterior parece factible en pacientes seleccionados con alto riesgo hemorrágico y escaso riesgo de trombosis del dispositivo, si bien es necesario un seguimiento estrecho con técnicas de imagen seriadas tras la intervención. Dado el escaso tamaño de la serie, estos datos preliminares deben confirmarse en series mayores y con otros tipos de dispositivos e, idealmente, en futuros ensayos clínicos.
FINANCIACIÓNNo existe financiación para este manuscrito.
CONTRIBUCIÓN DE LOS AUTORESTodos los autores han contribuido a la elaboración de este trabajo, tanto en el desarrollo de los casos y la discusión de la estrategia terapéutica (L. Unzué, E. García, M. Rodríguez del Río, F.J. Parra, R. Teijeiro-Mestre) como en la elaboración y la redacción del manuscrito (L. Unzué, B. Díaz-Antón) y su corrección (todos los autores).
CONFLICTO DE INTERESESNo existen conflictos de intereses en relación con este manuscrito.