Se revisan los principales avances publicados en el año 2013 sobre cardiopatía isquémica, junto con las novedades más relevantes sobre el manejo de los pacientes cardiacos críticos.
Palabras clave
Las enfermedades cardiovasculares son la principal causa de muerte en la población española de más de 30 años; de ellas, la enfermedad coronaria causa el impacto más importante. Recientemente se ha publicado una estimación de la evolución del número de síndromes coronarios agudos (SCA) en los próximos años en nuestro país, y se esperan más de 115.000 para el año 2013 (el 56% SCA sin elevación del ST [SCASEST]), con una mortalidad en el primer mes cercana al 35%1. Los datos de mortalidad prehospitalaria no han variado en los últimos años pero sí se ha reducido la mortalidad hospitalaria. Las proyecciones realizadas para los próximos 30 años indican que habrá una estabilización del número de casos de SCA en la población menor de 75 años, con un aumento del número de casos a partir de esa edad, de manera que, dado el envejecimiento poblacional, se producirá un aumento del número total de SCA1. Los datos en Estados Unidos muestran una reducción de la mortalidad por enfermedad coronaria en los últimos años, derivada del mejor control del tabaquismo, la hipertensión arterial y la dislipemia, pero con un aumento progresivo de la proporción de obesidad y diabetes mellitus2,3. La epidemia de la obesidad desde edades tempranas es preocupante. En España se estima que el 40% de los niños entre 8 y 17 años tienen exceso de peso (el 26% sobrepeso y el 13% obesidad), si bien esta proporción parece estable en los últimos 12 años4.
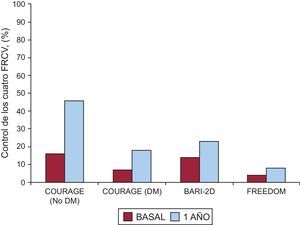
El control de los factores de riesgo está lejos de ser adecuado, incluso en prevención secundaria, donde podría haber un mayor beneficio. En este sentido, se ha publicado recientemente un análisis de los datos agrupados de tres ensayos clínicos realizados en población diabética (COURAGE, BARI-2D y FREEDOM), donde se pone de manifiesto que, incluso en el ambiente controlado del ensayo clínico, solo entre el 8 y el 23% de los pacientes alcanzaban objetivos de control simultáneamente en los cuatro factores de riesgo principales: cifras de colesterol unido a lipoproteínas de baja densidad (< 100 mg/dl, 70 mg/dl en el FREEDOM), presión arterial (presión arterial sistólica<130 mmHg), control glucémico (glucohemoglobina <7%) y abandono del hábito tabáquico (fig. 1)5. Las razones esgrimidas para tan pobre nivel de control de los factores de riesgo cardiovascular incluyen fundamentalmente la infradosificación de medicaciones y la mala adherencia al tratamiento crónico de pacientes necesariamente polimedicados.
Porcentaje de control de los cuatro factores de riesgo cardiovascular en los ensayos clínicos COURAGE (se presentan los datos de diabéticos y no diabéticos por separado), BARI-2D y FREEDOM. DM: diabetes mellitus; FRCV: factores de riesgo cardiovascular. Modificada con permiso de Farkouh et al5.
Con respecto a la patogenia, cabe destacar el artículo de revisión recientemente publicado en el que Crea et al6 proponen una nueva clasificación de los SCA desde una perspectiva patogénica en tres grupos: los SCA con aterosclerosis obstructiva e inflamación sistémica, los pacientes con aterosclerosis obstructiva sin inflamación sistémica y los pacientes sin lesiones obstructivas. Los pacientes del primer grupo tienen peor pronóstico y se puede detectar tanto por determinación de marcadores de inflamación como incluso por técnicas invasivas. En los pacientes sin inflamación sistémica, son las características de la placa (mayor tamaño de la lesión, menor luz o menor grosor de la capa fibrosa) lo que permite detectar su vulnerabilidad e identificar a los individuos de mayor riesgo. Los pacientes sin lesiones obstructivas pueden representar un tercio de los SCA y son los que presentan mejor pronóstico, si bien hasta un 10% de ellos sufren un evento cardiovascular mayor el primer año. En este grupo de individuos, la causa del problema es un desequilibrio en el tono muscular del vaso que favorece la vasoconstricción epicárdica o microvascular, y la investigación debe ir encaminada a estabilizar el tono motor de la pared.
PREVENCIÓN CARDIOVASCULAREn cuanto a prevención primaria, hay que mencionar la demostración en un ensayo clínico del beneficio de la dieta mediterránea en pacientes con alto riesgo cardiovascular en la incidencia de eventos cardiovasculares graves. El estudio PREDIMED es un ensayo multicéntrico español que distribuyó aleatoriamente a 7.447 participantes con alto riesgo cardiovascular a dieta mediterránea suplementada con aceite de oliva virgen extra, dieta mediterránea suplementada con frutos secos o dieta control. Los resultados son muy llamativos a favor de la dieta mediterránea, con una reducción de 3 eventos cardiovasculares cada 1.000 personas-año y una reducción del riesgo relativo del 30% entre los participantes de alto riesgo que estaban libres de enfermedad cardiovascular7. Este efecto beneficioso de la dieta cardiosaludable se reafirma en prevención secundaria, donde se mantiene esta relación inversa entre la calidad de la dieta y el riesgo cardiovascular8. Este efecto favorable resulta aditivo al beneficio farmacológico ya obtenido en la prevención secundaria. Por el contrario, los suplementos con ácidos grasos poliinsaturados omega 3 en una población de alto riesgo cardiovascular no redujeron la morbimortalidad cardiovascular en otro gran ensayo clínico que aleatorizó a 12.513 pacientes9.
Estos datos deben redundar en la importancia vital de la prevención secundaria intensa en los pacientes con cardiopatía isquémica, más cuando disponemos de información epidemiológica muy reciente que augura una disminución de la mortalidad por infarto de miocardio en pacientes de Estados Unidos respecto a los pacientes españoles, con inversión de la tendencia en los últimos 20 años10. Los autores de este trabajo animan a identificar y corregir más agresivamente los factores de riesgo cardiovascular.
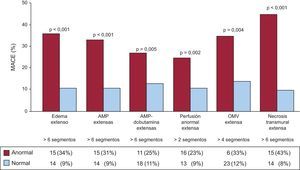
TÉCNICAS DIAGNÓSTICASEl valor de la resonancia magnética en el pronóstico postinfarto sigue generando información muy útil. Y debemos destacar un reciente estudio español en el que el parámetro más sencillo, el análisis semicuantitativo de la extensión de la necrosis trasmural, resulta ser el mejor índice de resonancia para predecir el pronóstico a largo plazo11. Se estudió en 206 pacientes consecutivos con SCA con elevación del segmento ST diferentes parámetros en la resonancia cardiaca realizada el séptimo día: mediciones cuantitativas, además de otras variables como anomalías tras infusión de dobutamina, perfusión de primer paso, obstrucción microvascular, etc. Un parámetro sencillo y poco laborioso como el análisis semicuantitativo de la extensión de la necrosis trasmural resulta ser el que mejor se asocia con el pronóstico a largo plazo de estos pacientes (fig. 2). Por otra parte, en los pacientes con dudosa viabilidad en la resonancia cardiaca, el estudio con tomografía computarizada por emisión monofotónica con valores umbral puede mostrar captación, como demuestra un reciente estudio publicado en revista española de cardiología12.
Tasas de eventos adversos cardiovasculares mayores de los pacientes con y sin anomalías importantes de los índices semicuantitativos evaluados. AMP: anomalías del movimiento de la pared; MACE: eventos adversos cardiovasculares mayores; OMV: obstrucción microvascular. Reproducido con permiso de Merlos et al11.
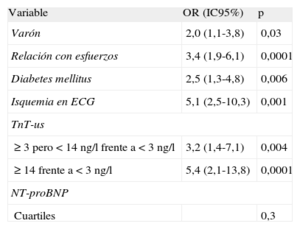
Hay gran interés en el papel de la troponina ultrasensible tras su implantación en muchos hospitales en los últimos meses13. Además, se plantea qué hueco pueden tener otros biomarcadores tras la llegada de la troponina ultrasensible. El estudio multicéntrico PITAGORAS mostró recientemente que, en pacientes con dolor torácico de origen incierto y bajo riesgo evaluado mediante troponina T ultrasensible, la fracción aminoterminal del propéptido natriurético cerebral carece de valor predictivo adicional para el diagnóstico o el pronóstico a corto plazo, mientras que la troponina T ultrasensible mostró una fuerte asociación con el diagnóstico de SCASEST14 (tabla).
Modelo multivariable con variables clínicas, fracción aminoterminal del propéptido natriurético cerebral y troponina T ultrasensible para el diagnóstico de síndrome coronario agudo
| Variable | OR (IC95%) | p |
| Varón | 2,0 (1,1-3,8) | 0,03 |
| Relación con esfuerzos | 3,4 (1,9-6,1) | 0,0001 |
| Diabetes mellitus | 2,5 (1,3-4,8) | 0,006 |
| Isquemia en ECG | 5,1 (2,5-10,3) | 0,001 |
| TnT-us | ||
| ≥ 3 pero<14 ng/l frente a<3 ng/l | 3,2 (1,4-7,1) | 0,004 |
| ≥ 14 frente a <3 ng/l | 5,4 (2,1-13,8) | 0,0001 |
| NT-proBNP | ||
| Cuartiles | 0,3 | |
ECG: electrocardiograma; IC95%: intervalo de confianza del 95%; NT-proBNP: fracción aminoterminal del propéptido natriurético cerebral; OR: odds ratio; TnT-us: troponina T ultrasensible.
Reproducido con permiso de Sanchis et al14.
La copeptina, un marcador de estrés endógeno que se secreta inmediatamente tras el inicio del dolor torácico, se ha propuesto como un biomarcador útil en el diagnóstico de los pacientes con dolor torácico en la puerta de urgencias15 utilizado junto con la troponina ultrasensible16. Así, la combinación de troponina T ultrasensible <14 ng/l y copeptina <14 pmol/l mostró un valor predictivo negativo del 91%.
Se ha confirmado la importancia de la función renal en el pronóstico de los pacientes con SCA. Diferentes estudios realizados en nuestro país han demostrado la asociación de las diferentes fórmulas de estimación de la función renal17 o de biomarcadores que se habían propuesto previamente como reflejo de la función renal en la aparición de eventos en la evolución de los pacientes18. Otros estudios han mostrado el potencial papel de biomarcadores clásicos, como los inflamatorios19,20. De mayor interés en el futuro podría ser el estudio de nuevos biomarcadores que exploran nuevas vías, como las micropartículas y los micro-ARN21,22, y el desarrollo de nuevas tecnologías como la proteómica y la metabolómica23. Queda todavía por demostrar si el análisis de estos biomarcadores, asociados al pronóstico, deberá cambiar la práctica clínica en nuestros pacientes del mundo real.
SÍNDROME CORONARIO AGUDO SIN ELEVACIÓN DEL SEGMENTO STTras la aparición de los nuevos antiagregantes orales (prasugrel y ticagrelor) en las pasadas guías europeas y estadounidenses del manejo de los SCASEST, son pocas las novedades presentadas en 2013.
Este año se ha publicado un subánalisis del estudio TRILOGY ACS24, con resultados concordantes con los del estudio TRITON-TIMI 3825. En este subestudio se corrobora el beneficio del prasugrel comparado con clopidogrel en pacientes con coronariografía previa al inicio del tratamiento con prasugrel. De los 7.243 pacientes menores de 75 años incluidos en el TRILOGY ACS, 3.085 (43%) tenían coronariografía previa y 4.158 (57%) no la tenían. La proporción de pacientes con eventos (muerte cardiovascular, infarto de miocardio o ictus a los 30 meses, objetivo primario del estudio) entre los participantes con coronariografía previa a la aleatorización fue menor en el grupo tratado con prasugrel en comparación con clopidogrel (122 de 1.524 [10,7%] y 159 de 1.561 [14,9%] respectivamente; hazard ratio [HR]=0,77; intervalo de confianza del 95% [IC95%], 0,61-0,98; p=0,032), mientras que en los participantes sin coronariografía previa no se encontraron diferencias entre ambos tratamientos (242 de 2.096 [16,3%] y 238 de 2.062 [16,7%] respectivamente; HR=1,01; IC95%, 0,84-1,20; p=0,94; p interacción=0,08). Las hemorragias graves fueron poco frecuentes en ambos grupos de tratamiento, y aunque tendieron a serlo más con prasugrel, las diferencias no fueron significativas.
Por otro lado, se ha publicado el subestudio de función plaquetaria del TRILOGY ACS26, que incluyó a 2.564 sujetos (el 27,5% del total). Este subestudio demuestra que los pacientes con SCASEST tratados con prasugrel tienen mayor inhibición de la agregación plaquetaria que los tratados con clopidogrel y que este resultado es independiente de la edad, el peso o la dosis de prasugrel utilizada (5 o 10mg diarios). Lamentablemente, estas diferencias en inhibición plaquetaria no resultaron en diferencias de beneficio clínico, y tampoco se logró evidenciar una relación entre la reactividad plaquetaria y el riesgo de eventos cardiovasculares.
También este año se han publicado los resultados del estudio ACCOAST27, que precisamente evaluó el beneficio de iniciar el prasugrel antes de la coronariografía en comparación con la administración posterior a esta en 4.033 pacientes con SCASEST. En este estudio se demuestra que administrar prasugrel antes de la coronariografía en los SCASEST no reduce el riesgo de eventos isquémicos (muerte cardiovascular, infarto, ictus o necesidad de inhibidores de la glucoproteína IIb/IIIa a los 7 días) en comparación con administrarlo después (el 10 y el 9,8%; HR=1,02; IC95%, 0,84-1,25; p=0,81) y, además, aumenta el riesgo de complicaciones hemorrágicas graves (el 2,6 y el 1,4%; HR=1,90; IC95%, 1,19-3,02; p=0,006).
En cuanto a los nuevos anticoagulantes en el SCASEST, se han publicado los resultados del estudio TAO28, que comparó la eficacia y seguridad del otamixabán, un inhibidor directo del factor Xa administrado por vía intravenosa, frente a heparina no fraccionada más eptifibatida en 13.229 pacientes con SCASEST tratados con angioplastia coronaria transluminal percutánea (ACTP). El objetivo primario (muerte cardiovascular o infarto a los 7 días) sucedió en el 5,5% (279 de 5.105) de los pacientes tratados con otamixabán y en el 5,7% (310 de 5.466) de los tratados con heparina más eptifibatida (riesgo relativo [RR]=0,99; IC95%, 0,85-1,16; p=0,93). Además, el objetivo primario de seguridad (hemorragias mayores y menores a los 7 días) fue más frecuente con otamixabán (el 3,1 frente al 1,5%; RR=2,13; IC95%, 1,63-2,78; p <0,001).
SÍNDROME CORONARIO AGUDO CON ELEVACIÓN DEL SEGMENTO STEn primer lugar hay que destacar la publicación de unas nuevas guías de práctica clínica de la Sociedad Europea de Cardiología para el manejo de pacientes con infarto agudo de miocardio con elevación del segmento ST (IAMCEST). En ellas se revisa la investigación más reciente sobre esta enfermedad y se actualizan las recomendaciones diagnósticas y terapéuticas29. En los siguientes apartados se desarrollan las novedades más relevantes.
Medicación antiagreganteUna novedad destacada de estas guías es la recomendación de los nuevos antiagregantes prasugrel y ticagrelor (I-B) sobre el clopidogrel para pacientes tratados con ACTP primaria. El clopidogrel queda relegado a cuando no estén disponibles los nuevos antiagregantes o haya contraindicación. El clopidogrel es también el antigregante electivo en la fibrinolisis, estrategia de reperfusión no estudiada con los nuevos antiagregantes. Esta recomendación del prasugrel y el ticagrelor se basa en datos de los ensayos clínicos TRITON-TIMI 38 y PLATO y algunos de sus subestudios25,30–32.
En la cohorte de 3.534 pacientes con IAMCEST revascularizados con stent del estudio TRITON, el objetivo primario se redujo favorablemente en el grupo de prasugrel respecto al de clopidogrel (el 6,5 y el 9,5%; p=0,002). Esta reducción del riesgo relativo del 30% no se asoció con un aumento de hemorragias mayores. Sin embargo, sí que se detectó un aumento significativo de las hemorragias intracraneales con prasugrel en los subgrupos de ancianos mayores de 75 años, de bajo peso (< 60 kg) y de pacientes con antecedentes de ictus o accidente cerebral transitorio25,30.
Por otro lado, el estudio PLATO presenta también datos de superioridad del ticagrelor respecto al clopidogrel en el subgrupo de 8.430 pacientes con IAMCEST e intención de ACTP primaria. El objetivo primario de redujo de nuevo de manera significativa (el 9,3 y el 11,0%; RR=0,85; p=0,02) a favor del nuevo fármaco. Hubo además una reducción de la mortalidad total en el límite de la significación, con una reducción del riesgo relativo del 18% (p=0,05) y sin aumento en las hemorragias mayores31,32.
Estrategias terapéuticas y dispositivosEn este momento en el que las guías de práctica clínica recomiendan claramente la ACTP primaria como método electivo de reperfusión y los diferentes programas regionales de reperfusión van extendiéndose sin pausa, se publica un estudio con gran impacto en el que se analiza el efecto de la fibrinolisis extrahospitalaria en el infarto diagnosticado precozmente (< 3 h) frente a la ACTP primaria33. El estudio STREAM aleatorizó a 1.892 pacientes a estas dos estrategias siempre que se diagnosticara precozmente a los pacientes y no se pudiese realizar la ACTP primaria en menos de 1 h. De los pacientes con fibrinolisis, el 36% necesitó ACTP de rescate y en el resto se realizó una angiografía el primer día. El objetivo primario (muerte, shock, insuficiencia cardiaca congestiva o reinfarto en el primer mes) fue similar con ambas estrategias, si bien hubo más hemorragias intracraneales con la fibrinolisis. Los autores concluyen que esta estrategia farmacoinvasiva puede ser una opción muy adecuada cuando no sea posible alcanzar buenos tiempos con la angioplastia primaria.
El estudio EXAMINATION aporta información relevante sobre el uso de stents farmacoactivos comparados con los convencionales en pacientes tratados con ACTP primaria en un IAMCEST34. Si bien los stents recubiertos de everolimus no redujeron el evento primario (muerte, infarto o revascularización al año), sí redujeron de manera significativa la revascularización de la lesión diana y la trombosis del stent. Estos datos respaldan la última indicación (IIa-A) de las guías europeas sobre la realización de ACTP primaria, en las que recomiendan el uso de stents farmacoactivos cuando el paciente no tenga contraindicaciones para doble antiagregación prolongada (indicación de anticoagulación oral o elevado riesgo hemorrágico estimado)29.
PronósticoLa regeneración miocárdica, a pesar de la complejidad que viene demostrando, sigue en estudio por numerosos grupos tras saberse que al menos es segura y busca nuevos objetivos de eficacia. En el Congreso de la American Heart Association de 2012 se presentaron dos ensayos clínicos de relevancia. En el estudio SWISS-AMI, se evaluó el momento óptimo para la infusión de células mononucleares de medula ósea tras un IAMCEST tratado con ACTP primaria35. Frente a un grupo control, se estudió un grupo con infusión intracoronaria de células entre el quinto y el séptimo día del infarto y otro entre las 3 y las 4 semanas. Ninguno de los dos grupos con infusión de células mejoró la función ventricular a los 4 meses (objetivo primario) frente al grupo control.
Un planteamiento parecido es el del estudio TIME, en el que se aleatorizó a pacientes con SCA con elevación del segmento ST tratados con ACTP primaria y fracción de eyección <45% a recibir la infusión intracoronaria de células el día 3 o el día 7 tras el infarto36. Tampoco se alcanzó en ninguno de estos grupos un efecto significativo en la mejoría de la fracción de eyección en comparación con el grupo placebo.
POBLACIONES ESPECIALESSexo femeninoMientras que un amplio registro avala un pronóstico similar entre varones y mujeres con cardiopatía isquémica estable37, la enfermedad coronaria no obstructiva en mujeres parece asociarse con peor pronóstico tanto a largo38 como a medio plazo, y presentan más eventos al año de la coronariografía que los varones39. Tampoco la aparición de síntomas parece uniforme en ambos sexos. Un estudio que analizó los síntomas inducidos por la oclusión coronaria durante 1 min en el contexto de una ACTP evidenció que, aunque el dolor torácico aparecía en una proporción similar de varones y mujeres, otros síntomas como náuseas o dolor no torácico eran significativamente más frecuentes en ellas (el 31 y el 14%; p=0,02)40.
Una revisión Cochrane confirma que el tratamiento hormonal sustitutivo en mujeres posmenopáusicas no reduce los eventos coronarios y además incrementa la incidencia de ictus y enfermedad tromboembólica venosa41. Sin embargo, hemos de destacar que las terapias de fertilización parecen seguras42.
La radioterapia para el cáncer de mama incrementa el riesgo de enfermedad coronaria43. Se ha evidenciado que existen diferencias de sexo en el desarrollo de enfermedad cardiovascular ligada a la hipertensión, y que las presiones arteriales consideradas «normales», que en los varones no se asocian con incremento de eventos cardiovasculares, sí lo hacen en las mujeres44.
Pacientes ancianosHay controversia sobre si la cirugía de revascularización coronaria sin circulación extracorpórea aporta ventajas a los ancianos respecto a la cirugía con circulación extracorpórea. Para esclarecerlo, se han publicado recientemente dos estudios multicéntricos aleatorizados que comparan la cirugía de revascularización con y sin circulación extracorpórea. En el estudio alemán COPCABE45 se incluyó a 2.539 pacientes mayores de 75 años. A los 30 días y al año de seguimiento no se evidenciaron diferencias significativas en el objetivo combinado de muerte, ictus, infarto de miocardio, repetición de la revascularización o terapia de sustitución renal. En un estudio danés46 se aleatorizó a 900 pacientes, y tampoco se encontraron diferencias a los 30 días y a los 6 meses de seguimiento. En ambos, las dos técnicas ofrecieron muy buenos resultados en morbimortalidad, y los autores consideran que la elección de una técnica u otra depende fundamentalmente de las características del cirujano y del centro, y no se puede recomendar de manera generalizada una de las dos técnicas.
El uso de stents recubiertos en ancianos se ha comparado con otras modalidades de revascularización (stents no recubiertos y ACTP con balón) en dos recientes estudios estadounidenses y en dos escenarios clínicos diferentes. En el primero47 se analizó su uso en la reestenosis en el stent, y se observó que la utilización de stents recubiertos se asoció a menor riesgo de mortalidad, infarto de miocardio e ictus respecto a las otras dos modalidades, con un riesgo hemorrágico similar. En el segundo48, se demostró menos mortalidad, infarto de miocardio y necesidad de nueva revascularización en pacientes sometidos a revascularización de obstrucciones totales crónicas.
CUIDADOS CRÍTICOSDurante el último año se han publicado importantes trabajos científicos en el campo de la muerte súbita cardiaca (MSC) y la reanimación cardiopulmonar (RCP).
Se estima que cada año en España se producen entre 24.000 y 50.000 paradas cardiacas extrahospitalarias, en su gran mayoría atribuibles a MSC49. En un reciente estudio de Loma-Osorio et al50, se describen las características y los pronósticos de 204 pacientes consecutivos con MSC recuperada extrahospitalaria atendidos en cinco unidades de cuidados intensivos cardiológicos. La enfermedad coronaria explicó el 70% de los casos, y esta estrecha relación hace que los casos de MSC recuperada sean frecuentemente atendidos en las unidades de cuidados intensivos cardiológicos. Es de destacar que al 50% de los pacientes se les dio el alta con buen pronóstico neurológico. Estas cifras representan una clara mejoría en la supervivencia de estos pacientes en nuestro país respecto a datos previamente publicados y reflejan la aplicación de los recientes avances en los cuidados y el tratamiento del síndrome post-MSC recuperada51.
Uno de los avances más significativos en el tratamiento de los pacientes con MSC recuperada es la hipotermia terapéutica (HT). Las guías clínicas recomiendan instaurar la HT a una temperatura entre 32 y 34°C durante 12-24 h52. En un interesante estudio piloto aleatorizado, Lopez de Sa et al53 compararon los efectos de la HT a dos niveles de temperatura objetivo diferentes (32 o 34°C). A los 6 meses de seguimiento, el porcentaje de pacientes con MSC recuperada y ritmo inicial desfibrilable dados de alta sin limitación funcional significativa fue significativamente mayor en el grupo asignado a HT de 32°C en comparación con el grupo de 34°C (el 61,5 frente al 15,4%; p=0,029). Estos resultados deberán confirmarse con un estudio controlado y aleatorizado de mayor tamaño.
La eficacia real de la administración de adrenalina en la RCP es objeto de controversia con los datos discordantes publicados. Recientemente esta controversia se ha avivado por los resultados de un gran estudio observacional, en el que el uso de adrenalina se asoció a mayor tasa de recuperación de la circulación espontánea, pero menor supervivencia al mes y peor pronóstico neurológico54. Por otra parte, en un reciente ensayo clínico aleatorizado, a doble ciego y controlado con placebo, llevado a cabo en pacientes con parada cardiaca hospitalaria, se evaluó la eficacia de la administración conjunta de adrenalina y vasopresina respecto a la adrenalina sola55. Los resultados mostraron una mayor supervivencia con buen pronóstico neurológico en los pacientes que recibieron el tratamiento combinado con adrenalina y vasopresina respecto al grupo de tratamiento estándar (el 13,9 y el 5,1%; odds ratio=3,28; IC95%, 1,17-9,20; p=0,02). Es difícil sacar conclusiones definitivas debido a las limitaciones propias de un registro en el primer estudio y el escaso tamaño de la muestra en el segundo.
Durante la RCP, la correcta ejecución de las compresiones torácicas se correlaciona con la recuperación de la circulación espontánea y la supervivencia. En el estudio LINC, cuyos resultados se presentaron en el último congreso de la Sociedad Europea de Cardiología, se evaluó la eficacia del dispositivo de compresión torácica automático LUCAS frente a la compresión torácica manual en un estudio aleatorizado con 2.589 pacientes con MSC extrahospitalaria56. No hubo diferencias entre los dos grupos en lo que se refiere a supervivencia con buen pronóstico neurológico al alta, al mes y a los 6 meses de seguimiento. Desde una perspectiva práctica, sin embargo, el dispositivo LUCAS parece una opción atractiva, pues asegura la calidad de las compresiones torácicas incluso en situaciones en que la RCP se efectúa en entornos que dificultan su continuidad y la correcta aplicación, como por ejemplo en los pacientes que precisen de RCP en la sala de hemodinámica durante un intervencionismo coronario percutáneo o la inserción de un dispositivo de asistencia circulatoria mecánica.
Finalmente, sin duda uno de los trabajos que más impacto ha tenido en el último año en el campo de los cuidados críticos cardiológicos es el estudio IABP-SHOCK-II, en el cual se aleatorizó a 600 pacientes con IAMCEST e infarto agudo de miocardio sin elevación del segmento ST complicado con shock cardiogénico y tratados con ACTP primaria a recibir o no soporte circulatorio con balón de contrapulsación intraaórtico (BCIA). No hubo diferencias entre los dos grupos en el objetivo primario del estudio de mortalidad a los 30 días ni en la evolución hemodinámica, la necesidad de fármacos vasoactivos, la concentración de lactato o la función renal57. A raíz de estos resultados, se generó un amplio debate en la comunidad científica58. Recientemente se comunicaron los resultados del seguimiento a los 6 meses y al año, también sin diferencias en los grupos tratados con y sin BCIA59. Así pues, en la actualidad disponemos de tres metanálisis y dos estudios aleatorizados, en los cuales el BCIA no ha mostrado de manera firme efecto en la mortalidad de los pacientes con shock cardiogénico en el contexto del infarto agudo de miocardio. A pesar de ello, es de suponer que la amplia disponibilidad, la facilidad de inserción, la baja tasa de complicaciones y la dilatada experiencia con el BCIA, junto con la incertidumbre sobre la eficacia de otros dispositivos alternativos, como los sistemas Impella®, Tandem Heart® y la asistencia ventricular con membrana de oxigenación extracorpórea, harán que su uso se mantenga en pacientes seleccionados en la mayoría de los centros57,60–64. Probablemente, el sistema de soporte circulatorio que mayor potencial tenga en un futuro inmediato es la asistencia ventricular con membrana de oxigenación extracorpórea, que une las ventajas de una inserción percutánea a pie de cama, la asistencia circulatoria completa y la mejora de la oxigenación tisular en pacientes con SCA y edema agudo pulmonar65.
CONFLICTO DE INTERESESNinguno.