El tratamiento invasivo y farmacológico del infarto agudo de miocardio con elevación del segmento ST comporta una reducción de los eventos isquémicos, no así de las complicaciones hemorrágicas. El objetivo del estudio es evaluar en estos pacientes los resultados clínicos y las complicaciones hemorrágicas comparando el acceso femoral frente al radial.
MétodosSe evaluó a la población del estudio Examination, que es un ensayo clínico multicéntrico aleatorizado que incluyó a 1.498 pacientes con infarto agudo de miocardio con elevación del segmento ST remitidos para angioplastia de emergencia. Sobre esta población, efectuamos un subanálisis en el que se analizaron dos grupos según el tipo de acceso (femoral frente a radial). Se estableció como objetivo primario la variable compuesta por: muerte por cualquier causa, infarto de miocardio, revascularización y hemorragia.
ResultadosEl acceso fue por vía femoral en 825 pacientes (55%) y por vía radial en 673 (45%). Se observó más hemorragias (mayores y menores) con acceso femoral que con acceso radial (el 5,9 frente al 2,8%; p<0,004), guiado por mayor incidencia de hemorragias menores en acceso femoral frente a radial (el 4,6 frente al 1,9%; p=0,005). El análisis de supervivencia mostró una reducción de la variable compuesta primaria en los pacientes con acceso radial (hazard ratio=0,73; intervalo de confianza del 95%, 0,56-0,96; p=0,022), teniendo en cuenta los factores confusores.
ConclusionesEn pacientes con infarto agudo de miocardio con elevación del segmento ST, el acceso radial es una técnica eficaz para mejorar el pronóstico reduciendo las complicaciones hemorrágicas.
Palabras clave
En registros recientes, la arteria femoral es la vía de acceso escogida en un 44,5-93,1% de los procedimientos invasivos1,2. La frecuente elección de este acceso se atribuye a que el abordaje de la vía radial requiere una adecuada selección de los pacientes, una larga curva de aprendizaje y amplia experiencia del operador, especialmente en el contexto de infarto agudo de miocardio con elevación del segmento ST (IAMCEST)3,4. La complicación más habitual en pacientes con síndrome coronario agudo tratados mediante angioplastia es la hemorragia, y con frecuencia está relacionado con el acceso vascular. Ello se asocia a mayor mortalidad hospitalaria y peor pronóstico5–7. El presente estudio evalúa los resultados clínicos y las complicaciones hemorrágicas del acceso femoral comparado con el acceso radial en pacientes consecutivos sometidos a angioplastia coronaria por IAMCEST incluidos en el estudio Examination8.
MÉTODOSPoblación de estudioEl estudio Examination es un ensayo clínico prospectivo, aleatorizado 1:1, controlado, multicéntrico y multinacional en 12 centros, sobre pacientes consecutivos con IAMCEST remitidos para angioplastia coronaria de emergencia. La inclusión de los pacientes tuvo lugar entre el 31 de diciembre de 2008 y el 15 de mayo de 2010. Los criterios electrocardiográficos de IAMCEST fueron los siguientes: elevación del segmento ST ≥ 1mm en dos o más derivaciones estándar o ≥ 2mm en dos o más derivaciones estándar precordiales contiguas o bloqueo de rama izquierda no conocido, dentro de las primeras 48h tras el inicio de los síntomas. El estudio se diseñó para evaluar los resultados clínicos del implante del stent farmacoactivo de everolimus (Xience V, Abbott Vascular; Santa Clara, California, Estados Unidos) frente al stent expandible de cromo-cobalto sin fármaco modelo Multilink Vision (Abbott Vascular). La metodología y los resultados clínicos del primer año se han publicado recientemente8. El estudio fue aprobado por los respectivos comités éticos de investigación clínica de los hospitales participantes y los pacientes cumplimentaron el formulario de consentimiento informado. Sobre este estudio aleatorizado, se realizó un subanálisis de cohortes, no previsto, estableciendo dos grupos según el tipo de acceso: femoral frente a radial.
ProcedimientoTodos los pacientes admitidos con IAMCEST para angioplastia de emergencia recibieron anticoagulación y antiagregantes plaquetarios según el protocolo del hospital. Se administró dosis de carga de ácido acetilsalicílico (250-500mg) y clopidogrel (300-600mg) antes del procedimiento a los pacientes que no estaban en tratamiento antiagregante crónico. El tratamiento anticoagulante se realizó mediante heparina no fraccionada o de bajo peso molecular. La bivalirudina o los inhibidores del receptor de glucoproteína IIb/IIIa de las plaquetas se utilizaron a criterio del hemodinamista. La trombectomía manual, seguida de implante de stent directo, fue la estrategia de revascularización recomendada. El tipo de stent fue asignado aleatoriamente vía telefónica con el centro coordinador. Los pacientes fueron dados de alta con doble antiagregación plaquetaria: clopidogrel (75 mg/día) durante al menos 1 año y ácido acetilsalicílico (100 mg/día) indefinidamente. Los datos se analizaron en un CoreLab independiente (Cardialysis BV; Rotterdam, Países Bajos).
Definiciones y seguimientoSe estableció como objetivo primario de este estudio la variable compuesta por: muerte por cualquier causa, infarto de miocardio, revascularización del vaso diana y hemorragias mayores o menores9. Se configuraron dos grupos según el acceso vascular fuera femoral o radial.
Se definieron como eventos cardiacos mayores las variables muerte por cualquier causa, infarto de miocardio y revascularización del vaso diana de acuerdo con el Academic Research Consortium10. La trombosis del stent se definió como «cierta» cuando había confirmación angiográfica o necrópsica; «probable», en caso de muerte súbita inexplicada en los 30 días tras la intervención o infarto documentado en el territorio de la arteria tratada, y «posible» ante toda muerte súbita inexplicada ocurrida más de 30 días tras el procedimiento.
La complicación de hemorragia se definió como hemorragia mayor, la disminución de los valores de hemoglobina ≥ 5g/dl, el descenso del hematocrito ≥ 15%, la hemorragia intracraneal y cualquier hemorragia asociada a alteraciones hemodinámicas que requiriera transfusión de sangre. Se definió como hemorragia menor la disminución de la hemoglobina de 3-5g/dl o del hematocrito del 12-15%, sin especificar el origen11.
El seguimiento fue mediante visitas clínicas o por contacto telefónico a los 30 días, 6 meses y 1 año y continuará hasta los 5 años.
Análisis estadísticoSe tabularon los variables clínicas y anatómicas basales, las relacionadas con el procedimiento y los eventos clínicos durante el seguimiento. Para detectar diferencias entre las variables continuas, se utilizó la prueba de la t de Student o la prueba de Wilcoxon y para las variables categóricas, la prueba de la χ2 o la exacta de Fisher cuando se consideró adecuado. La probabilidad de estar libre de eventos de la variable compuesta dependiendo del tipo de acceso vascular se calculó utilizando el análisis de supervivencia de Kaplan-Meier y log rank test. Para identificar las variables independientes predictoras del objetivo primario de la variable compuesta, se utilizó el modelo de riesgos proporcionales de Cox. Se llevó a cabo un análisis univariable para seleccionar las variables que introducir en el análisis de Cox como predictoras de la variable principal compuesta: solo se introdujeron las variables con p<0,1 (tabaquismo, diabetes mellitus, hipertensión, enfermedad de un vaso, angioplastia e infarto de miocardio previos, clase Killip al ingreso, fracción de eyección al alta y acceso radial), edad, sexo y alta experiencia en uso de acceso radial (centros con más del 90% de los casos realizados por vía radial) como posibles factores confusores. Las variables edad y fracción de eyección se introdujeron como variables continuas, la variable sexo codificada como mujer y la clase Killip como clase IV frente a otras clases. Las otras variables se introdujeron como variables dicotómicas, codificando 1 como presencia y 0 como ausencia. Se comprobó si el modelo de Cox resultante era significativo y se valoró como tal. Se analizaron también las interacciones entre hemorragia y otros eventos de la variable principal combinada mediante la repetición del análisis de supervivencia excluyendo la variable hemorragia y la interacción de primer grado entre el tipo de stent implantado y el tipo de acceso arterial. Los resultados se expresan en valores absolutos, porcentajes y el valor de la media±2 desviaciones estándar. Todas las comparaciones fueron bilaterales y se consideró estadísticamente significativo un valor de p<0,05. Para el análisis se utilizó el programa estadístico SPSS versión 21.
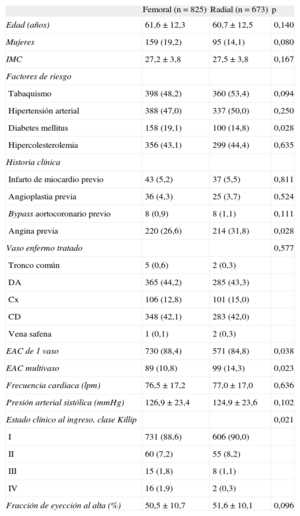
RESULTADOSCaracterísticas clínicas y anatómicasSe realizó angioplastia por IAMCEST a 1.498 pacientes; el acceso fue por vía femoral en 825 (55%) y por vía radial en los 673 (45%) restantes. En la tabla 1 se describen las características clínicas y anatómicas basales. No se observaron diferencias significativas entre los pacientes en los que se accedió por vía femoral frente a vía radial en relación con edad, sexo, superficie corporal, factores de riesgo coronario (tabaquismo, hipertensión arterial e hipercolesterolemia) y los antecedentes de revascularización previa. El acceso fue principalmente por vía femoral en los pacientes con diabetes mellitus (p=0,028) y con peor estado clínico al ingreso (p=0,021) y principalmente por vía radial en pacientes con angina previa (p=0,028) y con enfermedad coronaria multivaso (p=0,023). De los centros que participaron al estudio, cuatro utilizaron el acceso radial en > 90% de los pacientes incluidos. En los otros, el uso de acceso radial fue una media del 18%. Tuvieron seguimiento de 1 año 1.460 de los 1.498 pacientes aleatorizados (97%).
Características clínicas y anatómicas basales según la vía de acceso
| Femoral (n=825) | Radial (n=673) | p | |
| Edad (años) | 61,6±12,3 | 60,7±12,5 | 0,140 |
| Mujeres | 159 (19,2) | 95 (14,1) | 0,080 |
| IMC | 27,2±3,8 | 27,5±3,8 | 0,167 |
| Factores de riesgo | |||
| Tabaquismo | 398 (48,2) | 360 (53,4) | 0,094 |
| Hipertensión arterial | 388 (47,0) | 337 (50,0) | 0,250 |
| Diabetes mellitus | 158 (19,1) | 100 (14,8) | 0,028 |
| Hipercolesterolemia | 356 (43,1) | 299 (44,4) | 0,635 |
| Historia clínica | |||
| Infarto de miocardio previo | 43 (5,2) | 37 (5,5) | 0,811 |
| Angioplastia previa | 36 (4,3) | 25 (3,7) | 0,524 |
| Bypass aortocoronario previo | 8 (0,9) | 8 (1,1) | 0,111 |
| Angina previa | 220 (26,6) | 214 (31,8) | 0,028 |
| Vaso enfermo tratado | 0,577 | ||
| Tronco común | 5 (0,6) | 2 (0,3) | |
| DA | 365 (44,2) | 285 (43,3) | |
| Cx | 106 (12,8) | 101 (15,0) | |
| CD | 348 (42,1) | 283 (42,0) | |
| Vena safena | 1 (0,1) | 2 (0,3) | |
| EAC de 1 vaso | 730 (88,4) | 571 (84,8) | 0,038 |
| EAC multivaso | 89 (10,8) | 99 (14,3) | 0,023 |
| Frecuencia cardiaca (lpm) | 76,5±17,2 | 77,0±17,0 | 0,636 |
| Presión arterial sistólica (mmHg) | 126,9±23,4 | 124,9±23,6 | 0,102 |
| Estado clínico al ingreso, clase Killip | 0,021 | ||
| I | 731 (88,6) | 606 (90,0) | |
| II | 60 (7,2) | 55 (8,2) | |
| III | 15 (1,8) | 8 (1,1) | |
| IV | 16 (1,9) | 2 (0,3) | |
| Fracción de eyección al alta (%) | 50,5±10,7 | 51,6±10,1 | 0,096 |
CD: arteria coronaria derecha; Cx: arteria circunfleja; DA: arteria descendente anterior; EAC: enfermedad arterial coronaria; IMC: índice de masa corporal.
Los valores expresan n (%) o media±desviación estándar.
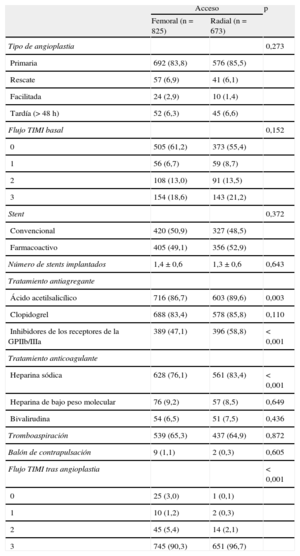
En la tabla 2 se muestran las variables relacionadas con el procedimiento y el tratamiento antiagregante y anticoagulante. El número de angioplastias primarias, de rescate, facilitadas o tardías (> 48h), el flujo TIMI (Thrombolysis In Myocardial Infarction) basal, el modelo y el número de stents implantados, la tromboaspiración o el implante de balón de contrapulsación fue similar con ambos accesos vasculares. El acceso fue principalmente radial en los pacientes pretratados con ácido acetilsalicílico (p=0,003), heparina sódica (p<0,001) y fármacos inhibidores de los receptores de glucoproteína IIb/IIIa plaquetarios (p<0,001). El flujo TIMI tras la angioplastia fue peor en los pacientes cuyo acceso fue por vía femoral (p<0,001).
Características del procedimiento
| Acceso | p | ||
| Femoral (n=825) | Radial (n=673) | ||
| Tipo de angioplastia | 0,273 | ||
| Primaria | 692 (83,8) | 576 (85,5) | |
| Rescate | 57 (6,9) | 41 (6,1) | |
| Facilitada | 24 (2,9) | 10 (1,4) | |
| Tardía (> 48 h) | 52 (6,3) | 45 (6,6) | |
| Flujo TIMI basal | 0,152 | ||
| 0 | 505 (61,2) | 373 (55,4) | |
| 1 | 56 (6,7) | 59 (8,7) | |
| 2 | 108 (13,0) | 91 (13,5) | |
| 3 | 154 (18,6) | 143 (21,2) | |
| Stent | 0,372 | ||
| Convencional | 420 (50,9) | 327 (48,5) | |
| Farmacoactivo | 405 (49,1) | 356 (52,9) | |
| Número de stents implantados | 1,4±0,6 | 1,3±0,6 | 0,643 |
| Tratamiento antiagregante | |||
| Ácido acetilsalicílico | 716 (86,7) | 603 (89,6) | 0,003 |
| Clopidogrel | 688 (83,4) | 578 (85,8) | 0,110 |
| Inhibidores de los receptores de la GPIIb/IIIa | 389 (47,1) | 396 (58,8) | <0,001 |
| Tratamiento anticoagulante | |||
| Heparina sódica | 628 (76,1) | 561 (83,4) | <0,001 |
| Heparina de bajo peso molecular | 76 (9,2) | 57 (8,5) | 0,649 |
| Bivalirudina | 54 (6,5) | 51 (7,5) | 0,436 |
| Tromboaspiración | 539 (65,3) | 437 (64,9) | 0,872 |
| Balón de contrapulsación | 9 (1,1) | 2 (0,3) | 0,605 |
| Flujo TIMI tras angioplastia | <0,001 | ||
| 0 | 25 (3,0) | 1 (0,1) | |
| 1 | 10 (1,2) | 2 (0,3) | |
| 2 | 45 (5,4) | 14 (2,1) | |
| 3 | 745 (90,3) | 651 (96,7) | |
GPIIb/IIIa: glucoproteína IIb/IIIa; TIMI: Thrombolysis In Myocardial Infarction.
Los valores expresan n (%) o media±desviación estándar.
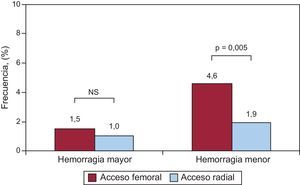
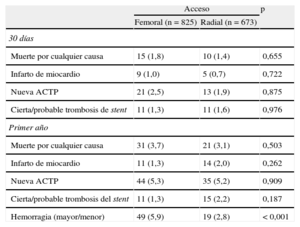
Se observó hemorragia (mayor/menor) en 49 de los 825 pacientes (5,9%) con acceso femoral y en 19 de los 673 pacientes (2,8%) con acceso radial (p<0,004). En la figura 1 se muestra que el número de hemorragias mayores por acceso femoral y por radial fueron similares: por vía femoral, se observó hemorragia mayor en 13 pacientes (1,5%) y por vía radial, en 7 (1,0%) (p=0,36). En cambio, se observaron hemorragias menores en 38 pacientes (4,6%) por acceso vía femoral y 13 (1,9%) con acceso radial (p=0,005) (figura 1).
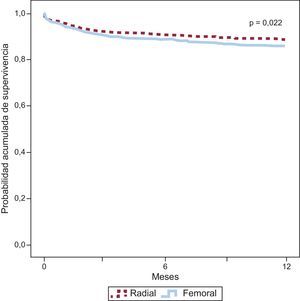
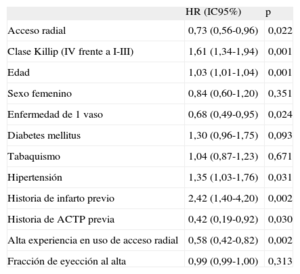
Eventos clínicos en el seguimiento y factores predictoresLa incidencia de trombosis del stent fue independiente del acceso vascular. Tampoco hubo diferencias entre los grupos en incidencia de eventos cardiacos mayores, muerte por cualquier causa, infarto de miocardio o necesidad de revascularización (tabla 3). El análisis de Kaplan-Meier mostró mayor número de eventos de la variable compuesta primaria en los pacientes cuyo acceso fue por vía femoral que con el acceso radial (hazard ratio [HR]=0,73; intervalo de confianza del 95% [IC95%], 0,56-0,96; p=0,022), tras correcciones por factores confusores (figura 2). La tabla 4 muestra los factores independientes de riesgo de la variable compuesta primaria, identificada por el análisis de regresión de Cox. Las variables tratamiento con heparina sódica o administración de inhibidores de los receptores de glucoproteína IIb/IIIa plaquetarios no fueron identificadas por el modelo univariable como variables predictoras. No hubo interacciones entre hemorragia y los otros eventos de la variable principal combinada, y el modelo de supervivencia fue no significativo entre el tipo de stent implantado y el tipo de acceso arterial.
Eventos clínicos durante el seguimiento
| Acceso | p | ||
| Femoral (n=825) | Radial (n=673) | ||
| 30 días | |||
| Muerte por cualquier causa | 15 (1,8) | 10 (1,4) | 0,655 |
| Infarto de miocardio | 9 (1,0) | 5 (0,7) | 0,722 |
| Nueva ACTP | 21 (2,5) | 13 (1,9) | 0,875 |
| Cierta/probable trombosis de stent | 11 (1,3) | 11 (1,6) | 0,976 |
| Primer año | |||
| Muerte por cualquier causa | 31 (3,7) | 21 (3,1) | 0,503 |
| Infarto de miocardio | 11 (1,3) | 14 (2,0) | 0,262 |
| Nueva ACTP | 44 (5,3) | 35 (5,2) | 0,909 |
| Cierta/probable trombosis del stent | 11 (1,3) | 15 (2,2) | 0,187 |
| Hemorragia (mayor/menor) | 49 (5,9) | 19 (2,8) | <0,001 |
ACTP: angioplastia coronaria transluminal percutánea.
Los valores expresan n (%).
Predictores de la variable compuesta (muerte, infarto, revascularización del vaso diana, hemorragia) a 1 año. Análisis de regresión de Cox
| HR (IC95%) | p | |
| Acceso radial | 0,73 (0,56-0,96) | 0,022 |
| Clase Killip (IV frente a I-III) | 1,61 (1,34-1,94) | 0,001 |
| Edad | 1,03 (1,01-1,04) | 0,001 |
| Sexo femenino | 0,84 (0,60-1,20) | 0,351 |
| Enfermedad de 1 vaso | 0,68 (0,49-0,95) | 0,024 |
| Diabetes mellitus | 1,30 (0,96-1,75) | 0,093 |
| Tabaquismo | 1,04 (0,87-1,23) | 0,671 |
| Hipertensión | 1,35 (1,03-1,76) | 0,031 |
| Historia de infarto previo | 2,42 (1,40-4,20) | 0,002 |
| Historia de ACTP previa | 0,42 (0,19-0,92) | 0,030 |
| Alta experiencia en uso de acceso radial | 0,58 (0,42-0,82) | 0,002 |
| Fracción de eyección al alta | 0,99 (0,99-1,00) | 0,313 |
ACTP: angioplastia coronaria transluminal percutánea; IC95%: intervalo de confianza del 95%; HR: hazard ratio.
La hemorragia es una complicación relativamente frecuente de la angioplastia coronaria y se asocia a un aumento de la mortalidad5,6. El presente estudio muestra que en pacientes con IAMCEST el acceso radial disminuye el riesgo de hemorragia menor y mejora el objetivo primario. Estos hallazgos indican que el acceso radial puede mejorar la seguridad y el pronóstico de los pacientes con IAMCEST sometidos a angioplastia de emergencia. La vía radial facilita la hemostasia de la arteria, el diagnóstico y el tratamiento precoces de las complicaciones y, asimismo, permite la temprana movilización del paciente.
Hay amplia variación interhospitalaria y geográfica en la utilización de la vía radial. En el estudio ACUITY12, que reclutó a 13.819 pacientes de 600 centros de 10 países con síndrome coronario agudo, el acceso radial se utilizó en solo el 6,2% de los pacientes. En otro estudio reciente, que incluyó a 9.126 pacientes con síndrome coronario agudo de alto riesgo tratados con angioplastia en 29 países, el acceso radial (y braquial) se utilizó en el 13,5% de los casos13. En Estados Unidos, entre 2010 y 2011, el CathPCI Registry of the National Cardiovascular Data Registry documentó en 1.110.150 pacientes que el acceso radial se utilizó en el 8,3% de los procedimientos diagnósticos y solo el 6,9% de las angioplastias; el 13% de los hospitales nunca la utilizan1,14. Por el contrario, en otros centros el acceso radial puede alcanzar al 88% de los pacientes con IAMCEST15. En el estudio Examination, el acceso radial se realizó en el 45% de los casos. Esta amplia variabilidad en la elección del acceso se debe a que la vía femoral se considera en determinados centros la técnica tradicional o estándar, debido al «óptimo» control de los catéteres y porque permite el acceso inmediato de dispositivos de mayor diámetro. Estos factores probablemente influyan en que, paradójicamente, se utilice con mayor frecuencia el acceso femoral en pacientes de elevado riesgo.
En el presente estudio, cada operador y cada centro determinaron la elección del acceso. Se observa que se utilizó más el acceso femoral en mujeres, pacientes diabéticos y en peor estado clínico al ingreso. En este subgrupo de pacientes, la elección de la vía femoral posiblemente estaría determinada por la necesidad de obtener un acceso vascular rápido en pacientes en mala clase funcional y por arteria radial de pequeño tamaño o pulso radial débil16,17. Hay que notar que la experiencia de los operadores en la realización de angioplastia coronaria transluminal percutánea primaria por acceso radial influye también en el análisis de la variable compuesta.
En pacientes de alto riesgo tratados con angioplastia, el tratamiento anticoagulante y antiagregante, en especial con inhibidores de los receptores de la glucoproteína IIb/IIIa plaquetarios, reduce la tasa de complicaciones isquémicas, pero a expensas de un aumento en la incidencia de complicaciones hemorrágicas18. En estos pacientes, el acceso radial se ha mostrado eficaz en reducir la tasa de hemorragias mayores y menores y la de transfusiones19–21. En este estudio, el acceso fue principalmente radial en los pacientes tratados previamente con heparina e inhibidores de los receptores de la glucoproteína IIb/IIIa plaquetarios. Es probable que en estos pacientes el hemodinamista eligiera el acceso radial para minimizar el riesgo de hemorragia. Ello podría explicar que no detectáramos diferencias en la incidencia de hemorragia mayor ni en la reducción de eventos cardiacos mayores según el acceso vascular7. En un estudio multicéntrico que incluyó a 9.126 pacientes, el acceso radial se utilizó en el 13,5% de los pacientes, y tampoco se observó asociación entre la vía de acceso radial y la reducción de la hemorragia mayor y la mortalidad13. En un metanálisis de 3.224 pacientes, las tasas de eventos cardiacos mayores también fueron similares entre el grupo de acceso radial y el de femoral (el 2,1 frente al 2,4%; p=0,7)7. Sin embargo, en concordancia con otros autores7,22–25, se observa que con el acceso radial la tasa de complicaciones hemorrágicas menores fue inferior que con el femoral. En el presente estudio la incidencia de hemorragias menores fue del 4,6% por vía femoral y del 1,9% por vía radial. En cambio, en el ensayo ACUITY12, la incidencia de hemorragias menores fue del 7,4 y el 7,2%, respectivamente, y en el estudio RIFLE-STEACS23 fue del 7,2 y el 4,0%. Estas diferencias se atribuyen a que en el ensayo ACUITY el acceso fue principalmente por vía femoral y en el segundo estudio se realizó un uso más extensivo de fármacos de inhibidores de los receptores de la glucoproteína IIb/IIIa plaquetarios en pacientes de alto riesgo12,25.
En el presente estudio, la variable compuesta primaria ocurrió en los pacientes con IAMCEST en que se utilizó el acceso radial con menor frecuencia que con el femoral. Estos resultados concuerdan con el reciente estudio aleatorizado RIFLE-STEACS23, que comparó el acceso radial y el femoral en pacientes con IAMCEST. La variable compuesta de muerte cardiaca, ictus, infarto de miocardio, revascularización del vaso diana y hemorragia ocurrió en el 13,6% de los pacientes con acceso radial, frente al 21% de los pacientes con acceso femoral (p=0,003). En otro estudio aleatorizado, que incluyó a pacientes con IAMCEST y pacientes con infarto agudo de miocardio sin elevación del segmento ST, el acceso radial disminuyó la incidencia de la variable compuesta de muerte, infarto de miocardio, ictus y hemorragia mayor no relacionado con cirugía de bypass en los pacientes con IAMCEST (el 3,1 frente al 5,2%; p=0,026)24. En cambio, entre los pacientes con infarto agudo de miocardio sin elevación del segmento ST, no se observaron diferencias, lo que subraya la relevancia de utilizar el acceso radial especialmente en pacientes con IAMCEST22.
LimitacionesEl estudio Examination es un ensayo multicéntrico y multinacional en el que no se cuantificó el grado de experiencia del hemodinamista con el acceso por vía radial. Sin embargo, la baja incidencia de hemorragias indica buena habilidad de los operadores tanto con el acceso femoral como con el radial. Se ha señalado que la eficacia del acceso radial y los resultados clínicos obtenidos están estrechamente ligados al volumen de procedimientos realizados por esta vía22.
El estudio Examination se diseñó para evaluar los resultados clínicos a largo plazo del implante de stent farmacoactivo comparado con stent convencional en pacientes consecutivos. El acceso vascular fue elegido por el hemodinamista. Por lo tanto, puede haber sesgos de selección porque el operador pudo haber elegido el acceso según condicionantes clínicas y/o anatómicas del paciente. No obstante, el presente estudio expone los resultados con buena aproximación al «mundo real» de la angioplastia de emergencia en pacientes consecutivos con IAMCEST, según la elección de la vía de acceso acorde con la experiencia del operador y las características del paciente, dado que el ensayo Examination incluyó a alrededor del 70% de los pacientes evaluados en los centros participantes.
CONCLUSIONESEn los pacientes con IAMCEST sometidos a angioplastia de emergencia, el acceso radial comparado con el femoral reduce significativamente la incidencia de complicaciones hemorrágicas menores, lo cual supuso una reducción de la variable compuesta, pero sin diferencias en el resto de los componentes (muerte por cualquier causa, infarto de miocardio, revascularización del vaso diana). Los resultados obtenidos indican que, dentro de la estrategia terapéutica de los pacientes con IAMCEST, el acceso radial es una técnica eficaz para mejorar el pronóstico reduciendo las complicaciones hemorrágicas.
CONFLICTO DE INTERESESNinguno.