Desde el año 2000 se ha recomendado el uso de la troponina cardiaca (cTn) como el biomarcador para la evaluación de los pacientes con posible diagnóstico de infarto agudo de miocardio (IAM)1. La mayor parte de los inmunoanálisis actuales para medir cTn carecen de la sensibilidad analítica recomendable para determinar con exactitud el límite superior de referencia (LSR), esto es, el valor del percentil 99 de referencia, que constituye el valor de corte que recomiendan las guías existentes para diagnosticar lesión miocárdica. Por consiguiente, los inmunoanálisis actuales no permiten detectar algunos de los valores de cTn ligeramente superiores al percentil 99 que puede haber en las fases iniciales de los infartos de miocardio sin elevación del segmento ST y no detectar algunos infartos de pequeño tamaño. Este inconveniente ha llevado al desarrollo de los métodos de cTn denominados de alta sensibilidad (hs-cTn), que permiten determinar concentraciones de cTn 5-10 veces menores que las detectadas por los métodos actuales y con menos imprecisión analítica. Con estos análisis, el diagnóstico del IAM continuará siendo específico, pero su frecuencia aumentará. Además, es probable que el porcentaje de elevaciones de cTn debidas a una cardiopatía isquémica disminuya, ya que otras causas de lesión cardiaca actualmente difíciles de detectar se revelarán como más frecuentes de lo que se pensaba. Desde 2010, las determinaciones de la troponina T cardiaca (cTnT) han sido las únicas detectables con un método de alta sensibilidad (hs-cTnT). Recientemente, se ha aprobado en Europa y Asia el uso de un método de alta sensibilidad para la troponina I (hs-cTnI), y en un futuro próximo se dispondrá de otros nuevos métodos. En este artículo editorial se pretende esclarecer algunas de las cuestiones controvertidas inherentes a este campo en rápida evolución, y se comenta la utilidad de la hs-cTn en diferentes escenarios clínicos. También se alerta a los lectores respecto a las lagunas existentes en nuestro conocimiento, algunas de las cuales se han puestas de manifiesto recientemente en un importante estudio español2.
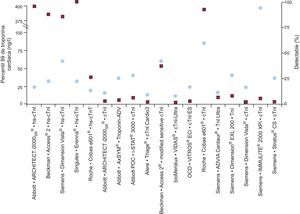
DEFINICIÓN DE UN MÉTODO DE ALTA SENSIBILIDADVarios autores han avalado la idea de que los métodos de hs-cTn deben detectar cTn en la mayoría de los sujetos sanos (o de referencia). Basándose en esta idea, se han propuesto tres niveles de métodos para medir hs-cTn, que incluyen los que detectan la cTn en un 50-75%, en un 75-95% y en más del 95% de los sujetos de referencia, respectivamente. En un estudio posterior a esta propuesta, se evaluó el porcentaje de valores de cTn detectables en la misma población de referencia con 19 métodos de cTn; solamente dos métodos (uno de los cuales estaba en fase de investigación) midieron la presencia de troponina cardiaca I (cTnI) en más del 95% y otros dos, en más del 80% de los sujetos de referencia3. La hs-cTnT fue detectable en tan sólo el 34,7% de los sujetos (fig. 1).
Se indican en círculos los valores del percentil 99 para la mayor parte de los análisis comercializados, incluidos los que se designan como de alta sensibilidad. En los recuadros se indica la proporción de sujetos sanos en quienes se detectó troponina cardiaca (detectable) en el estudio. cTnI y TnI: troponina cardiaca I; hs-cTnI: alta sensibilidad de troponina cardiaca I; hs-cTnT: alta sensibilidad de troponina cardiaca T. Adaptado con permiso de Apple et al3.
Como consecuencia del énfasis que han hecho las guías publicadas a lo largo de los años1, los métodos de hs-cTn miden actualmente el LSR (el percentil 99) con una imprecisión analítica ≤10%, lo cual hace que la detección de cambios en sus valores sea más fiable. Esto contrasta con lo observado en la mayor parte de los métodos enumerados por el Grupo de Trabajo sobre Estandarización de la Troponina I Cardiaca de la International Federation of Clinical Chemistry. En su revisión de diciembre de 2012, de un total de 32 métodos existentes para la determinación de la cTnT (5 análisis) y la cTnI (27 análisis) en diferentes instrumentos4, solamente 11 análisis (1 de cTnT y 10 cTnI) determinaban el percentil 99 con una imprecisión ≤ 10%.
Así pues, los clínicos deben apreciar que, a diferencia de lo que ocurre en la práctica clínica actual, al emplear análisis de hs-cTn, habrá valores de cTn detectables e incluso elevaciones en muchos individuos que por lo demás están presuntamente sanos. El porcentaje de individuos con cTn detectable variará de un análisis a otro y de una población a otra.
¿QUIÉN ES UN SUJETO DE REFERENCIA (NORMAL)?El diagnóstico del IAM se basa en la combinación de síntomas clínicos, alteraciones electrocardiográficas y aumento de los valores de un biomarcador. Para la cTn, los valores de corte recomendados para el diagnóstico de un infarto de miocardio son el LSR, o sea, el percentil 99. Dada la importancia que tiene para el diagnóstico, el percentil 99 debe determinarse con la máxima exactitud. La exactitud de esta determinación depende de las características de la población de referencia. Actualmente no hay recomendaciones universales sobre la forma de seleccionar a los sujetos de referencia.
La mayor parte de las poblaciones de referencia incluyen muestras «de conveniencia» formadas por individuos jóvenes y sanos, como los donantes de sangre. Algunos autores recomiendan la inclusión de individuos equiparables en cuanto a edad y sexo a la población que acude al servicio de urgencias. Es bien sabido que los individuos de mayor edad tienen valores de cTn superiores y que estas elevaciones resultan más evidentes con el empleo de los métodos de alta sensibilidad5. Así pues, cuanto más jóvenes sean los sujetos de referencia en los que se calcule el percentil 99, más bajo será el LSR y viceversa. Se ha observado la misma tendencia por lo que respecta a la influencia del sexo. Los varones presentan valores de hs-cTn superiores a los de las mujeres6. Así pues, si se utiliza el LSR obtenido en varones se podría no detectar algunos IAM en mujeres.
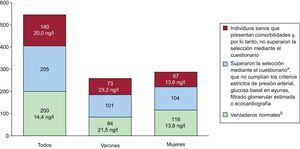
El Grupo de Trabajo sobre Aplicaciones Clínicas de los Biomarcadores Cardiacos de la International Federation of Clinical Chemistry ha propuesto un abordaje en tres pasos para la selección de una población de referencia. El primer paso consiste en reclutar a participantes aparentemente sanos de diferentes edades en la misma proporción que se da en las poblaciones de pacientes que se va a evaluar. El segundo paso es que los participantes completen un cuestionario clínico, con objeto de que los investigadores puedan descartar enfermedades subyacentes y excluir a los que presenten factores de riesgo cardiovascular y a los que estén tomando medicaciones cardioactivas. El tercer paso consiste en determinar un biomarcador (p. ej., un péptido natriurético) que se pueda emplear para descartar enfermedades cardiacas subclínicas en la población. Collinson obtuvo un percentil 99 de la hs-cTnT de 29,9ng/l en una población de 545 participantes de mediana edad, reclutados en consultas de medicina general. Empleando un abordaje secuencial y añadiendo una ecocardiografía, el valor del percentil 99 se redujo a 14ng/l después de excluir a los participantes con cualquiera de los siguientes factores: antecedentes de enfermedad vascular, diabetes mellitus o hipertensión; tratamiento con fármacos cardioactivos; alteraciones del electrocardiograma o alteraciones ecocardiográficas en la fracción de eyección ventricular izquierda, filtrado glomerular ≤ 60ml/min/1,73m2 o alteración de las concentraciones de la fracción aminoterminal del propéptido natriurético cerebral. Tras la exclusión de todos estos participantes, la población se redujo de 545 a 200 individuos (fig. 2)7. En un reciente análisis, se observaron datos similares con un método para medir hs-cTnI. La exclusión de los individuos con alguna anomalía, como la disfunción diastólica leve determinada mediante ecocardiografía, resultó especialmente importante para afinar las estimaciones del percentil 99.
Límite superior de referencia (percentil 99 de referencia). Cambios en los valores de referencia de la troponina T de alta sensibilidad de Roche según los criterios utilizados para definir a los sujetos realmente sanos. Obsérvese que, cuando los criterios para determinar la normalidad se hacen más estrictos, el número de participantes identificados disminuye significativamente y los valores de referencia del percentil 99 se reducen. El número de observaciones en el grupo normal no es óptimo para definir el límite superior de referencia (percentil 99 de referencia). aSin antecedentes de enfermedad vascular o diabetes mellitus y no tratados con fármacos cardioactivos. bSin antecedentes de enfermedad vascular o enfermedad cardiovascular, diabetes mellitus, hipertensión, gran consumo de alcohol o medicaciones cardiacas y con una presión arterial ≤ 140/90 mmHg, glucosa en ayunas ≤ 110 mg/dl, filtrado glomerular estimado ≤ 60 ml/min, fracción de eyección ventricular izquierda > 50%,función pulmonar normal; sin anomalías significativas en la ecocardiografía. Adaptado con permiso de Collinson et al7.
Se puede apreciar la dificultad que comporta reclutar una muestra con una potencia estadística apropiada para calcular el percentil 99, teniendo en cuenta la tasa de exclusiones indicada anteriormente y el hecho de que el Clinical and Laboratory Standards Institute recomienda la inclusión de al menos 120 pacientes de cada estrato de sexo y edad evaluado. Actualmente los clínicos utilizan claramente valores de LSR basados en poblaciones de referencia que no cumplen los requisitos indicados; por consiguiente, es probable que estos valores sean demasiado elevados para un uso clínico óptimo. Los clínicos y los profesionales de laboratorio deben ser conscientes de este problema. Una solución más robusta, tal vez con un consorcio de empresas y organizaciones científicas, podría ser una forma ideal de abordar esta cuestión.
Dado el intervalo de valores bajos medido con estos análisis de hs-cTn, se recomienda el empleo de números enteros para evitar errores derivados de la notificación o interpretación de valores debido al gran número de ceros que podría ser necesario. Además, se debería utilizar valores de LSR del percentil 99 diferentes específicos para cada sexo.
PROBLEMAS ANALÍTICOSLos problemas analíticos de carácter menor que ocurren en los inmunoanálisis serán mucho más críticos con los métodos de muy alta sensibilidad, ya que podrían comportar diferencias notables. Por ejemplo, la cTnT se reduce con la hemolisis8 y, en cambio, los valores de algunos métodos de cTnI aumentan con ella. Dado que la mayor parte de las muestras de pacientes en estado crítico se obtienen a través de vías venosas, será crucial el examen cuidadoso de los procesos preanalíticos empleados en la obtención de las muestras. Además, el problema que ha surgido recientemente con el calibrador de la hs-cTnT, que comportó una reducción del porcentaje de valores detectables en sujetos de referencia de más del 50% inicial al 25% posterior, ilustra que será esencial el control de calidad analítico de los valores de hs-cTnT próximos al LSR del percentil 99.
USO DE LA TROPONINA CARDIACA DE ALTA SENSIBILIDAD PARA EL DIAGNÓSTICO DEL INFARTO AGUDO DE MIOCARDIODado que los métodos de alta sensibilidad detectan valores en sujetos aparentemente sanos pero que presentan una cardiopatía subclínica, una parte significativa de los pacientes con un posible IAM tendrán valores de hs-cTn superiores al percentil 99. Por este motivo, todas las guías de IAM recomiendan la obtención de muestras seriadas para la determinación de cTn, con objeto de observar un aumento o una disminución de sus valores que, en un contexto clínico, haga sospechar claramente un síndrome coronario agudo. Lamentablemente, carecemos de una definición clara, basada en datos, de lo que constituye un aumento o una disminución significativos de las concentraciones de cTn evaluadas en serie.
Una forma de abordar la solución a este problema es la determinación de la denominada variabilidad biológica, que es el cambio que se observa debido conjuntamente a la variabilidad analítica y biológica y establecer un valor (el llamado valor de cambio en la referencia [VCR]) por encima del cual se pueda estar seguros de que se ha superado lo que corresponde a la variabilidad de cTn no patológica. Dado que los métodos de cTn actuales permiten detectarla en muy pocos individuos sanos, anteriormente era imposible calcular este valor con fiabilidad. Los métodos actuales para medir hs-cTn corrigen este problema.
Los cambios seriados de la cTn en un paciente pueden atribuirse a causas patológicas cuando el cambio es superior al VCR calculado en individuos sanos; de manera análoga, un cambio seriado superior al VCR observado en individuos con un trastorno crónico estable indicará un episodio agudo en curso. Es necesario tener precaución al interpretar el VCR. En primer lugar, los valores de VCR dependen del método empleado para determinar la cTn, y en segundo lugar, el VCR utilizado para evaluar un patrón de aumento de la cTn puede ser diferente del aplicado para evaluar un patrón de disminución de sus concentraciones. Una reciente publicación ha resumido el VCR observado en los métodos de hs-cTn empleados actualmente o que van a comercializarse en breve. Para la hs-cTnT, el VCR para la evaluación de los patrones de aumento a corto plazo (horas) osciló entre el 26 y el 90%, mientras para los patrones de disminución osciló entre el −21 y el −47%. Para diferentes métodos de hs-cTnI, los valores descritos fueron del 46 al 69% para la cinética de aumento y del −16 al −41% para la de reducción. Para todos los métodos de hs-cTn evaluados, son necesarios cambios superiores para las cinéticas de aumento de valores que para las de reducción. Sin embargo, los datos clínicos actuales ponen de manifiesto que serán necesarios valores del VCR menores para optimizar la sensibilidad diagnóstica de la hs-cTn y que muchos pacientes sin un episodio agudo pueden presentar cambios de hs-cTn que superen el VCR. Así pues, se establecerá una compensación entre sensibilidad y especificidad por lo que respecta a la definición de un VCR apropiado para el uso clínico9.
La definición de un valor de cambio óptimo de hs-cTn para el uso clínico es compleja. Lamentablemente, se podría interpretar que solo unos pocos artículos publicados aportan datos definitivos en este campo. Algunos grupos han recomendado el uso de criterios de cambio relativo, como el cambio del 50% en los valores, basándose en el empleo del VCR10. Otros autores han argumentado que los cambios en términos absolutos son más robustos11. Una reflexión acerca de estos planteamientos genera varios principios importantes:
- 1.
Para comparar el rendimiento de varias medidas de los cambios seriados es imprescindible el empleo de tiempos de valoración uniformes.
- 2.
Cada método analítico debe ser evaluado por separado.
- 3.
No se puede inferir que los datos basados en una evaluación seriada durante 6h, por ejemplo, produzcan resultados correctos en una evaluación 1-2h simplemente extrapolando al nuevo intervalo de tiempo. Un enfoque de este tipo requiere que la liberación de cTn sea continua, y en muchas situaciones no es así. Además, el pequeño grado de cambio que un enfoque de este tipo exigiría de los métodos no es factible, dada la imprecisión analítica intrínseca de los métodos.
- 4.
Es clave disponer de un patrón de referencia correcto para un uso adecuado de los criterios de cambio seriado. Si el diagnóstico de IAM se basa en los métodos menos sensibles, el grado de cambio seriado requerido para diagnosticar IAM será mayor que si se emplea un método de hs-cTn para definir IAM; en este último caso, se incluirán como IAM los infartos de menor tamaño2.
- 5.
Cambios pequeños de cTnT pueden comportar diferencias grandes según el valor absoluto en que ocurran, por lo que, como ya se ha indicado, el control de calidad del método analítico es esencial para su correcta interpretación.
- 6.
Dado que la liberación de cTn depende de la perfusión miocárdica, los clínicos deben ser conscientes de que los IAM con «arteria abierta» pueden producir unos cambios de cTn diferentes de los que ocurren en presencia de una arteria totalmente ocluida.
- 7.
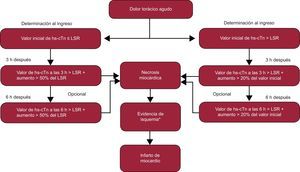
Está claro que, si el valor inicial de hs-cTn ya presenta una elevación significativa, serán necesarios menores cambios absolutos o relativos de cTn para diagnosticar IAM que si el valor inicial es más bajo12 (v. el algoritmo de la fig. 3).
Figura 3.Recomendaciones del Study Group on Biomarkers in Cardiology of the European Society of Cardiology Working Group on Acute Cardiac Care para estudios de alta sensibilidad de troponina cardiaca. hs-cTn: troponina cardiaca de alta sensibilidad; LSR: límite superior de referencia (percentil 99 de referencia). *Evidencia de isquemia según los síntomas y nuevos cambios en el electrocardiograma o nueva confirmación mediante técnicas de imagen. Adaptado con permiso de Thygesen et al12.
(0.26MB). - 8.
Los servicios de urgencias y de cardiología tendrán que decidir si desean utilizar unos criterios para interpretar los valores de cTn que potencien la sensibilidad o la especificidad diagnóstica.
- 9.
Un patrón de aumento y/o de disminución de cTn no es específico del IAM, sólo de un episodio clínico agudo. Así pues, la sepsis, la embolia pulmonar, etc., pueden causar un patrón de elevaciones de este tipo.
Múltiples estudios han señalado que, cuando se emplean los métodos de hs-cTn, la mayor parte de los pacientes (si no todos) presentan elevaciones del biomarcador a las 2-3h del ingreso. Sin embargo, al igual que ocurre con el cálculo del valor de cambio significativo, la inclusión como IAM de nuevos casos que solamente se puede detectar mediante análisis de hs-cTn incrementará el tiempo necesario para el diagnóstico de todos los pacientes. En un reciente análisis2, el tiempo necesario fue de 5h.
Sin embargo, son posibles estrategias novedosas para descartar un IAM. Una estrategia que ya se ha propuesto con la hs-cTnT es que el IAM es muy improbable cuando el valor de hs-cTnT en el momento de la presentación clínica inicial es indetectable. Recientemente se ha observado que, en pacientes de bajo riesgo (puntuación Thrombolysis in Myocardial Infarction 0 y 1), dos valores inalterados de la hs-cTnI con el método de análisis de Abbott Diagnostics se asociaron a un riesgo de IAM bajo13. Así pues, parece probable que en el futuro, en un número elevado de pacientes con posible síndrome coronario agudo, se descarte con rapidez el IAM en las primeras horas de evolución.
TIPOS DE INFARTO AGUDO DE MIOCARDIOLa definición general del IAM reconoce múltiples tipos de infarto1. El IAM estándar o de tipo natural se considera que se debe a una placa de ateroma. Se cree que estos IAM tipo 1 producen respuestas de cTn mayores que las que se deben a anomalías de aporte-demanda, con o sin enfermedad coronaria, o las asociadas a vasospasmo o disfunción endotelial. Los pacientes con IAM tipo 1 obtienen un claro beneficio con tratamiento de anticoagulación enérgico y estrategia invasiva temprana. Sin embargo, los pacientes con taquicardia, hipertensión o hipotensión pueden mostrar elevaciones de la hs-cTn y ser diagnosticados de un IAM de tipo 2. Se cree que el IAM de tipo 2 se da con frecuencia después de la cirugía. Algunos de estos pacientes en estado crítico pueden tener un pronóstico muy adverso, mientras que otros pueden tener un curso mucho más benigno, pero su tratamiento es más heterogéneo. Así pues, las proporciones de diversos tipos de IAM diagnosticados con la hs-cTn pueden hacer que la presunción automática de que todos los pacientes con IAM sin elevación del segmento ST requieren un tratamiento enérgico no sea correcta. Parece claro que son necesarios más datos en este campo crucial, pero, mientras no se disponga de ellos, será indispensable considerar cuidadosamente esta cuestión, basándose en la evaluación clínica.
CONTRIBUCIÓN DE LOS ANÁLISIS DE TROPONINA CARDIACA DE ALTA SENSIBILIDAD AL TRATAMIENTO DE LA ENFERMEDAD CARDIOVASCULAR CRÓNICAEl tratamiento de la enfermedad cardiovascular crónica será un ámbito importante de mejora en la asistencia de los pacientes. Actualmente parece claro que pequeñas elevaciones de la hs-cTn son frecuentes y se asocian siempre a comorbilidades cardiovasculares14. Algunas de estas comorbilidades son tan sutiles que no son detectables clínicamente ni con técnicas de imagen. Sin embargo, en diversos estudios de comunidad, se ha demostrado que estas comorbilidades se asocian a un aumento del riesgo de eventos cardiacos adversos a lo largo del tiempo. Así pues, en el futuro es muy posible que determinemos la hs-cTn para detectar la existencia de sutiles comorbilidades cardiovasculares; dicha detección podría ser útil para desarrollar estrategias aplicables en una fase temprana, con la esperanza de prevenir la aparición de eventos cardiovasculares. DeFillippi et al15 han presentado un ejemplo de ello en un estudio de vigilancia en el que se utilizó la hs-cTnT para detectar a ancianos con riesgo de insuficiencia cardiaca. No es de extrañar que los sujetos con valores de hs-cTnT más altos tuvieran más riesgo pero, además, los que tenían un incremento de hs-cTnT en una muestra de sangre en el seguimiento también tuvieron un riesgo superior. ¿Una intervención podría haber evitado la enfermedad? Nuestra tarea es descubrir la respuesta a esa pregunta.
Este mismo principio es aplicable a los pacientes con insuficiencia cardiaca congestiva, en los que se han demostrado los efectos pronósticos potentes de la hs-cTn en la insuficiencia cardiaca tanto aguda como crónica. Nuevamente, como en las cohortes de estudio poblacionales, un patrón de aumento de los valores de hs-cTn a lo largo del tiempo se asoció a un incremento del riesgo. Dado que hay mucha menos variación en la hs-cTn que en el péptido natriurético cerebral algunos autores han propuesto incluso que podría ser un mejor marcador para usarlo en el ajuste individualizado del tratamiento.
Las consideraciones citadas son meros ejemplos de algunos de los datos que se han acumulado en este importante campo. Han aparecido nuevos datos en la miocardiopatía hipertrófica y en la predicción del IAM postoperatorio. Otros campos de estudio novedosos, como el empleo de la hs-cTn para la vigilancia de la toxicidad farmacológica, probablemente se vean beneficiados también por la disponibilidad de nuevos datos.
CONCLUSIONESActualmente disponemos de métodos de alta sensibilidad. Si los utilizamos de manera óptima, constituirán un avance importante. Si no sabemos utilizarlos adecuadamente, serán una fuente de confusión y una causa frecuente de errores médicos. Es de esperar que este artículo resulte útil a quienes están ya preparados y dispuestos a avanzar.
CONFLICTO DE INTERESESEl Dr. Ordonez-Llanos declara recibir actualmente o haber recibido honorarios por conferencias, consultoría y apoyo para investigación de Abbott Diagnostics, Alere, BioRad, Roche Diagnostics, Siemens Medical Solutions, STAT Diagnostics y Thermo Fisher Scientific. El Dr. Jaffe declara que ha sido consultor de la mayoría de las empresas importantes en el campo diagnóstico y que continúa siéndolo actualmente.