Analizar la relación entre la prevalencia de trastornos por cocaína y el infarto agudo de miocardio en pacientes ≥ 18 años y su influencia en la mortalidad, la prolongación de estancias y el exceso de costes de los pacientes con infarto agudo de miocardio.
MétodosEstudio retrospectivo de los datos del conjunto mínimo básico de datos de 87 hospitales españoles durante 2008-2010.
ResultadosSe estudiaron 5.575.325 ingresos, entre los cuales hubo 24.126 pacientes con trastornos por cocaína y 79.076 casos de infarto agudo de miocardio. La prevalencia de infarto agudo de miocardio entre los pacientes con trastornos por cocaína aumentó con la edad, y fue máxima entre los de 55-64 años de edad (p < 0,0001). El análisis multivariable indicó que los trastornos por cocaína son más prevalentes entre los pacientes con infarto agudo de miocardio (odds ratio = 3,0) e independientemente de edad, sexo, otras adicciones y 30 comorbilidades. Entre los pacientes con infarto agudo de miocardio, aquellos con trastornos por cocaína no presentaron mayor mortalidad, pero sí una prolongación indebida de las estancias hospitalarias (1,5 días) y un exceso de costes (382 euros).
ConclusionesHay una asociación entre los trastornos por cocaína y el infarto agudo de miocardio. Estos trastornos prolongan las estancias hospitalarias y aumentan los costes de los pacientes hospitalizados. La interrupción del uso de la droga debe ser uno de los principales objetivos terapéuticos tras el alta del paciente.
Palabras clave
El consumo de cocaína ha aumentado en los últimos 10 años, y esta sustancia es ahora la segunda droga ilegal más consumida en Europa, por detrás del cannabis1,2. España es, después de Reino Unido, el país con mayor prevalencia de consumo entre los 15 y los 64 años de edad: un 8,3% la ha consumido alguna vez en su vida. El consumo es particularmente elevado entre los varones jóvenes (15-34 años): un 5,5% durante el último año y un 1,9% durante el último mes2, lo que se ha atribuido a su amplia disponibilidad, la facilidad de su administración, los costes cada vez menores, y la errónea percepción de que el uso recreativo de la cocaína no es peligroso.
La cocaína es la droga ilícita más usada entre los pacientes que acuden a los servicios de urgencias hospitalarios y los que acuden a los centros de deshabituación de drogas2–4.
A medida que el uso de la cocaína ha ido en aumento, se ha producido una elevación extraordinaria en el número de sus complicaciones cardiovasculares, como la angina de pecho inestable, el infarto agudo de miocardio (IAM), la disección aórtica, la endocarditis infecciosa y otras5,6. Un tema que se ha analizado durante los últimos años es el impacto de los trastornos por cocaína (abuso y dependencia de cocaína) en las enfermedades cardiovasculares en personas > 50 años, ya que en muchos países desarrollados se ha producido un aumento de las cohortes de mayor edad con esta adicción7,8.
Para analizar la relación entre prevalencia de trastornos por cocaína y el IAM, hemos estudiado el problema en pacientes ≥ 18 años de edad ingresados en una muestra de 87 hospitales españoles durante el periodo 2008-2010, intentando controlar otras variables de confusión y de interacción como edad, sexo, otras adicciones y un número considerable de comorbilidades. Otro objetivo de este estudio es valorar la posible influencia de estos trastornos en la mortalidad, la prolongación de estancias y el exceso de costes entre los pacientes hospitalizados por IAM.
MÉTODOSMuestra y participantesSe hizo un muestreo polietápico, que se basó inicialmente en calcular el tamaño de la muestra del estudio a escala nacional y autonómica, ajustado a su peso poblacional, que analiza problemas relacionados con el alcohol, con el tabaco y con otras drogas, admitiendo un error alfa del 5%, una prueba de dos colas, una potencia estadística del 90%, una relación no caso:caso de por lo menos 4:1, y una proporción de casos en la que los casos están expuestos y los no casos no están expuestos más desfavorable, basada en la evidencia científica disponible. La selección de hospitales se ajustó a la distribución de grupos hospitalarios en cada comunidad autónoma, con lo cual se seleccionaron 87 hospitales españoles de todas las comunidades autónomas españolas.
A partir de la información escrita o digitalizada de la historia clínica, los diagnósticos de cada paciente, las causas externas y los procedimientos que se le aplican se codifican siguiendo las normas de la CIE-9 (novena revisión de la Clasificación Internacional de Enfermedades y Causas de Muerte). Personal especializado, con sólida formación y experiencia en el registro de datos, lleva a cabo la codificación y la introducción de datos en las bases de datos. Estas contienen información demográfica, fechas de ingreso y de alta, tipo de ingreso y tipo de alta, códigos diagnósticos para la causa principal y para los diagnósticos secundarios, causas externas y procedimientos, y emplean los códigos de la CIE-9. En estas bases de datos también están incluidos los grupos relacionados con el diagnóstico y cada hospital está clasificado en un grupo según su tamaño y su complejidad asistencial9. El análisis se restringió a los pacientes ≥ 18 años de edad en el momento del alta.
VariablesSe definió casos de IAM, episodio inicial, como aquellos en que figuraba el código en el diagnóstico principal (códigos 410.01-410.91). Se descartaron aquellos en que el código aparecía en uno de los diagnósticos secundarios, pero no en el principal. Se emplearon los códigos de la CIE-9 para definir trastornos por cocaína como dependencia de la cocaína (304.20-304.23) y abuso de cocaína (305.60-305.63). De manera similar, se definieron los trastornos por cannabis, opiáceos, anfetaminas, sedantes o hipnóticos, alcohol y tabaco.
La edad se midió en años. Se identificaron las siguientes comorbilidades: obesidad, hipertensión arterial sin complicaciones, hipertensión arterial con complicaciones, arritmias, trastornos de la circulación pulmonar, valvulopatías, anemia por déficit, anemia poshemorrágica, trastornos hidroelectrolíticos, pérdida de peso, hipotiroidismo, coagulopatías, IAM previo, insuficiencia cardiaca congestiva, trastornos vasculares periféricos, enfermedad cerebrovascular, demencia, enfermedad pulmonar crónica, enfermedades reumáticas, úlcera péptica, hepatopatía leve, diabetes mellitus sin complicaciones, diabetes mellitus con complicaciones, hemiplejía o paraplejía, enfermedad renal, hepatopatía moderada o grave, cáncer, leucemia o linfoma, cáncer metastásico, sida y depresión. Usamos los códigos de la CIE-9 propuestos por Quan et al10 para estas comorbilidades. También se calculó el índice de comorbilidad de Charlson de cada paciente11.
Análisis de datosEl objetivo principal era calcular la asociación entre la incidencia de IAM y los trastornos por cocaína en los pacientes hospitalizados. Los objetivos secundarios, determinar la mortalidad, la duración de las estancias y los costes hospitalarios de los pacientes con y sin trastornos por cocaína que habían sufrido un IAM. Calculamos los costes usando los costes hospitalarios específicos para cada grupo relacionado con el diagnóstico estratificado según el grupo de hospitales, empleando las estimaciones publicadas por el Ministerio de Sanidad para los años 2008-20109.
Se hizo un análisis univariable para examinar la relación entre IAM y trastornos adictivos, edad, sexo y comorbilidades. A continuación, se elaboraron modelos multivariables usando análisis de regresión logística incondicional para determinar la asociación de los trastornos por cocaína y de otras adicciones sobre el IAM y la muerte intrahospitalaria por IAM, controlando por el resto de variables. Se hizo un análisis multivariable de la covarianza para determinar el efecto de los trastornos por cocaína sobre la estancia hospitalaria en días y los costes en pacientes con IAM. Los datos se ajustaron por edad, sexo, adicciones, grupo de hospitales y las comorbilidades citadas previamente. El análisis se hizo con el programa estadístico STATA versión MP 12.1.
RESULTADOSCaracterísticas de los pacientesLas características de los pacientes con trastornos por cocaína y sin ellos se exponen en la tabla 1. Se identificó un total de 5.475.325 pacientes, de los que 24.126 (0,44%) presentaban trastornos por cocaína y 79.076 (1,4%) ingresaron por un IAM. Entre los pacientes con trastornos por cocaína, 538 (2,2%) ingresaron por IAM, y de los pacientes sin ellos, 78.538 (1,4%).
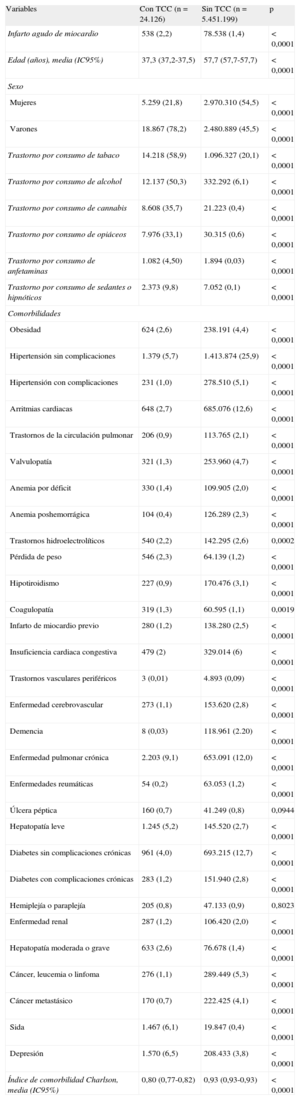
Características de los pacientes con y sin trastorno asociado al consumo de cocaína
| Variables | Con TCC (n = 24.126) | Sin TCC (n = 5.451.199) | p |
| Infarto agudo de miocardio | 538 (2,2) | 78.538 (1,4) | < 0,0001 |
| Edad (años), media (IC95%) | 37,3 (37,2-37,5) | 57,7 (57,7-57,7) | < 0,0001 |
| Sexo | |||
| Mujeres | 5.259 (21,8) | 2.970.310 (54,5) | < 0,0001 |
| Varones | 18.867 (78,2) | 2.480.889 (45,5) | < 0,0001 |
| Trastorno por consumo de tabaco | 14.218 (58,9) | 1.096.327 (20,1) | < 0,0001 |
| Trastorno por consumo de alcohol | 12.137 (50,3) | 332.292 (6,1) | < 0,0001 |
| Trastorno por consumo de cannabis | 8.608 (35,7) | 21.223 (0,4) | < 0,0001 |
| Trastorno por consumo de opiáceos | 7.976 (33,1) | 30.315 (0,6) | < 0,0001 |
| Trastorno por consumo de anfetaminas | 1.082 (4,50) | 1.894 (0,03) | < 0,0001 |
| Trastorno por consumo de sedantes o hipnóticos | 2.373 (9,8) | 7.052 (0,1) | < 0,0001 |
| Comorbilidades | |||
| Obesidad | 624 (2,6) | 238.191 (4,4) | < 0,0001 |
| Hipertensión sin complicaciones | 1.379 (5,7) | 1.413.874 (25,9) | < 0,0001 |
| Hipertensión con complicaciones | 231 (1,0) | 278.510 (5,1) | < 0,0001 |
| Arritmias cardiacas | 648 (2,7) | 685.076 (12,6) | < 0,0001 |
| Trastornos de la circulación pulmonar | 206 (0,9) | 113.765 (2,1) | < 0,0001 |
| Valvulopatía | 321 (1,3) | 253.960 (4,7) | < 0,0001 |
| Anemia por déficit | 330 (1,4) | 109.905 (2,0) | < 0,0001 |
| Anemia poshemorrágica | 104 (0,4) | 126.289 (2,3) | < 0,0001 |
| Trastornos hidroelectrolíticos | 540 (2,2) | 142.295 (2,6) | 0,0002 |
| Pérdida de peso | 546 (2,3) | 64.139 (1,2) | < 0,0001 |
| Hipotiroidismo | 227 (0,9) | 170.476 (3,1) | < 0,0001 |
| Coagulopatía | 319 (1,3) | 60.595 (1,1) | 0,0019 |
| Infarto de miocardio previo | 280 (1,2) | 138.280 (2,5) | < 0,0001 |
| Insuficiencia cardiaca congestiva | 479 (2) | 329.014 (6) | < 0,0001 |
| Trastornos vasculares periféricos | 3 (0,01) | 4.893 (0,09) | < 0,0001 |
| Enfermedad cerebrovascular | 273 (1,1) | 153.620 (2,8) | < 0,0001 |
| Demencia | 8 (0,03) | 118.961 (2.20) | < 0,0001 |
| Enfermedad pulmonar crónica | 2.203 (9,1) | 653.091 (12,0) | < 0,0001 |
| Enfermedades reumáticas | 54 (0,2) | 63.053 (1,2) | < 0,0001 |
| Úlcera péptica | 160 (0,7) | 41.249 (0,8) | 0,0944 |
| Hepatopatía leve | 1.245 (5,2) | 145.520 (2,7) | < 0,0001 |
| Diabetes sin complicaciones crónicas | 961 (4,0) | 693.215 (12,7) | < 0,0001 |
| Diabetes con complicaciones crónicas | 283 (1,2) | 151.940 (2,8) | < 0,0001 |
| Hemiplejía o paraplejía | 205 (0,8) | 47.133 (0,9) | 0,8023 |
| Enfermedad renal | 287 (1,2) | 106.420 (2,0) | < 0,0001 |
| Hepatopatía moderada o grave | 633 (2,6) | 76.678 (1,4) | < 0,0001 |
| Cáncer, leucemia o linfoma | 276 (1,1) | 289.449 (5,3) | < 0,0001 |
| Cáncer metastásico | 170 (0,7) | 222.425 (4,1) | < 0,0001 |
| Sida | 1.467 (6,1) | 19.847 (0,4) | < 0,0001 |
| Depresión | 1.570 (6,5) | 208.433 (3,8) | < 0,0001 |
| Índice de comorbilidad Charlson, media (IC95%) | 0,80 (0,77-0,82) | 0,93 (0,93-0,93) | < 0,0001 |
IC95%: intervalo de confianza del 95%; TCC: trastorno por consumo de cocaína.
Salvo otra indicación, los datos expresan n (%).
Los pacientes con trastorno por cocaína eran más jóvenes (media de edad, 37,3 años), mayoritariamente varones (78,2%) y con elevadas prevalencias de adicciones a todas las drogas, principalmente tabaco (58,9%) y alcohol (50,3%), pero también cannabis (35,7%), opiáceos, (33,1%), anfetaminas (4,5%) y sedantes o hipnóticos (9,8%).
La media del índice de comorbilidad de Charlson fue menor en los pacientes con trastornos por cocaína, lo que puede explicarse por su media de edad, y en la mayoría de los casos sus tasas de comorbilidades específicas fueron significativamente menores, o sin diferencias estadísticamente significativas, que las de los pacientes sin estos trastornos. Sin embargo, los pacientes con trastornos por cocaína presentaron mayor prevalencia de pérdida de peso, coagulopatías, hepatopatías leves, moderadas y graves, sida y depresión.
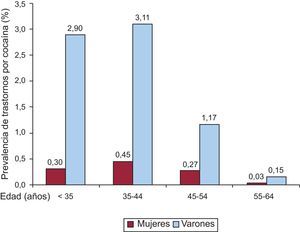
Un análisis más pormenorizado de la distribución de la prevalencia de trastornos por cocaína según grupos de edad y sexo se expone en la figura 1, donde puede apreciarse que, en ambos sexos, el grupo con mayor prevalencia de estos trastornos fue el de 35-44 años de edad, seguido por el de < 35 años, el de 45-54 años y, finalmente, el de 55-64 años.
Relación cocaína-infarto agudo de miocardioLas características de los pacientes con y sin IAM se exponen en la tabla 2. Los pacientes que ingresaron por IAM eran mayores (media de edad, 67,7 años), predominantemente varones (70,8%) y con dos trastornos adictivos más prevalentes: tabaco (45,7%) y cocaína (0,7%).
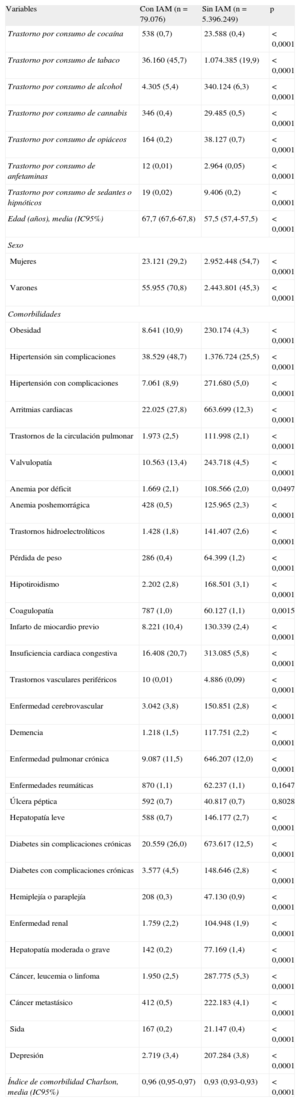
Características de los pacientes con y sin infarto agudo de miocardio
| Variables | Con IAM (n = 79.076) | Sin IAM (n = 5.396.249) | p |
| Trastorno por consumo de cocaína | 538 (0,7) | 23.588 (0,4) | < 0,0001 |
| Trastorno por consumo de tabaco | 36.160 (45,7) | 1.074.385 (19,9) | < 0,0001 |
| Trastorno por consumo de alcohol | 4.305 (5,4) | 340.124 (6,3) | < 0,0001 |
| Trastorno por consumo de cannabis | 346 (0,4) | 29.485 (0,5) | < 0,0001 |
| Trastorno por consumo de opiáceos | 164 (0,2) | 38.127 (0,7) | < 0,0001 |
| Trastorno por consumo de anfetaminas | 12 (0,01) | 2.964 (0,05) | < 0,0001 |
| Trastorno por consumo de sedantes o hipnóticos | 19 (0,02) | 9.406 (0,2) | < 0,0001 |
| Edad (años), media (IC95%) | 67,7 (67,6-67,8) | 57,5 (57,4-57,5) | < 0,0001 |
| Sexo | |||
| Mujeres | 23.121 (29,2) | 2.952.448 (54,7) | < 0,0001 |
| Varones | 55.955 (70,8) | 2.443.801 (45,3) | < 0,0001 |
| Comorbilidades | |||
| Obesidad | 8.641 (10,9) | 230.174 (4,3) | < 0,0001 |
| Hipertensión sin complicaciones | 38.529 (48,7) | 1.376.724 (25,5) | < 0,0001 |
| Hipertensión con complicaciones | 7.061 (8,9) | 271.680 (5,0) | < 0,0001 |
| Arritmias cardiacas | 22.025 (27,8) | 663.699 (12,3) | < 0,0001 |
| Trastornos de la circulación pulmonar | 1.973 (2,5) | 111.998 (2,1) | < 0,0001 |
| Valvulopatía | 10.563 (13,4) | 243.718 (4,5) | < 0,0001 |
| Anemia por déficit | 1.669 (2,1) | 108.566 (2,0) | 0,0497 |
| Anemia poshemorrágica | 428 (0,5) | 125.965 (2,3) | < 0,0001 |
| Trastornos hidroelectrolíticos | 1.428 (1,8) | 141.407 (2,6) | < 0,0001 |
| Pérdida de peso | 286 (0,4) | 64.399 (1,2) | < 0,0001 |
| Hipotiroidismo | 2.202 (2,8) | 168.501 (3,1) | < 0,0001 |
| Coagulopatía | 787 (1,0) | 60.127 (1,1) | 0,0015 |
| Infarto de miocardio previo | 8.221 (10,4) | 130.339 (2,4) | < 0,0001 |
| Insuficiencia cardiaca congestiva | 16.408 (20,7) | 313.085 (5,8) | < 0,0001 |
| Trastornos vasculares periféricos | 10 (0,01) | 4.886 (0,09) | < 0,0001 |
| Enfermedad cerebrovascular | 3.042 (3,8) | 150.851 (2,8) | < 0,0001 |
| Demencia | 1.218 (1,5) | 117.751 (2,2) | < 0,0001 |
| Enfermedad pulmonar crónica | 9.087 (11,5) | 646.207 (12,0) | < 0,0001 |
| Enfermedades reumáticas | 870 (1,1) | 62.237 (1,1) | 0,1647 |
| Úlcera péptica | 592 (0,7) | 40.817 (0,7) | 0,8028 |
| Hepatopatía leve | 588 (0,7) | 146.177 (2,7) | < 0,0001 |
| Diabetes sin complicaciones crónicas | 20.559 (26,0) | 673.617 (12,5) | < 0,0001 |
| Diabetes con complicaciones crónicas | 3.577 (4,5) | 148.646 (2,8) | < 0,0001 |
| Hemiplejía o paraplejía | 208 (0,3) | 47.130 (0,9) | < 0,0001 |
| Enfermedad renal | 1.759 (2,2) | 104.948 (1,9) | < 0,0001 |
| Hepatopatía moderada o grave | 142 (0,2) | 77.169 (1,4) | < 0,0001 |
| Cáncer, leucemia o linfoma | 1.950 (2,5) | 287.775 (5,3) | < 0,0001 |
| Cáncer metastásico | 412 (0,5) | 222.183 (4,1) | < 0,0001 |
| Sida | 167 (0,2) | 21.147 (0,4) | < 0,0001 |
| Depresión | 2.719 (3,4) | 207.284 (3,8) | < 0,0001 |
| Índice de comorbilidad Charlson, media (IC95%) | 0,96 (0,95-0,97) | 0,93 (0,93-0,93) | < 0,0001 |
IAM: infarto agudo de miocardio; IC95%: intervalo de confianza del 95% de margen.
Salvo otra indicación, los datos expresan n (%).
La media del índice de Charlson fue mayor entre los pacientes con IAM, fundamentalmente por las comorbilidades asociadas al riesgo de IAM: obesidad, hipertensión arterial, arritmias cardiacas, trastornos de la circulación pulmonar, valvulopatías, IAM previo, insuficiencia cardiaca congestiva, enfermedad cerebrovascular, diabetes mellitus sin complicaciones crónicas y diabetes mellitus con complicaciones crónicas.
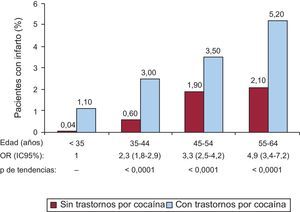
Un análisis más detallado de la distribución de casos de IAM según grupos de edad y sexo se expone en la figura 2, donde puede apreciarse que la prevalencia de casos de IAM aumenta con la edad y es máxima en el grupo de 55-64 años, pero la odds ratio es significativamente mayor entre los pacientes con trastornos por cocaína, con una significativa tendencia positiva: la prevalencia de IAM es el doble entre los de 35-44 años, el triple entre los de 45-54 años y se quintuplica entre los que tienen 55-64 años de edad si se compara con el grupo de referencia de < 35 años (p de tendencias < 0,0001). Estos análisis se limitaron a la población de 18 a 64 años, ya que únicamente tres pacientes ≥ 65 años presentaron trastornos por cocaína e IAM.
Frecuencia de infarto de miocardio en pacientes con y sin trastornos por consumo de cocaína según grupos de edad. Se exponen las odds ratio de cada grupo de edad en comparación con el de 18-34 años y el valor de p de tendencias (χ2). IC95%: intervalo de confianza del 95%; OR: odds ratio.
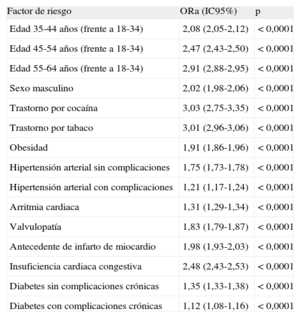
En la tabla 3 se exponen los resultados del análisis multivariable, y se puede observar que los pacientes con trastornos por cocaína tienen el triple de prevalencia de IAM que aquellos sin estos trastornos, ajustando el análisis por edad, sexo, las restantes adicciones y las 30 comorbilidades citadas previamente. Los varones tienen mayor probabilidad de sufrir un IAM. La relación de tendencia positiva entre edad e IAM se mantiene al hacer el análisis multivariable, pero las diferencias entre las odds ratio no son tan marcadas como las encontradas en el análisis univariable.
Modelo de regresión logística para ingresos hospitalarios por infarto agudo de miocardio de pacientes ≥ 18 años de edad, 2008-2010
| Factor de riesgo | ORa (IC95%) | p |
| Edad 35-44 años (frente a 18-34) | 2,08 (2,05-2,12) | < 0,0001 |
| Edad 45-54 años (frente a 18-34) | 2,47 (2,43-2,50) | < 0,0001 |
| Edad 55-64 años (frente a 18-34) | 2,91 (2,88-2,95) | < 0,0001 |
| Sexo masculino | 2,02 (1,98-2,06) | < 0,0001 |
| Trastorno por cocaína | 3,03 (2,75-3,35) | < 0,0001 |
| Trastorno por tabaco | 3,01 (2,96-3,06) | < 0,0001 |
| Obesidad | 1,91 (1,86-1,96) | < 0,0001 |
| Hipertensión arterial sin complicaciones | 1,75 (1,73-1,78) | < 0,0001 |
| Hipertensión arterial con complicaciones | 1,21 (1,17-1,24) | < 0,0001 |
| Arritmia cardiaca | 1,31 (1,29-1,34) | < 0,0001 |
| Valvulopatía | 1,83 (1,79-1,87) | < 0,0001 |
| Antecedente de infarto de miocardio | 1,98 (1,93-2,03) | < 0,0001 |
| Insuficiencia cardiaca congestiva | 2,48 (2,43-2,53) | < 0,0001 |
| Diabetes sin complicaciones crónicas | 1,35 (1,33-1,38) | < 0,0001 |
| Diabetes con complicaciones crónicas | 1,12 (1,08-1,16) | < 0,0001 |
IC95%: intervalo de confianza del 95%; ORa: odds ratio ajustada.
El análisis multivariable no encontró que padecer un trastorno por cocaína se asocie con la mortalidad entre los pacientes con IAM.
El análisis multivariable de la covarianza, que incluyó la edad, el sexo, el grupo hospitalario, todas las adicciones y las comorbilidades citadas, demostró que entre los pacientes con IAM, los pacientes con trastornos por cocaína tuvieron una media de 1,5 días de prolongación de estancias (intervalo de confianza del 95%, 1,4-1,6 días). El exceso de costes por estancia entre los pacientes con IAM con trastornos por cocaína fue de 382 (intervalo de confianza del 95%, 298-464) euros.
DISCUSIÓNNuestros resultados indican que los trastornos por cocaína tienen un impacto significativo en la incidencia de IAM, independientemente de edad, sexo, tabaquismo, otras adicciones y 30 comorbilidades. Considerando las odds ratio ajustadas de IAM en el modelo multivariable, los pacientes con trastornos por cocaína presentaron un 203% de exceso de incidencia de IAM cuando se los comparó con los pacientes sin estos trastornos (odds ratio = 3,0). Entre los pacientes con IAM, aquellos con trastornos por cocaína tuvieron estancias hospitalarias más largas y costes hospitalarios más elevados.
Hay abundante evidencia en la literatura científica que indica que los trastornos por cocaína son un factor de riesgo independiente del IAM y de otras enfermedades cardiovasculares5,6. La cocaína desencadena una insuficiencia coronaria a través de varios mecanismos12, estimula el sistema nervioso simpático inhibiendo la recaptación de catecolaminas en las terminaciones nerviosas y aumentando su sensibilidad a la noradrenalina13, promueve la liberación de endotelina-1, un potente vasoconstrictor, a partir de las células endoteliales14, e inhibe la producción de ácido nítrico, el principal vasodilatador producido por las células endoteliales15. Asimismo, promueve la trombosis coronaria activando las plaquetas16,17, favoreciendo la agregación plaquetaria17,18, aumentando la actividad de los inhibidores de los activadores del plasminógeno19 e incrementando las concentraciones de fibrinógeno y factor de von Willebrand20.
El impacto aislado de la cocaína es muy notable en los más jóvenes, entre quienes no compiten los efectos acumulativos de esta y otras adicciones, y las comorbilidades que aumentan con la edad. En nuestros resultados se ha encontrado una asociación positiva de la edad con la incidencia de IAM, que es mayor entre los pacientes con trastornos por cocaína. El grupo de 55-64 años fue el que presentó mayor odds ratio, lo cual es lógico porque a mayor edad hay un incremento en el número de comorbilidades y se suma el efecto acumulativo del consumo prolongado de cocaína y otras sustancias. Algunas estimaciones indican que en Estados Unidos el número de pacientes ≥ 50 años de edad que solicitará tratamiento de sus adicciones aumentará desde 1,7 millones en el año 2000 hasta 4,4 millones en 20207. Estimaciones parecidas se han hecho en Europa, donde se calcula que desde 2001 a 2020 se duplicará el número de pacientes mayores que buscarán tratamiento de su adicción21. Estas tendencias son el resultado del fenómeno demográfico de que la población de los países desarrollados está envejeciendo, y en particular refleja el envejecimiento de la generación del «baby-boom», la de los nacidos entre 1946 y 19647.
Es preocupante la elevada prevalencia de tabaquismo, trastornos por alcohol y de otras adicciones en estos pacientes con trastornos por cocaína. La poliadicción es un problema muy extendido entre los pacientes con trastornos por drogas. La exposición simultánea al tabaco y la cocaína eleva el riesgo de sufrir un IAM, ya que el tabaco induce la vasoconstricción de las arterias coronarias mediante una estimulación alfaadrenérgica similar a la de la cocaína22. La combinación tabaco-cocaína aumenta la frecuencia cardiaca, la energía de contracción y la presión arterial sistémica, con lo que aumenta la demanda miocárdica de oxígeno y, al mismo tiempo, por la vasoconstricción, que disminuye el aporte de oxígeno23. El consumo simultáneo de cocaína y alcohol produce cocaetileno, que también bloquea la recaptación de neurotransmisores en las terminaciones nerviosas y potencia los efectos sistémicos tóxicos de la cocaína24,25.
LimitacionesNuestro estudio tiene varias limitaciones. Los datos que hemos usado son exclusivamente los que figuran en el Conjunto Mínimo Básico de Datos (CMBD) y no se complementaron con datos adicionales de los pacientes. Durante todo el estudio hemos empleado las definiciones de trastornos adictivos, IAM y todas las comorbilidades tal como las asignaron los médicos de cada centro y las codificaron e introdujeron en la base de datos los codificadores. Otra limitación es el potencial subregistro de información debido a que en la historia clínica no aparezcan todos los datos precisos para que los codificadores cumplimenten estos códigos o por variabilidad en la interpretación de los codificadores.
La prevalencia de trastornos por cocaína en la población hospitalizada fue notablemente mayor en los varones que en las mujeres, y el grupo que presentó la mayor tasa (3,5%) fue el de los varones de 35-44 años de edad. Probablemente haya una subestimación de la prevalencia real entre los pacientes hospitalizados, si nos atenemos a los resultados de varios estudios en que se compara la tasa declarada de adicción con otros indicadores objetivos como la presencia en orina de metabolitos de la cocaína. En el estudio de Bosch et al26, el 19% de los pacientes no reconocieron haber tomado cocaína a pesar de detectarse sus metabolitos en la orina. En otros estudios, la proporción de negativas a reconocer el consumo ha sido variable: un 28% de los pacientes en el estudio de Hollander et al27 y un 48,2% de los pacientes en el estudio de Lee et al28. Todos estos factores indican que en este estudio probablemente haya subestimación del número de casos de IAM concomitante a trastorno por cocaína, y que en la realidad el impacto de la cocaína probablemente sea sensiblemente mayor.
Las bases de datos como el CMBD también presentan notables ventajas29. Los datos recogidos suelen completarse en la mayoría de las altas hospitalarias, y al incluir prácticamente todos los casos, suministran estimaciones bastante precisas sobre incidencia, prevalencia, comorbilidades y mortalidad de las enfermedades atendidas en el ámbito hospitalario30. Estos datos se pueden analizar retrospectivamente, a diferencia de otros diseños que precisan de una recogida de información prospectiva. La recogida de datos de largos periodos y con gran número de pacientes, como en este estudio, puede hacerse de manera relativamente rápida y cómoda. Ya que los datos se recopilan sistemáticamente, la reducción de costes es considerable. En los estudios realizados a partir de estas bases de datos, puede haber menos sesgos de selección, como los que ocasiona el rechazo de los pacientes o sus representantes legales a firmar el consentimiento y participar en el estudio.
Hay varios puntos que apoyan la validez de los resultados de este estudio. Se han empleado los códigos 410.x1 de la CIE–9 para IAM, episodio inicial como diagnóstico principal (excluyendo los que aparecen como diagnóstico secundario), siguiendo los criterios de inclusión y de exclusión de la AHRQ (Agency for Healthcare Research and Quality) de Estados Unidos en su indicador de calidad asistencial «mortalidad hospitalaria por infarto agudo de miocardio»31 para obtener la máxima validez del diagnóstico de IAM. En un estudio realizado y publicado en España utilizando el CMBD y los criterios de la AHRQ, se ha encontrado que la mortalidad por IAM es muy similar a la de los pacientes que seguidos en estudios observacionales como PRIMHO, PRIMHO II, RISCI y ARIM32. En este mismo estudio también se encontró que otras características, como la distribución por sexo, media de edad y frecuencia de factores de riesgo cardiovascular, eran similares, lo que indica una adecuada representación del perfil epidemiológico del IAM utilizando el CMBD32. En otro estudio sobre la validez de las comorbilidades del IAM en España calculadas a partir de los datos del CMBD, en los que también se han utilizado los criterios de inclusión y exclusión de la AHRQ, los resultados apuntan que la información obtenida a partir del CMBD es fiable y válida33. En este último estudio, que analizó la mortalidad hospitalaria por IAM durante el periodo 2003-2009, se encontró que esta va en descenso, lo que también coincide con la tendencia observada en otros estudios observacionales realizados en España34,35.
El exceso de costes encontrado en estos pacientes se debe a dos factores. En primer lugar, el mayor número de procedimientos diagnósticos y terapéuticos que recibieron y las complicaciones que sufrieron, lo que determinó los grupos relacionados con el diagnóstico en los cuales fueron clasificados (más costosos). En segundo lugar, el exceso de costes es atribuible a la prolongación de sus estancias hospitalarias.
Gracias al tamaño de la muestra y la diversidad de hospitales, nuestros datos son generalizables y no se limitan a los pacientes ingresados en uno o pocos centros hospitalarios. La disponibilidad de los costes para cada grupo relacionado con el diagnóstico estratificado por los grupos de hospitales y cada año facilita el cálculo de los excesos de costes. Por lo que sabemos, este es el primer estudio que calcula la prolongación de estancias y el exceso de costes atribuibles a los trastornos por cocaína entre pacientes con IAM.
Interrumpir el uso de la droga debería ser uno de los principales objetivos terapéuticos que alcanzar tras el alta del paciente. En los pacientes que abandonan el consumo de cocaína disminuye las incidencias de dolor torácico, IAM y muerte36,37. Los restantes factores de riesgo cardiaco deben modificarse, especialmente el hábito de fumar cigarrillos12, pero también las demás adicciones. Una intervención breve sobre los riesgos de estas sustancias y referirlos a servicios especializados para su deshabituación son actividades de demostrada eficacia que pueden prevenir casos recurrentes de IAM entre estos pacientes. Dadas las actuales restricciones económicas, reducir el número de ingresos y reingresos por trastornos por cocaína ayudaría a reducir los costes hospitalarios y aumentar la disponibilidad de camas en los hospitales. Cada caso de IAM y de otras enfermedades cardiovasculares evitadas o de reingresos prevenidos representaría además una disminución de la carga de los múltiples problemas que sufren estos pacientes en una época particularmente estresante y difícil.
CONCLUSIONESLos trastornos por cocaína presentan una asociación con la incidencia de IAM, producen una prolongación de las estancias hospitalarias y un exceso de costes entre los pacientes con IAM. La interrupción del consumo de esta y otras sustancias adictivas debería ser uno de los principales objetivos que alcanzar tras el alta del paciente.
FINANCIACIÓNEste estudio fue financiado por la Delegación del Gobierno para el Plan Nacional Sobre Drogas, Ministerio de Sanidad, Servicios Sociales e Igualdad (Ayuda N.o 2009I017, Proyecto G41825811).
CONFLICTO DE INTERESESNinguno.