Full English text available from: www.revespcardiol.org/en
Los stents liberadores de fármacos (SLF) recubiertos de polímero se han convertido en el tratamiento de elección para la mayoría de los pacientes sometidos a intervención coronaria percutánea1. Aunque estos stents reducen eficazmente la tasa de reestenosis y la necesidad de reintervención en un 70% en comparación con los stents convencionales (SC), se han descrito varios riesgos estrechamente relacionados con la propia jaula metálica del stent y los polímeros que incorporan2. Por esta razón, en los últimos años ha rejuvenecido el interés por las estrategias y tecnologías alternativas, en busca de promover el mecanismo de reparación después de implantar el stent. En general, un SLF es la combinación de una plataforma (con diferentes aleaciones) que sirve de andamiaje del vaso, un recubrimiento polimérico (duradero o bioabsorbible) con la adición de ciertos copolímeros que proporcionan el grado de tromborresistencia y hemocompatibilidad del stent y el fármaco que se irá liberando que proporciona la capacidad antiproliferativa del dispositivo. En este contexto tecnológico, se ha diseñado el stent bioactivo de óxido nítrico (SB-ON Titan-2®, Hexacath; París, Francia) que, sin ser un SLF, se presenta como una alternativa segura y factible a estos y los propios SC3.
En los artículos de López-Mínguez et al4 y Tuomainen et al5 publicados en Revista Española de Cardiología, se describen los resultados de 3 estudios y un metaanálisis4–7 que han evaluado la eficacia y la seguridad del SB-ON frente a SLF en 2 contextos clínicos diferentes: síndrome coronario agudo con elevación del segmento ST (SCACEST) (TITAX-AMI6 y BASE-ACS7) y diabetes mellitus (TITANIC XV4). Tuomainen et al5 describen un análisis conjunto de los pacientes con SCACEST de los estudios TITAX-AMI y BASE–ACS. Específicamente, en el estudio TITAX-AMI6 se comparó la seguridad y la eficacia del SB-ON frente a un SLF de primera generación recubierto de paclitaxel (TAXUS Liberte®, Boston Scientific; Natick, Massachusetts, Estados Unidos). En los estudios BASE–ACS y TITANIC XV, en cambio, se comparó el SB-ON frente a un SLF de segunda generación con plataforma de cromo-cobalto recubierto de everolimus (XIENCE V®, Abbott Vascular; Santa Clara, California, Estados Unidos). En general, en los 3 estudios se confirma el grado de seguridad del stent SB-ON, con tasas de trombosis y de infarto de miocardio muy bajas durante el seguimiento, que es de 2 años en los estudios llevados a cabo en el contexto de SCACEST y de 12 meses en el estudio realizado en diabéticos.
Mención aparte merece la evaluación de la eficacia relativa del SB-ON comparada con los SLF. En el estudio TITAX-AMI6 se demostró superioridad del SB-ON sobre el SLF TAXUS® por una reducción de la mortalidad cardiaca, los reinfartos y las trombosis definitivas a los 2 años. Se confirmaron en este estudio los riesgos a largo plazo de los SLF de primera generación2. En este sentido, estos SLF ya no están en el mercado y han sido remplazados por nuevos dispositivos más seguros y eficaces. Los resultados de los SB-ON en comparación con los SLF de segunda generación recubiertos de everolimus son más controvertidos. En el estudio BASE-ACS7, el SB-ON resultó no inferior al SLF XIENCE® en cuanto a la aparición de eventos cardiacos adversos mayores. La tasa de reinfarto fue menor con el SB-ON (el 2,2 frente al 5,9%; p = 0,007). Estos hallazgos se corroboran en el análisis conjunto presentado en Revista Española de Cardiología5. Sin embargo, antes de asumir estos resultados debemos hacer una serie de consideraciones.
En primer lugar, en el estudio BASE-ACS el número de pacientes con infarto de miocardio con elevación del segmento ST tratados con el SLF de segunda generación (XIENCE®) es muy pequeño (n = 159) y en el análisis conjunto los resultados se evalúan junto a 97 pacientes tratados con SLF de primera generación (TAXUS®). Por lo tanto, podemos enfrentarnos a un problema de variables de confusión (SLF de primera y de segunda generación) y a otro de falta de potencia estadística con un riesgo beta elevado (resultados debidos al azar). Por otro lado, estos resultados deberían interpretarse a la luz del estudio EXAMINATION8 y de un metanálisis en red recientemente publicado de pacientes con infarto de miocardio con elevación del segmento ST9. El estudio EXAMINATION distribuyó aleatoriamente a más de 1.500 pacientes con SCACEST a SC o SLF (XIENCE®). Aunque el criterio orientado al paciente (variable combinada de muerte por cualquier causa, cualquier reinfarto de miocardio y cualquier nueva revascularización) no se redujo al año, la tasa de revascularización del vaso tratado y, lo más interesante, la tasa de trombosis del stent se redujeron significativamente por el uso del SLF. Además, la tasa general de reinfarto en el grupo de SLF fue tan solo del 1,1%. Estos resultados se han mantenido en el seguimiento a 2 años recientemente publicado10. Asimismo, un metanálisis en red que incluyó 22 estudios aleatorizados y 12.453 pacientes concluyó que los SLF (liberadores de everolimus y con plataforma de cromo-cobalto) se asociaban a unas tasas significativamente más bajas de muerte cardiaca o infarto de miocardio y de trombosis de stent que los SC9. Estas diferencias eran aparentes ya a los 30 días y se mantenían hasta los 2 años de seguimiento. Además, estos SLF de segunda generación presentaban también una tasa de trombosis del stent menor que la de los SLF de primera generación liberadores de paclitaxel. Recientemente, un análisis comparativo de 117.762 pacientes-año demostró que el stent más seguro (probabilidad > 86%) es el SLF de cromo-cobalto liberador de everolimus comparado con los otros SLF y los SC11. Por todo ello, son llamativas las elevadas tasas de reinfarto y de trombosis de stent registradas en el estudio BASE-ACS (el 5,9 y el 2,7% respectivamente) con el uso del SLF de everolimus. Además del problema del pequeño tamaño muestral ya mencionado, las definiciones de infarto de miocardio aplicadas en cada ensayo son diferentes. Mientras que en el EXAMINATION se utilizó la definición de la Organización Mundial de la Salud ampliada12, en el estudio BASE-ACS se utilizó una clasificación de la Organización Mundial de la Salud previa, lo que probablemente tiende a sobrestimar la tasa de infarto de miocardio, sobre todo en el contexto de un paciente con SCACEST. Otro aspecto que tener en cuenta es que la diferencia en la tasa de infarto de miocardio entre estudios aparece precozmente después del implante del stent. A este respecto, los autores del estudio BASE-ACS informaron de varios factores relacionados con la aparición de trombosis definitiva del stent7. En primer lugar, el uso de bivalirudina como único anticoagulante se asoció con la trombosis del stent en hasta el 30% de los casos del grupo de SLF, lo que confirma los datos ya conocidos de incremento de trombosis de stent con bivalirudina en monoterapia del estudio HORIZONS-AMI13. Además, se describe una serie de cuestiones técnicas (disección distal, subexpansión del stent, etc.) como relacionadas también con la aparición de trombosis del SLF. Por lo tanto, en una cohorte de pacientes pequeña puede ser difícil llegar a conclusiones definitivas acerca de la seguridad o la eficacia de un tipo de stent sobre otro cuando surgen problemas farmacológicos o técnicos en un porcentaje relevante de los casos.
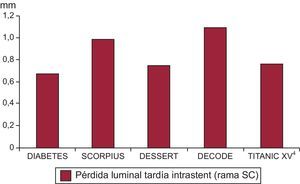
Finalmente, el estudio TITANIC XV4 demostró que, en diabéticos, el SLF de everolimus con plataforma de cromo-cobalto era superior al SB-ON al año de seguimiento en cuanto a eventos cardiacos adversos mayores y reestenosis clínica y angiográfica. Este beneficio era más importante en los pacientes diabéticos insulinodependientes. Las tasas de reestenosis del SB-ON eran parecidas a las de otros SC en estudios aleatorizados en el mismo contexto clínico14 (figura). Probablemente, la diabetes mellitus siga siendo uno de los escenarios en que los SLF tienen un papel más importante, por su mayor capacidad de inhibir la proliferación neointimal tras el daño producido durante la revascularización.
Pérdida luminal tardía del stent en los grupos tratados con stent convencional en los ensayos aleatorizados sobre pacientes diabéticos. DECODE: A Randomized Study With the Sirolimus-eluting BX-VelocityTM Balloon Expandable Stent in the Treatment of Diabetic Patients With Native Coronary Artery Lesions; DESSERT: The Diabetes Drug Eluting Sirolimus Stent Experience in Restenosis Trial; DIABETES: The Diabetes and Sirolimus-eluting Stent Trial; SC: stent convencional; SCORPIUS: German Multicenter Randomized Single Blind Study of the CYPHER Sirolimus-eluting Stent in the Treatment of Diabetic Patients With De Novo Native Coronary Artery Lesions.
En el contexto de las lesiones trombóticas propias del SCACEST, el stent liberador de everolimus es seguramente el estándar actual. Sin embargo, uno puede pensar si realmente es necesaria una jaula metálica para el tratamiento de estas lesiones normalmente blandas y con poco contenido aterosclerótico de base, aunque con gran componente trombótico. Los dispositivos vasculares totalmente biorreabsorbibles se perfilan como una alternativa prometedora, pues permiten que el segmento coronario tratado pueda restaurar tras la reabsorción (a los 2 años aproximadamente) su capacidad vasomotora y su pulsatilidad tras el sellado de la placa vulnerable o rota15–17. El ensayo ABSORB STEMI: the TROFI II Study18, que compara el dispositivo vascular biorreabsorbible con el SLF de everolimus, está actualmente en curso y arrojará luz en el tratamiento percutáneo de este tipo de lesiones.
CONFLICTO DE INTERESESNinguno.