La insuficiencia mitral (IM) es una enfermedad frecuente (2 millones de personas en Estados Unidos), que está aumentando con el envejecimiento de la población y comporta un mal pronóstico1. La reconstrucción de la válvula mitral descrita por A. Carpentier hace 40 años2 se considera actualmente el patrón de referencia para el tratamiento quirúrgico de la IM. Las reglas fundamentales de las técnicas de Carpentier se basan en tres principios básicos: preservar o restablecer el movimiento pleno de las valvas, crear una superficie de coaptación grande y remodelar y estabilizar todo el anillo. En las condiciones actuales, el objetivo del cirujano ha dejado de ser corregir la regurgitación y ha pasado a ser tratar a un paciente durante el resto de su vida y restablecer una esperanza de vida similar a la de la población normal3. Sin embargo, aunque se pueda reparar casi todas las IM degenerativas, en la práctica clínica real la reparación mitral sólo se lleva a cabo en un 40-50% de los casos4. ¿Cómo puede mejorarse este porcentaje? Una parte de la solución radica en crear un equipo con un ecocardiografista (cardiólogo o anestesiólogo), que sea siempre el mismo y esté disponible cuando sea necesario, utilizar un aparato para este uso específico en el quirófano, con imágenes tridimensionales (3D) en tiempo real si es posible, y hablar un mismo lenguaje, con respeto mutuo y honestidad: ¡esa es la definición exacta del mejor amigo!
En el campo de la reparación mitral, el ecocardiografista tiene las dos funciones principales siguientes:
• Guiar la intervención quirúrgica, determinando el momento apropiado para la cirugía basándose en tres parámetros ecográficos: gravedad de la IM, función y dimensiones del ventrículo izquierdo (VI) y mecanismo (disfunción). Esto proporciona un mapa de carreteras, un GPS quirúrgico.
• Evaluar intraoperatoriamente el resultado funcional inmediato para alcanzar una reparación perfecta y como red de seguridad para evitar la reintervención. La ecocardiografía transesofágica (ETE) intraoperatoria debe ser sistemática en todas las reparaciones mitrales.
La ecocardiografía proporciona tres observaciones esenciales para el establecimiento de las indicaciones quirúrgicas basadas en las guías internacionales5, 6:
• Gravedad de la IM.
• Función y dimensiones del VI.
• Probabilidad de reparación, que depende del análisis de la válvula en la ecocardiografía, pero principalmente de la habilidad y la experiencia del cirujano.
Estos datos suelen obtenerse mediante una ecocardiografía transtorácica o ETE preoperatoria si el paciente tiene mala ecogenicidad o si la IM se debe a endocarditis. Sin embargo, la ETE bidimensional (2D) o 3D intraoperatoria previa a la conexión de la bomba es imprescindible y debe comentarse con el ecocardiografista inmediatamente antes de la cirugía.
Severidad de la insuficiencia mitralSe prefiere utilizar la cuantificación por Doppler de la IM que se basa en el cálculo realizado con el método de área de superficie de isovelocidad proximal (PISA) del volumen de regurgitación (que indica la sobrecarga de volumen) y el orificio de regurgitación efectivo (gravedad de la lesión); cuando se emplea Doppler color, otro criterio importante es la anchura de la vena contracta (la parte más estrecha del chorro). El clínico debe diferenciar los criterios de severidad utilizados para definir la IM degenerativa u orgánica de los empleados para la IM isquémica/funcional (Tabla 1).
Tabla 1. Criterios ecográficos de insuficiencia mitral severa
| Orgánica (degenerativa) | Isquémica o funcional | |
| Orificio de regurgitación efectivo | 40mm2 | 20mm2 |
| Volumen de regurgitación | 60ml por latido | 30ml por latido |
| Vena contracta | 7 mm | 4 mm |
Es esencial tener presente la correlación entre la severidad de la IM y el pronóstico: los pacientes > 50 años con IM orgánica grave (orificio de regurgitación efectivo [ORE] > 40mm2) presentan un aumento del riesgo de mortalidad (tasa anual del 6%); es interesante señalar que un artículo reciente7 subraya el pronóstico adverso de la IM no grave, al indicar que durante el seguimiento (media, 8,6 años) el 52% de los pacientes presentaron un empeoramiento de la IM o una disfunción de novo del VI. Los autores recomiendan revisar las guías e identificar desencadenantes más tempranos para considerar el tratamiento quirúrgico.
Los pacientes con IM isquémica y un ORE > 20 mm2 tienen un aumento de aproximadamente 2 veces del riesgo de mortalidad y un aumento de 4 veces del riesgo de insuficiencia cardiaca en comparación con los pacientes con una disfunción VI isquémica similar pero sin IM.
Función y dimensiones del ventrículo izquierdoSabemos que la fracción de eyección (FE) constituye un criterio imperfecto en la IM severa (sobrestimación). Sin embargo, este es el criterio principal utilizado en las publicaciones: los pacientes con una disfunción del VI preoperatoria manifiesta tienen un aumento de la mortalidad postoperatoria, especialmente aquellos con una FE<50%. Generalmente, se produce una reducción postoperatoria temprana del 10% en la FE. Sin embargo, un 25-30% de los pacientes con IM presentan disfunción del VI postoperatoria, en especial los que tienen una FE preoperatoria < 60% o un diámetro telesistólico (DTS) de al menos 40-45 mm. Una publicación reciente subraya el uso del DTS como predictor desencadenante8, al mostrar que un DTS ≤ 40 mm se asocia de manera independiente a un aumento de la mortalidad total (razón de riesgos=1,86) con el tratamiento médico y tras la cirugía.
El objetivo principal de los clínicos es detectar el crecimiento o la disfunción del VI más precozmente mediante la ecocardiografía y remitir a los pacientes a un cirujano experto en reparación mitral, con objeto de preservar o mejorar la función del VI y la supervivencia tras la cirugía y evitar incrementar la importante e inaceptable proporción de pacientes (49%) con IM sintomática severa que no son remitidos a cirujanos debido a disfunción del VI severa9. Se sabe también que incluso los pacientes con una FE normal tienen disfunción estructural (aumento del estrés oxidativo y degeneración miofibrilar de los miocardiocitos) que se detecta en la histología10. Este es el motivo de que recomendemos la cirugía temprana en la IM degenerativa incluso en pacientes asintomáticos cuando se operan en centros de excelencia en esta intervención, tienen una baja mortalidad operatoria (< 1%) y un alto porcentaje de reparación (> 80-90%) con empleo sistemático de ETE intraoperatoria para evitar la IM residual11, 12.
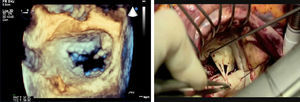
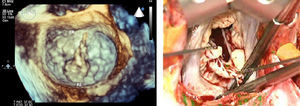
Probabilidad de reparación y análisis valvular ecográfico 13El análisis valvular es esencial para determinar la factibilidad de la reparación según la capacitación y la experiencia del cirujano. Requiere una labor de equipo, con el empleo de un lenguaje común basado en la tríada fisiopatológica y el enfoque funcional. Debe haber una distinción clara en el informe de ecocardiografía entre la etiología (es decir, la causa de la enfermedad), las lesiones (las consecuencias de la enfermedad) y la disfunción (las consecuencias de las lesiones). La disfunción es un elemento esencial, ya que es el principio básico del enfoque funcional que permite una simplificación de la toma de decisiones, y puede evaluarse bien con la ecocardiografía puesto que se basa en el movimiento de las valvas (tipo I: normal; tipo II: excesivo o prolapso; tipo III: restrictivo, en diástole IIIa, o en sístole IIIb). El ecocardiografista tiene también el deber de localizar la disfunción (análisis segmentario) con objeto de determinar cuál es la valva afectada. La ecocardiografía 2D es apropiada para definir el tipo de disfunción. La ETE 2D, pero sobre todo la 3D, en tiempo real, es un instrumento espectacular para determinar el análisis segmentario, en especial para el prolapso comisural (Figura 1). Para el prolapso P2 frecuente, la ecocardiografía 3D permite evaluar la anchura del prolapso y la extensión de las indentaciones (Figura 2).
Figura 1. Prolapso comisural posterior. Izquierda: ecocardiografía transesofágica tridimensional en tiempo real. Derecha: imagen quirúrgica.
Figura 2. Prolapso P2. Izquierda: ecocardiografía transesofágica tridimensional en tiempo real. Derecha: imagen quirúrgica.
La finalidad principal y el objetivo del cirujano al planificar una reparación valvular es corregir la disfunción. La ecocardiografía no es el mejor instrumento para diagnosticar lesiones como la rotura o elongación de cuerdas tendinosas; de hecho, es frecuente que no se diagnostique la elongación de las cuerdas. El análisis de las lesiones puede ser evaluado visualmente de manera adecuada por el cirujano. Este análisis es esencial para elegir las técnicas apropiadas según el principio de Carpentier de «una lesión, una técnica».
Deben realizarse también las siguientes determinaciones:
• Altura de A2, que está correlacionada con el tamaño del anillo y la etiología (> 34mm para Barlow).
• Diámetro del anillo tricuspídeo en diástole, para determinar si será necesaria una reparación tricuspídea (> 40mm).
Según el grado de disfunción (prolapso localizado o extenso), el cirujano puede evaluar la dificultad de la reparación en relación con sus propias capacitación y experiencia.
UN INSTRUMENTO PARA EVALUAR EL RESULTADO DE LA REPARACIÓNLa ETE intraoperatoria es imprescindible en todas las reparaciones de la válvula mitral. Permite realizar una evaluación de los resultados funcionales inmediatos: IM residual, factores de reintervención, movimiento anterior sistólico y otras complicaciones como disfunción del VI, lesión de la arteria circunfleja, punto en valva aórtica o comunicación interauricular.
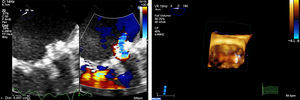
La IM residual es un resultado inaceptable, excepto si la regurgitación es leve y central debida a irregularidades de las valvas. Más allá de la gravedad, el objetivo de la ecocardiografía es determinar el mecanismo exacto y en especial identificar el chorro valvar y el análisis segmentario; la ETE en color, 3D y en tiempo real muestra una clara superioridad respecto al análisis 2D para este objetivo (Figura 3).
Figura 3. Insuficiencia mitral residual intraoperatoria. Izquierda: imagen bidimensional en color. Derecha: imagen tridimensional en color.
En el movimiento anterior sistólico, la ecocardiografía determina si es necesario llenar el corazón o suspender los fármacos y mide la altura de las valvas posterior y anterior (si el anillo es demasiado pequeño).
En conclusión, el ecocardiografista es el mejor amigo del cirujano que realiza reparaciones mitrales, pero también del paciente, puesto que ayuda a elegir el momento adecuado para la cirugía, predice qué técnicas utilizar y aporta una vigilancia intraoperatoria del resultado con objeto de evitar reintervenciones. ¿Se puede esperar más del mejor amigo?
Conflicto de interesesEl Dr. Berrebi es consultor de Edwards Lifesciences y Philips Healthcare.
Full English text available from: www.revespcardiol.org
Autor para correspondencia: Service de Chirurgie Cardio-Vasculaire, Hôpital Européen Georges Pompidou, 20 rue Leblanc, 75015 París, Francia. alainberrebi@hotmail.com