Las neoplasias malignas son la segunda causa de muerte en los países desarrollados, por detrás de las enfermedades cardiovasculares, y ambas entidades tienen factores en común.
MétodosEstudio prospectivo de todos los pacientes ingresados por un síndrome coronario agudo en el que se evaluó la prevalencia de neoplasias y la incidencia tras el alta.
ResultadosLa prevalencia de neoplasias en los 1.819 pacientes incluidos fue del 3,4% y el 41,9% de los casos se consideraron libres de enfermedad. Entre los 1.731 pacientes dados de alta, la incidencia fue 3,1% (53 casos) y las localizaciones más frecuentes fueron colon, pulmón, vejiga y páncreas. Los pacientes con neoplasias prevalentes presentaron más edad, comorbilidades y complicaciones. No se observaron diferencias en el porcentaje de revascularización, pero sí menor uso de stents farmacoactivos en los pacientes con neoplasias prevalentes. Durante el seguimiento, la mediana de tiempo hasta el diagnóstico de nuevas neoplasias fue de 25 meses y el análisis multivariante identificó como factores independientes la edad y el ser fumador o exfumador. La mortalidad por cualquier causa tras el alta fue muy superior en los pacientes con neoplasias incidentes (64,2%) o prevalentes (40,0%). El análisis multivariante mostró que en las neoplasias prevalentes e incidentes se multiplicaba por 4 el riesgo de mortalidad por cualquier causa.
ConclusionesEl 3,8% de los pacientes tuvieron neoplasias prevalentes y menos del 50% se consideraban curadas en el momento del ingreso. La incidencia de nuevas neoplasias fue del 3,4% y ambas formas de neoplasias empeoraron mucho el pronóstico a largo plazo.
Palabras clave
Palabras clave
El cáncer es la segunda causa de muerte en el mundo por detrás de las enfermedades cardiovasculares1,2. A diferencia de estas últimas, la incidencia de enfermedades malignas ha aumentado en las últimas décadas mientras que la mortalidad se ha reducido de forma muy poco significativa y tan solo durante la última década3. En el año 2012 se produjeron más de 3 millones y medio de nuevos casos de cáncer en Europa y casi 2 millones de fallecimientos por estas enfermedades4. Los datos actualizados de REDECAN (Red Española de Registros de Cáncer) en España muestran que las neoplasias más frecuentes en los varones son próstata, colon, pulmón y vejiga y en las mujeres mama, colon, útero y pulmón5; lo cual coincide con los grandes registros llevados a cabo en Europa4 y Estados Unidos3.
Las enfermedades cardiovasculares y las neoplasias comparten algunos factores de riesgo, por lo que no es infrecuente que aparezcan de forma conjunta en una misma persona6. En los últimos años ha crecido el interés por la incidencia y la mortalidad por enfermedades cardiovasculares en los pacientes tratados por neoplasias observándose que hasta el 30% de los fallecimientos pueden ser de causa cardiovascular7,8. Por el contrario, la prevalencia y valor pronóstico de neoplasias en pacientes con síndrome coronario agudo (SCA) en España apenas se ha estudiado9–11; como tampoco se ha descrito la incidencia de neoplasias de novo durante el seguimiento posterior. El objetivo de este estudio fue describir la prevalencia y los tipos de neoplasias presentes en los pacientes que ingresan por un SCA para, posteriormente, analizar la incidencia de nuevas neoplasias durante el seguimiento.
MÉTODOSDiseño del estudioEstudio prospectivo llevado a cabo en un único centro en el que se incluyó a todos los pacientes consecutivos ingresados por SCA en un periodo de 7 años, que consiguió una cohorte de 1.819 pacientes. Se consideró neoplasia prevalente en el momento del ingreso cuando constaba tal antecedente en la historia clínica y en estos casos se recogió la fecha del diagnóstico, la localización, los tratamientos específicos recibidos y si se consideraba curada. Se consideró neoplasia incidente tras el alta cuando se llegó al diagnóstico de malignidad tras el alta hospitalaria y se recogió la fecha del diagnóstico, la localización y el tipo. Durante el ingreso, se registraron los diagnósticos principales, los antecedentes previos, los factores de riesgo cardiovascular, los tratamientos, las exploraciones complementarias realizadas y las complicaciones trombóticas o hemorrágicas observadas durante el ingreso. Se consideraron antecedentes de diabetes mellitus, dislipemia o hipertensión arterial cuando los pacientes recibían tratamiento específico o referían haber sido diagnosticados previamente. El filtrado glomerular se estimó a partir de los valores séricos de creatinina mediante la ecuación Modification of Diet in Renal Disease Study12. Se aceptó como antecedente de enfermedad pulmonar obstructiva crónica la presencia de este diagnóstico en la historia clínica o la utilización de medicación específica. El análisis conjunto de las comorbilidades se realizó mediante el índice de Charlson adaptado a pacientes con cardiopatía isquémica13.
El seguimiento de los pacientes se llevó a cabo mediante la revisión de las historias clínicas, su historial clínico informatizado (tanto de atención primaria como de consultas al servicio de urgencias) y de forma telefónica. El objetivo primario durante el seguimiento fue la mortalidad por causa cardiovascular y la mortalidad por cualquier causa fue el objetivo secundario.
Análisis estadísticoEl análisis estadístico se llevó a cabo con el programa STATA 14.2 y el paquete estadístico R. Las variables cualitativas se evaluaron mediante χ2 y el test de Fisher cuando fue preciso; las variables cuantitativas se compararon mediante la t de Student y ANOVA (análisis de la varianza). Al comprobarse la colinealidad de la edad con el índice de Charlson y la puntuación GRACE, se categorizó la edad hasta obtener el valor en el que desaparecía el efecto (> 75 años).
Los objetivos analizados durante el seguimiento fueron, en primer lugar, la incidencia de neoplasias y, en segundo, el pronóstico en función de si los pacientes habían desarrollado o no neoplasias y si presentaban o no neoplasias en el momento del ingreso por el SCA. Para este segundo aspecto se analizó la mortalidad por cualquier causa, por causa cardiovascular y por causa no cardiovascular. Dado que la incidencia de neoplasias podría verse afectada por el fallecimiento de los pacientes e inducir un posible sesgo en el análisis de la incidencia y los predictores, se llevó a cabo un análisis de riesgos competitivos según la metodología recomendada por Fine y Gray14. Para la selección de las variables se utilizó el método de inclusión. Se incluyó la edad, sexo, todos los factores de riesgo, la presencia de insuficiencia cardiaca, cardiopatía isquémica, fibrilación auricular o accidente vascular cerebral previos, los tratamientos al alta y la revascularización coronaria. Se presentan las tasas de incidencia acumulada para neoplasia prevalente y, para la variable fumador/exfumador en forma de curvas, y las diferencias se testan mediante el método de Gray. Los resultados del análisis multivariante se presentan como subdistribution hazard ratio (sHR) con sus correspondientes intervalos de confianza del 95% (IC95%). El requisito de proporcionalidad se verificó mediante la técnica de residuos de Schoenfeld y el estadístico C se presenta como medida de calibración del modelo.
La incidencia de neoplasias es un evento intermedio entre el inicio del seguimiento y la muerte como evento final, lo cual obligó a la utilización de los modelos de Markov para multiestados. Se crearon 3 estados (o eventos longitudinales no terminales): a) no cáncer; b) cáncer prevalente, y c) cáncer incidente. Para el análisis de la mortalidad total, esta se adicionó como un cuarto estado (absorbente); para el análisis de muerte cardiovascular y no cardiovascular, estas se asignaron dentro del mismo modelo como estados 4 y 5 (absorbente). De esta manera, los resultados de las formas específicas de mortalidad se encuentran mutuamente ajustados por el efecto de los riesgos competitivos que la una ejerce sobre la otra. Los resultados obtenidos corresponden a las instantaneous transition hazard ratios, que son equivalentes a las HR del análisis tradicional de supervivencia. Para efectuar el análisis se usó el paquete «msm»15. En todos los análisis se atribuyó significación estadística a valores de p<0,05.
RESULTADOSPrevalencia de neoplasias en el momento del ingresoComo se muestra en la tabla 1, la prevalencia de neoplasias en el momento del ingreso por SCA fue del 3,4% (IC95%, 2,7-4,4) y las localizaciones más frecuentes fueron colon, vejiga, pulmón y próstata. La mediana entre el diagnóstico de la neoplasia y el SCA fue de 5,5 años (rango intercuartílico, 2,0-10,0). Entre estos pacientes, el antecedente de cirugía específica por el cáncer era del 74,2%, el de quimioterapia del 46,8% y el de radioterapia del 12,9%. El 41,9% de los casos se consideraron libres de enfermedad en el momento de ingreso por SCA.
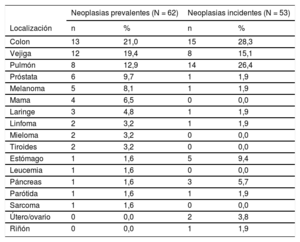
Descripción de las neoplasias presentes en el momento del ingreso por síndrome coronario agudo y los nuevos casos detectados durante el seguimiento
| Neoplasias prevalentes (N = 62) | Neoplasias incidentes (N = 53) | |||
|---|---|---|---|---|
| Localización | n | % | n | % |
| Colon | 13 | 21,0 | 15 | 28,3 |
| Vejiga | 12 | 19,4 | 8 | 15,1 |
| Pulmón | 8 | 12,9 | 14 | 26,4 |
| Próstata | 6 | 9,7 | 1 | 1,9 |
| Melanoma | 5 | 8,1 | 1 | 1,9 |
| Mama | 4 | 6,5 | 0 | 0,0 |
| Laringe | 3 | 4,8 | 1 | 1,9 |
| Linfoma | 2 | 3,2 | 1 | 1,9 |
| Mieloma | 2 | 3,2 | 0 | 0,0 |
| Tiroides | 2 | 3,2 | 0 | 0,0 |
| Estómago | 1 | 1,6 | 5 | 9,4 |
| Leucemia | 1 | 1,6 | 0 | 0,0 |
| Páncreas | 1 | 1,6 | 3 | 5,7 |
| Parótida | 1 | 1,6 | 1 | 1,9 |
| Sarcoma | 1 | 1,6 | 0 | 0,0 |
| Útero/ovario | 0 | 0,0 | 2 | 3,8 |
| Riñón | 0 | 0,0 | 1 | 1,9 |
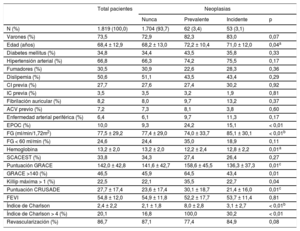
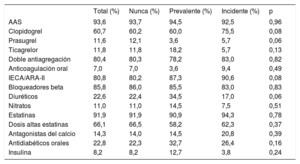
Como se muestra en la tabla 2, los pacientes con neoplasias prevalentes presentaron valores superiores en edad media, escalas Charlson, GRACE y CRUSADE y valores significativamente inferiores de hemoglobina; sin que se observasen diferencias en el resto de variables clínicas o del SCA. La tasa global de revascularización fue del 86,7% y no se observaron diferencias entre los 3 grupos, aunque sí fue significativamente inferior el uso de stents farmacoactivos en los pacientes con neoplasias prevalentes frente al resto (37,7 frente a 60,4%; p < 0,01). Tal como se muestra en la tabla 3, no se observaron diferencias en los fármacos recomendados en el momento entre los 3 grupos de pacientes.
Características generales de los pacientes en función de la presencia y/o incidencia de neoplasias
| Total pacientes | Neoplasias | ||||
|---|---|---|---|---|---|
| Nunca | Prevalente | Incidente | p | ||
| N (%) | 1.819 (100,0) | 1.704 (93,7) | 62 (3,4) | 53 (3,1) | |
| Varones (%) | 73,5 | 72,9 | 82,3 | 83,0 | 0,07 |
| Edad (años) | 68,4 ± 12,9 | 68,2 ± 13,0 | 72,2 ± 10,4 | 71,0 ± 12,0 | 0,04a |
| Diabetes mellitus (%) | 34,8 | 34,4 | 43,5 | 35,8 | 0,33 |
| Hipertensión arterial (%) | 66,8 | 66,3 | 74,2 | 75,5 | 0,17 |
| Fumadores (%) | 30,5 | 30,9 | 22,6 | 28,3 | 0,36 |
| Dislipemia (%) | 50,6 | 51,1 | 43,5 | 43,4 | 0,29 |
| CI previa (%) | 27,7 | 27,6 | 27,4 | 30,2 | 0,92 |
| IC previa (%) | 3,5 | 3,5 | 3,2 | 1,9 | 0,81 |
| Fibrilación auricular (%) | 8,2 | 8,0 | 9,7 | 13,2 | 0,37 |
| ACV previo (%) | 7,2 | 7,3 | 8,1 | 3,8 | 0,60 |
| Enfermedad arterial periférica (%) | 6,4 | 6,1 | 9,7 | 11,3 | 0,17 |
| EPOC (%) | 10,0 | 9,3 | 24,2 | 15,1 | < 0,01 |
| FG (ml/min/1,72m2) | 77,5 ± 29,2 | 77,4 ± 29,0 | 74,0 ± 33,7 | 85,1 ± 30,1 | < 0,01b |
| FG < 60 ml/min (%) | 24,6 | 24,4 | 35,0 | 18,9 | 0,11 |
| Hemoglobina | 13,2 ± 2,0 | 13,2 ± 2,0 | 12,2 ± 2,4 | 12,8 ± 2,2 | 0,01a |
| SCACEST (%) | 33,8 | 34,3 | 27,4 | 26,4 | 0,27 |
| Puntuación GRACE | 142,0 ± 42,8 | 141,6 ± 42,7 | 158,6 ± 45,5 | 136,3 ± 37,3 | 0,01c |
| GRACE >140 (%) | 46,5 | 45,9 | 64,5 | 43,4 | 0,01 |
| Killip máxima > 1 (%) | 22,5 | 22,1 | 35,5 | 22,7 | 0,04 |
| Puntuación CRUSADE | 27,7 ± 17,4 | 23,6 ± 17,4 | 30,1 ± 18,7 | 21,4 ± 16,0 | 0,01c |
| FEVI | 54,8 ± 12,0 | 54,9 ± 11,8 | 52,2 ± 17,7 | 53,7 ± 11,4 | 0,81 |
| Índice de Charlson | 2,4 ± 2,2 | 2,1 ± 1,8 | 8,0 ± 2,8 | 3,1 ± 2,7 | < 0,01b |
| Índice de Charlson > 4 (%) | 20,1 | 16,8 | 100,0 | 30,2 | < 0,01 |
| Revascularización (%) | 86,7 | 87,1 | 77,4 | 84,9 | 0,08 |
ACV: accidente cerebrovascular; CI: cardiopatía isquémica; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; FG: filtrado glomerular; IC: insuficiencia cardiaca; SCACEST: síndrome coronario agudo con elevación del segmento ST.
Tratamientos al alta de los pacientes de cada periodo
| Total (%) | Nunca (%) | Prevalente (%) | Incidente (%) | p | |
|---|---|---|---|---|---|
| AAS | 93,6 | 93,7 | 94,5 | 92,5 | 0,96 |
| Clopidogrel | 60,7 | 60,2 | 60,0 | 75,5 | 0,08 |
| Prasugrel | 11,6 | 12,1 | 3,6 | 5,7 | 0,06 |
| Ticagrelor | 11,8 | 11,8 | 18,2 | 5,7 | 0,13 |
| Doble antiagregación | 80,4 | 80,3 | 78,2 | 83,0 | 0,82 |
| Anticoagulación oral | 7,0 | 7,0 | 3,6 | 9,4 | 0,49 |
| IECA/ARA-II | 80,8 | 80,2 | 87,3 | 90,6 | 0,08 |
| Bloqueadores beta | 85,8 | 86,0 | 85,5 | 83,0 | 0,83 |
| Diuréticos | 22,6 | 22,4 | 34,5 | 17,0 | 0,06 |
| Nitratos | 11,0 | 11,0 | 14,5 | 7,5 | 0,51 |
| Estatinas | 91,9 | 91,9 | 90,9 | 94,3 | 0,78 |
| Dosis altas estatinas | 66,1 | 66,5 | 58,2 | 62,3 | 0,37 |
| Antagonistas del calcio | 14,3 | 14,0 | 14,5 | 20,8 | 0,39 |
| Antidiabéticos orales | 22,8 | 22,3 | 32,7 | 26,4 | 0,16 |
| Insulina | 8,2 | 8,2 | 12,7 | 3,8 | 0,24 |
AAS: ácido acetilsalicílico; ARA: antagonistas del receptor de la angiotensina II; IECA: inhibidor de la enzima de conversión de la angiotensina.
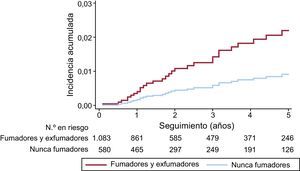
Se consiguió el seguimiento tras el alta en el 95,1% de la cohorte, con una mediana de 33,0 meses (rango intercuartílico, 18,0-48,0). Se registraron 53 nuevos casos de cáncer entre los 1.731 pacientes dados de alta, lo que supuso una incidencia del 3,1% (IC95%, 2,4-4,0) cuyas localizaciones más frecuentes fueron colon, pulmón, vejiga y páncreas. La mediana de tiempo hasta la aparición de nuevas neoplasias fue de 25,0 meses (rango intercuartílico, 12,0-56,0). El análisis multivariante —ajustado por edad, sexo, factores de riesgo, cardiopatías previas, revascularización, fracción de eyección y tratamientos recibidos al alta— identificó la edad (sHR = 1,03; IC95%, 1,01-1,06; p = 0,01) y ser fumador o exfumador (sHR = 2,68; IC95%, 1,11-6,49; p = 0,03) como las variables asociadas al desarrollo de nuevas neoplasias (figura 1). El estadístico C del modelo multivariante fue de 0,672.
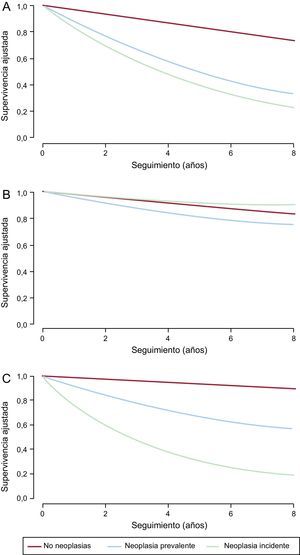
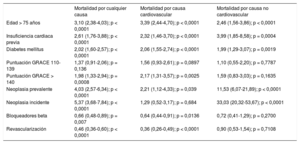
Mortalidad a largo plazoDurante el seguimiento fallecieron 280 pacientes de los 1.731 pacientes dados de alta; lo que representa una mortalidad por cualquier causa del 16,2% (IC95%, 14,5-18,0) que fue muy superior en los pacientes con neoplasias incidentes (64,2%) o prevalentes (40,0%), tal y como se muestra en la figura 2A; el 58,5% de los fallecimientos de los pacientes con neoplasias incidentes se atribuyeron directamente al cáncer, mientras que en los pacientes con neoplasias prevalentes fue del 21,8%. La mortalidad por causa cardiovascular fue del 11,2% (IC95%, 9,8-12,8) y fue superior en los pacientes con neoplasias ya presentes en el momento del SCA, pero no en los pacientes con neoplasias incidentes (figura 2B). Ambos tipos de neoplasias, especialmente las de nueva aparición tras el SCA, mostraron una elevada mortalidad por causa no cardiovascular (figura 2C). El análisis multivariante mostró que en las neoplasias prevalentes e incidentes se multiplicaban por 4 y 5, respectivamente, el riesgo de mortalidad por cualquier causa (tabla 4); el único tipo de neoplasias que se asociaron con mayor mortalidad cardiovascular fueron las presentes en el momento del SCA, aunque ambos tipos mostraron una asociación muy elevada con la mortalidad por causas no cardiovasculares.
Resultados del análisis multivariante
| Mortalidad por cualquier causa | Mortalidad por causa cardiovascular | Mortalidad por causa no cardiovascular | |
|---|---|---|---|
| Edad > 75 años | 3,10 (2,38-4,03); p < 0,0001 | 3,39 (2,44-4,70); p < 0,0001 | 2,46 (1,56-3,86); p < 0,0001 |
| Insuficiencia cardiaca previa | 2,61 (1,76-3,88); p < 0,0001 | 2,32 (1,46-3,70); p < 0,0001 | 3,99 (1,85-8,58); p = 0,0004 |
| Diabetes mellitus | 2,02 (1,60-2,57); p < 0,0001 | 2,06 (1,55-2,74); p < 0,0001 | 1,99 (1,29-3,07); p = 0,0019 |
| Puntuación GRACE 110-139 | 1,37 (0,91-2,06); p = 0,136 | 1,56 (0,93-2,61); p = 0,0897 | 1,10 (0,55-2,20); p = 0,7787 |
| Puntuación GRACE > 140 | 1,98 (1,33-2,94); p = 0,0008 | 2,17 (1,31-3,57); p = 0,0025 | 1,59 (0,83-3,03); p = 0,1635 |
| Neoplasia prevalente | 4,03 (2,57-6,34); p < 0,0001 | 2,21 (1,12-4,33); p = 0,039 | 11,53 (6,07-21,89); p < 0,0001 |
| Neoplasia incidente | 5,37 (3,68-7,84); p < 0,0001 | 1,29 (0,52-3,17); p = 0,684 | 33,03 (20,32-53,67); p < 0,0001 |
| Bloqueadores beta | 0,66 (0,48-0,89); p = 0,007 | 0,64 (0,44-0,91); p = 0,0136 | 0,72 (0,41-1,29); p = 0,2700 |
| Revascularización | 0,46 (0,36-0,60); p < 0,0001 | 0,36 (0,26-0,49); p < 0,0001 | 0,90 (0,53-1,54); p = 0,7108 |
Los datos de esta cohorte de pacientes con SCA muestran que la prevalencia e incidencias de neoplasias no son despreciables y, sobre todo, que ambos tipos se asocian a muy mal pronóstico. La prevalencia e incidencia de neoplasias en pacientes con SCA se ha estudiado muy poco y —dado que las características clínicas y la incidencia de complicaciones de la serie fueron muy similares a otros registros nacionales5,9–11,16 e internacionales3,4,17— hace pensar que los resultados de esta cohorte con más de 100 casos de neoplasias podrían ser válidos y representativos de la práctica clínica real.
La cardiopatía isquémica y las neoplasias tienen muchos factores de riesgo en común, por lo que no es extraordinario que ambas aparezcan de forma conjunta en un mismo paciente. El tabaquismo, el sedentarismo y la dieta inadecuada se han asociado a mayor incidencia de ambas enfermedades3,5,18–20 y actualmente se consideran uno de los grandes problemas de salud pública. Las estimaciones nacionales auguran un incremento de la incidencia de cáncer superior al 30% respecto a décadas pasadas, fundamentalmente debido al envejecimiento de la población y a los cambios en los factores de riesgo21. En el presente estudio se observa que el hecho de ser fumador o exfumador es uno de los principales factores de riesgo para el desarrollo de nuevas neoplasias tras el SCA, lo cual revela el impacto clave de este factor de riesgo para ambas entidades; además, 2 de las neoplasias incidentes más frecuentes en esta serie —pulmón y vejiga— se asocian directamente con el consumo de tabaco. El tabaquismo es uno de los principales factores de riesgo para la incidencia de SCA19,22, especialmente en gente joven23. El estudio INTERHEART demostró que el riesgo de presentar un infarto entre los fumadores es casi el triple respecto a los no fumadores (odds ratio [OR] = 2,87; IC95%, 2,58-3,19)24. Este estudio mostró, además, que los exfumadores con menos de 3 años de abstinencia presentaban un riesgo intermedio entre los fumadores y los nunca fumadores (OR = 1,87; IC95%, 1,55-2,24), así como un riesgo residual para la incidencia de SCA de casi 10 años. En este estudio no se valora la abstinencia de tabaco tras el SCA, aunque algunos datos nacionales han puesto de manifiesto que más del 15% de los pacientes continúan fumando después del primer año tras presentar un SCA25. Por otra parte, se ha descrito que los fumadores suelen ser más sedentarios y que tienen patrones dietéticos mucho más alejados de las recomendaciones cardiosaludables20. El hallazgo de la asociación del tabaquismo con la incidencia de nuevas neoplasias es muy congruente y refuerza la necesidad de abordar el tabaquismo en todo el espectro de la prevención cardiovascular, ya que diferentes publicaciones han puesto de manifiesto un repunte en el porcentaje de fumadores tanto en prevención primaria26 como en secundaria27.
Los pacientes con neoplasias prevalentes presentaron mayor mortalidad por causa cardiovascular, lo cual podría explicarse por las tasas inferiores de revascularización y de empleo de stents farmacoactivos; de hecho, los pacientes que no tenían neoplasias en el momento del ingreso por el SCA pero las desarrollaron posteriormente no presentaron mayor mortalidad cardiovascular. La revascularización —pero sobre todo el empleo de antiagregantes y stents farmacoactivos— suele ser una decisión complicada en presencia de comorbilidades, especialmente las que incrementan la incidencia de hemorragias. La revascularización, en sí misma, sí ha demostrado ser igual de eficaz en los pacientes con más comorbilidades28; si bien las neoplasias prevalentes y/o incidentes se han asociado de forma destacada a mayor incidencia de hemorragias digestivas29,30. En el documento de consenso de Cardio-Onco-Hematología de la Sociedad Española de Cardiología se presentan los factores de riesgo para presentar cardiotoxicidad por los tratamientos de las neoplasias y se especifica la cardiopatía isquémica8.
La incidencia y pronóstico de las neoplasias en pacientes con SCA no se ha estudiado de forma detallada. De hecho, esta es la primera publicación, que se conozca, que haya analizado tanto los tipos de neoplasias más prevalentes e incidentes en los pacientes con SCA como su valor pronóstico. Para ello se contó con algunos datos del seguimiento a largo plazo de pacientes con cardiopatía isquémica crónica, como los del estudio SYNTAX, que mostraron que la mortalidad por causa no cardiovascular fue del 4,3% en los pacientes revascularizados de forma percutánea y del 5,3% en los tratados de forma quirúrgica, con una mortalidad por cáncer del 2,2 y del 2,4% respectivamente31. En este estudio no se especificó si esto se refería a neoplasias ya presentes en el momento de la inclusión en el estudio; si fueron neoplasias incidentes o ambas situaciones. Lo cierto es que el cáncer no se identificó como uno de los predictores independientes de mortalidad por causa no cardiovascular. En el registro RECALCAR se describió una prevalencia de tumores malignos del 2,77% en los pacientes ingresados por SCA y su asociación con mayor mortalidad hospitalaria (OR = 2,26; IC95%, 1,99-2,55)16. Por el contrario, en un estudio unicéntrico nacional reciente, con un gran tamaño muestral, se observó una prevalencia de neoplasias del 7,7% en pacientes ingresados por SCA; el estudio solo analizó la incidencia de complicaciones cardiovasculares mayores durante el seguimiento. En el análisis comparativo de las causas de muerte a corto frente a largo plazo del amplio registro CREDO-Kyoto AMI (Coronary Revascularization Demonstrating Outcome study in Kyoto Acute Myocardial Infarction) la mortalidad por causa cardiovascular supuso el grueso de fallecimientos en los primeros 6 meses (8,0%); no obstante, las causas no cardiovasculares tuvieron más peso en la mortalidad a los 5 años y representaron más del doble que las causas no cardiovasculares (8,5 frente a 4,5%)32; sin embargo, en este estudio no se refleja la mortalidad por neoplasias. Las neoplasias más incidentes en esta cohorte fueron de pulmón, colon y vejiga; lo cual no coincide plenamente con los datos de poblaciones que sitúan a las neoplasias de mama y de próstata entre las más frecuentes1, aunque esta circunstancia puede estar directamente relacionada con el hecho de tratarse de una cohorte muy específica de pacientes que han sobrevivido a un SCA y presentan una edad media cercana a los 70 años. Además, los datos obtenidos muestran el pronóstico claramente diferente y peor de los pacientes con SCA que tienen o desarrollan neoplasias y revelan la necesidad de un seguimiento y un tratamiento muy específico para estos pacientes. De hecho, las curvas de supervivencia muestran una evolución muy similar entre los pacientes con ambos tipos de neoplasias; lo cual hace pensar que se trata de pacientes similares, tan solo separados en el tiempo.
LimitacionesLas principales limitaciones del presente estudio se derivan del hecho de tratarse de un estudio observacional llevado en un único centro. Dado que las características clínicas y la incidencia de complicaciones durante el seguimiento halladas en este estudio son muy similares a lo publicado previamente5,9–11,16,17, parece correcto pensar que los resultados son válidos y representativos de la práctica clínica diaria.
CONCLUSIONESEl porcentaje de pacientes que ingresan por SCA y que tienen el antecedente de neoplasias es bajo, pero menos de la mitad de los casos están libres de enfermedad y estos pacientes presentan muy mal pronóstico tras el alta. Además, la incidencia de neoplasias tras el alta fue del 3,4% y estos pacientes también presentaron unas tasas de mortalidad muy elevadas. El tabaquismo fue el principal factor de riesgo para el desarrollo de neoplasias tras el alta, por lo que todas las estrategias enfocadas a la prevención y el abandono de este hábito podrían tener todavía más importancia en los pacientes con SCA y alto riesgo de presentarlo. Dado el pronóstico tan desfavorable de los pacientes con neoplasias y SCA, pensamos que su abordaje multidisciplinar es muy necesario para mejorar su tratamiento, calidad de vida y pronóstico.
CONFLICTO DE INTERESESNo se declara ninguno.
- –
La cardiopatía isquémica y las neoplasias son las primeras causas de muerte en el mundo.
- –
Las neoplasias y la cardiopatía isquémica tienen muchos factores de riesgo en común.
- –
Los pacientes con SCA que presentan otras comorbilidades tienen peor pronóstico.
- –
El 3,4% de los pacientes que ingresan por un SCA tienen el antecedente de neoplasias y el 3,1% desarrollan una neoplasia de novo.
- –
Las neoplasias incidentes más frecuentes tras un SCA son: colon, pulmón y vejiga.
- –
El ser fumador o exfumador es el principal factor de riesgo para desarrollar una neoplasia tras un SCA.
- –
La mortalidad por cualquier causa es superior al 40%.