Full English text available from: www.revespcardiol.org/en
El sistema sanitario español ha tenido un desarrollo espectacular en las últimas décadas hasta llegar a ser de aplicación universal, casi sin costes directos para los pacientes y con unos elevados niveles de calidad y excelencia. Sin embargo, y de forma similar a los sistemas sanitarios de otros países occidentales, está sufriendo importantes cambios como consecuencia de la influencia de una serie de factores. El incremento de recursos necesarios para hacer frente a una creciente demanda asistencial debida al envejecimiento de la población, la cronificación de enfermedades y el mayor número de pacientes que se benefician de nuevos tratamientos y tecnologías están determinando un continuo incremento en el gasto sanitario. Esta situación, en el contexto actual de restricciones presupuestarias, está conduciendo a los sistemas sanitarios, y en particular al español, hacia un escenario de marcada vulnerabilidad.
CRISIS ECONÓMICA Y SISTEMA SANITARIOEn este escenario, los profesionales realizan su práctica diaria asistencial y la toma de decisiones en el marco de un conflicto difícilmente conciliable: el incremento incesante de la demanda frente a unos recursos económicos cada vez más escasos. Por otra parte, los responsables de las administraciones sanitarias deben hacer frente a la incorporación de intervenciones e innovaciones tecnológicas de elevado coste, algunas de efectividad escasa y en un contexto de incremento de la demanda, cuyo impacto más relevante es las crecientes listas de espera. En una posición intermedia están los profesionales con responsabilidad en la gestión, que tienen el reto de conseguir que el sistema sea más efectivo y eficiente con el objetivo de más implicación y compromiso dentro de las organizaciones para proporcionar el máximo beneficio a los pacientes1.
La crisis económica ha generado hasta ahora la aplicación de una serie de medidas, con impactos a corto plazo, dirigidas exclusivamente a la contención del gasto (reducción de actividad y de personal, limitación en la cartera de servicios, reducción de precios o tarifas con proveedores de materiales y servicios, etc.). Sin embargo, si se continúa implantando estas prácticas, a medio/largo plazo pueden tener consecuencias irreversibles y reducir la calidad de determinados servicios. El hecho de que en estos últimos años los responsables del sistema sanitario (políticos, administradores, gestores) hayan centrado su discurso exclusivamente en la contención del gasto y en la eficiencia de costes, sin objetivos estratégicos relacionados con la planificación, ha condicionado que la práctica asistencial de los profesionales se realizara con criterios economicistas y con actuaciones defensivas, lo que ha generado en ellos confusión, desconfianza en el sistema y desmotivación. En consecuencia, es evidente que se ha establecido una actitud marcadamente divergente entre médicos y directivos. Recientemente, el Institute of Medicine ha propuesto una nueva definición de calidad asistencial entendiéndola como la reducción de la sobreutilización, el mal uso o la infrautilización. La interpretación de esta definición y su traducción a la realidad de cada colectivo profesional hace posible la convergencia hacia un objetivo de calidad común2.
Hasta el momento, el sistema ha elegido diferentes diseños (que generalmente han implicado una combinación de entornos de asistencia y profesionales asistenciales, nuevos procesos e implementación de nuevas tecnologías) con la promesa de mejoras globales en calidad y coste. No obstante, el éxito de cualquier nueva implementación depende de 2 elementos locales: unos equipos de atención efectivos e implicados y una buena gestión de las operaciones asistenciales («microsistemas clínicos»)3. Ambos escenarios están supeditados a un claro liderazgo médico. Sin embargo, el consenso sobre la necesidad de un mayor liderazgo clínico no tiene una traducción definida sobre qué se debería hacer o cuál es el camino que se debe seguir para establecerlo4.
UNIDADES DE GESTIÓN CLÍNICAEn este sentido, junto a medidas estructurales para incrementar la eficiencia, la productividad y la calidad, una serie de transformaciones con fuerte implicación clínica parecen inaplazables para ayudar a la sostenibilidad del sistema5. Está aceptado que una mejor organización de los procesos clínicos favorece buenos resultados en salud, y esta mejora depende del liderazgo clínico. Es muy importante destacar que los profesionales están adoptando continuamente decisiones clínicas que tienen importantes implicaciones económicas. Los médicos prescriben, controlan o influyen la casi totalidad del gasto sanitario. Los cambios en la organización de los hospitales con el objetivo de avanzar en una descentralización y autonomía reales, que potencien la función directiva de los líderes clínicos haciéndolos copartícipes en la responsabilidad de administrar los recursos, deberían producir una mejora cuantitativa y cualitativa en los resultados asistenciales6.
Clásicamente, los médicos reciben una formación universitaria centrada en desarrollar altos estándares profesionales para dar respuesta a las necesidades del paciente, independientemente del coste que ello suponga y con decisiones frecuentemente individualistas. A su vez, hay una explosión de conocimiento que es un determinante básico del incremento de costes por la incorporación de nuevos fármacos, nuevos dispositivos, nuevos tests diagnósticos y nuevas indicaciones. Centrarse en las necesidades del paciente, desarrollar altos estándares profesionales y tener un conocimiento actualizado de los avances son el primer eslabón de responsabilidad de un servicio médico. No obstante, incluso dentro de un hospital, estos 3 pilares no son suficientes para desarrollar una atención de calidad. La integración de la información y el trabajo en equipo, ya sea entre diferentes servicios médicos, estamentos o niveles asistenciales, son los fundamentos de la gestión clínica y suponen hoy una absoluta necesidad. Una forma de influir en esta necesidad y favorecer la sostenibilidad del sistema sanitario está en la mejora del rendimiento de los procesos asistenciales (performance improvement), en potenciar el liderazgo médico y en la implementación de la gestión clínica7. Por esta razón, en estos años se está produciendo una revaluación del concepto y la aplicabilidad de la gestión clínica como uno de los instrumentos imprescindibles para incrementar la eficiencia. Hay acuerdo en la necesidad de implantar formas organizativas asistenciales por procesos, centradas en los pacientes, basadas en la evidencia científica y coordinadas entre los diferentes niveles asistenciales5. Una de las formas de conseguir estos objetivos es la potenciación y descentralización de la gestión asistencial hacia unidades de gestión clínica (UGC). El objetivo final de las UGC es integrar la toma de decisiones sobre determinados procesos asistenciales, incorporar la utilización de recursos e incrementar el control de la calidad de los servicios hospitalarios.
NIVELES DE GESTIÓN CLÍNICASin embargo, muchos de los principales protagonistas de la actividad asistencial no comprenden del todo el concepto de UGC, sus objetivos, su forma de implantación y su aplicabilidad. El concepto de gestión clínica se utiliza con frecuencia en una extensa gama de escenarios clínicos que dificultan su compresión y su potencial implantación.
Las UGC del corazón deben unificar disciplinas relacionadas, integrando funcionalmente en una organización y un presupuesto comunes servicios asistenciales de actividad relacionada (imprescindibles cardiología y cirugía cardiaca). Hay una serie de aspectos por los cuales la asistencia cardiológica cumple las condiciones óptimas para actuar como una UGC: a) asocia agrupaciones naturales desde el punto de vista clínico, ya que coinciden en procesos asistenciales bien definidos; b) tienen una proximidad funcional que facilita la operatividad, la comunicación y la homogeneización de la estrategia; c) los procesos cardiológicos, a pesar de ser complejos, son poco dependientes de los servicios hospitalarios centrales; d) sus medidas de análisis de coste/calidad son sencillas y fácilmente trazables, y e) en hospitales universitarios terciarios, tiene un impacto muy importante en la actividad y el presupuesto económico.
Por ello, existen ya experiencias contrastadas de institutos u hospitales de corazón, tanto dentro como fuera del país8–10. Sin embargo, aunque desde el punto de vista teórico las propuestas sean factibles, la implantación de muchas de estas experiencias ha sido puntual o de corto recorrido. Los condicionantes son múltiples y pueden atribuirse a obstáculos jurídico-legales, rigideces en el modelo presupuestario y retributivo, resistencia al cambio, limitaciones en los sistemas de información o falta de compromiso político1.
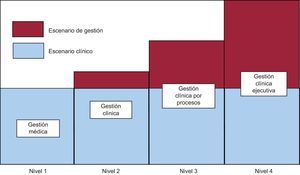
La figura y la tabla muestran una simple clasificación de los niveles progresivos en que puede realizarse la gestión clínica, con una definición de los objetivos a alcanzar y del ámbito de aplicabilidad y responsabilidad en cada nivel. Se presenta como un gradiente incremental de autonomía de gestión pero en un escenario clínico o de actividad asistencial constante o común. Una actuación de gestión puede quedar limitada al nivel más básico, en que el objetivo es solucionar una serie de necesidades asistenciales médicas sin implicaciones económicas (nivel 1: gestión médica) o extenderse a un escenario más complejo que incluye la gestión completa del presupuesto con una política de recursos humanos integral y un riesgo financiero (nivel 4: gestión clínica ejecutiva). El nivel 4 implicaría la dirección y la gestión de todos los recursos humanos, materiales y económicos de las unidades o los servicios integrados en un área de actividad asistencial determinada.
Clasificación de los niveles progresivos en que puede realizarse la gestión clínica, objetivos a alcanzar y ámbito de aplicabilidad en cada nivel. Nivel 1: objetivo orientado a las necesidades de los pacientes y los profesionales médicos y a la actualización en conocimientos; aplicación, solo en personal médico. Nivel 2: objetivo, valoración por rendimiento y resultados, tanto clínicos como económicos, gestión económica limitada; aplicación, personal médico y de enfermería. Nivel 3: objetivo, multiespecialidad e interdisciplinario, basado en procesos, administración del presupuesto; aplicación, todo el personal (médico, enfermería, de apoyo, etc.). Nivel 4: objetivo, gestión de toda la unidad clínica, gestión económica del presupuesto con riesgo financiero, política de recursos humanos integral y propia; aplicación, todo el personal.
Clasificación de la gestión clínica
| Nivel 1: gestión médica | La gestión está orientada a los profesionales médicos y los pacientes y tiene por objetivo buscar soluciones a sus necesidades organizativas y asistenciales. Incluye la actualización en conocimientos y la incorporación de la innovación. Su aplicación queda limitada al personal médico. No incluye gestión económica |
| Nivel 2: gestión clínica | Incorpora una evaluación del rendimiento asistencial y de los resultados valorando tanto aspectos clínicos como de coste. El ámbito de aplicación se limita al personal médico y de enfermería e incluye ya una gestión económica limitada |
| Nivel 3: gestión clínica por procesos | Alcanza un escenario multiespecialista e interdisciplinario, en el que se implanta una gestión basada en procesos asistenciales perfectamente definidos tanto en su estructura como en la asignación de responsabilidades. Su aplicación requiere la participación de todo el personal (médico, enfermería, de apoyo, etc.). La responsabilidad económica se extiende a la administración del presupuesto |
| Nivel 4: gestión clínica ejecutiva | La gestión alcanza a toda la unidad clínica, desde una perspectiva tanto asistencial como económica. La responsabilidad se amplía a la gestión completa del presupuesto. Ello introduce el concepto y la asunción del riesgo financiero. El ámbito de aplicación alcanza a todo el personal, con una política de recursos humanos integral y propia |
Independientemente del nivel de gestión clínica que se quiera alcanzar, hay una serie de factores de éxito esenciales para su desarrollo11, algunos ya comentados (liderazgo, trabajo en equipo, atención centrada en el paciente, procesos asistenciales integrados). Además, la orientación por resultados, el análisis de las competencias profesionales y los modelos de desarrollo continuo, junto con la capacidad de autoevaluación y de evaluación externa, son consideraciones básicas en esas unidades de gestión. Es absolutamente imprescindible en estos proyectos que directivos y clínicos compartan objetivos que queden reflejados formalmente en acuerdos de gestión. Los gestores hospitalarios deben facilitar la mejora de los procesos de atención sanitaria y garantizar el soporte al funcionamiento de las UGC. Por otro lado, los profesionales deben asumir y responsabilizarse de los procesos de decisión clínica y en la administración y uso de los recursos asignados.
UNIDADES DE GESTIÓN CLÍNICA, REFORMAS PROPUESTAS Y SOSTENIBILIDAD DEL SISTEMAPara aumentar la eficiencia, la productividad y la calidad del sistema sanitario, se ha propuesto una serie de reformas consideradas imprescindibles a medio plazo12. El trasfondo común de estas reformas es una mejora de la eficiencia y una distribución más racional de los recursos teniendo en cuenta capacidad, actividad y calidad. La descentralización de la gestión en UGC es una de las reformas propuestas para incrementar la eficiencia. Se trata de un cambio que rompe con la situación actual, aunque es uno de los ejes centrales en el que se sustenta y facilita la implantación posterior de otras de las reformas propuestas. La autonomía en la gestión obliga a los profesionales a pasar de la contabilización de la actividad asistencial a un análisis y replanteamiento de los resultados (asistenciales y de gestión) obtenidos como equipo para identificar áreas o procesos con buenos resultados y otros que necesitan mejorar. La implicación de los profesionales sanitarios en el proceso de análisis y discusión es básica para este cambio de actitud: identificando las mejores prácticas y las que son inefectivas o ineficientes, la orientación de los recursos hacia intervenciones específicas que obtienen mejores resultados y la aplicación de estrategias organizativas innovadoras en el propio equipo multidisciplinario13. Estas claves posicionan a las UGC claramente en el centro de una de las reformas propuestas para aumentar la calidad del sistema sanitario e introducir más transparencia en el sistema mediante el benchmarking de resultados clínicos y no clínicos. Se ha demostrado que la comparación entre centros sanitarios y la retroalimentación de los resultados de manera transparente contribuyen directamente no solo a su mejora, sino también a una importante optimización de los recursos al mejorarse la adecuación de los procedimientos14.
Además, entre las diferentes reformas propuestas figura también la concentración de servicios e integración de niveles de atención para reducir o eliminar duplicidades y permitir una mejor asistencia a la complejidad. Cada vez más las administraciones sanitarias disponen de más información que puede facilitar la aplicación de cambios estructurales o logísticos y una planificación sanitaria basada en datos objetivos. En este sentido, las UGC pueden convertirse en una de las herramientas en la decisión final de sectorización y concentración de la actividad. Al estar claramente definidos los criterios para organización, diseño, equipamiento y gestión de las unidades asistenciales en sus múltiples dimensiones15, las medidas que se introducen pueden fácilmente estar basadas en criterios de eficiencia y buenos resultados.
En conclusión, las UGC pueden convertirse en uno de los pilares de la aplicación de reformas consideradas como imprescindibles para incrementar la eficiencia y la calidad asistenciales, determinantes de la sostenibilidad del sistema sanitario. Sin embargo, es importante recalcar que en el diseño de un proyecto de una UGC debe quedar claramente establecido cuál es el nivel de gestión clínica que quiere alcanzarse para poder definir a priori los objetivos, los colectivos profesionales que tienen que participar y las estrategias que deben implantarse.
CONFLICTO DE INTERESESNinguno.