La insuficiencia cardiaca (IC) se está convirtiendo en la epidemia de la época actual y, a pesar de los progresos terapéuticos, se caracteriza aún por un pronóstico adverso, con altas tasas de ingresos hospitalarios y una mortalidad residual significativa1,2. Este hecho está motivado principalmente por la alta prevalencia de la enfermedad y, en el caso de la IC con fracción de eyección del ventrículo izquierdo conservada (IC-FEc), por la ausencia de tratamientos capaces de frenar su evolución de modo eficaz. De hecho, la IC-FEc representa la manifestación más prevalente del síndrome entre los pacientes ancianos, especialmente las mujeres, y los pacientes con enfermedades concomitantes y, sin embargo, han fracasado en su tratamiento todos los ensayos clínicos que han evaluado antagonistas neurohormonales, que son la base terapéutica de la IC con fracción de eyección reducida (IC-FEr)1,3. El fracaso de estos estudios terapéuticos sobre la IC-FEc puede deberse a una comprensión deficiente de la fisiopatología subyacente y, por ende, a una elección poco acertada de las dianas e intervenciones terapéuticas, la heterogeneidad de las poblaciones afectadas y la selección de los criterios de valoración del estudio. En consecuencia, existe una carencia fundamental aún sin solventar de tratamientos alternativos y de criterios de valoración de interés clínico para la IC-FEc.
La capacidad para el ejercicio físico disminuida es un claro signo de los pacientes con IC que suele pasar inadvertido en comparación con otras manifestaciones como la disnea o el edema periférico. En el caso de la IC-FEc en particular, la intolerancia al ejercicio físico es el signo crónico principal. Si bien hubo un tiempo en que la IC-FEc se consideraba un síndrome de menor gravedad que la IC-FEr4, lo cierto es que el consumo máximo de oxígeno se reduce hasta en un 70% en los pacientes con IC-FEc en comparación con los grupos de control sin IC emparejados por edad, sexo y comorbilidades, y se equipara al observado en los pacientes con IC-FEr5. Hay que añadir que los parámetros de ejercicio físico, en concreto la relación entre la ventilación por minuto y la tasa de eliminación de CO2 (pendiente VE/VCO2), muestran significación pronóstica en el caso de la IC-FEc5. Teniendo presente lo anterior, se debe considerar la intolerancia al ejercicio físico tanto una diana terapéutica como un criterio indirecto de valoración de la IC-FEc.
Los estudios previos han demostrado que la práctica de ejercicio físico es segura y produce efectos beneficiosos, principalmente en capacidad de ejercicio y calidad de vida, al tiempo que aportan ciertas pruebas de una reducción de los ingresos hospitalarios, aunque su efecto beneficioso en la supervivencia6,7 es más dudoso. En el caso de la IC-FEc, un metanálisis de 6 pequeños estudios aleatorizados demostraron que el entrenamiento físico mejora la capacidad de ejercicio, como lo documenta el consumo máximo de oxígeno, así como la calidad de vida8. A pesar de los escasos datos disponibles acerca de variables objetivas «contundentes», como son la supervivencia y los ingresos hospitalarios, la capacidad de ejercicio representa en sí misma una variable importante, como ya se ha indicado, en la que deberían centrarse la prevención y el tratamiento de la IC. Sin embargo, la práctica de ejercicio físico está limitada a menudo por la escasa adherencia del paciente a los protocolos de entrenamiento, ya sea debido a su estado funcional deficiente y su acusada intolerancia al ejercicio, y por ende a su incapacidad para practicarlo, sea por falta de motivación o disposición suficientes para entrenar6,9. De este modo, los métodos alternativos de entrenamiento físico que permitieran obtener los beneficios del ejercicio y al mismo tiempo superar las cuestiones relacionadas con la incapacidad o la poca disposición para su práctica serían una importante modalidad terapéutica para la IC-FEc.
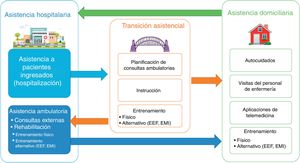
Los métodos alternativos al ejercicio físico, como la estimulación eléctrica funcional (EEF) y el entrenamiento muscular inspiratorio (EMI), ofrecen la posibilidad de entrenamiento físico a los pacientes incapacitados o poco dispuestos al ejercicio. Algunos pequeños estudios clínicos en los que participaron sobre todo pacientes con IC-FEr han demostrado los efectos beneficiosos de ambas modalidades, como mejoras en el estado funcional, la capacidad de ejercicio, el estado emocional y la calidad de vida, al tiempo que otros estudios han documentado además ciertos beneficios en los índices de las funciones endotelial y diastólica10-14. Los programas de entrenamiento físico alternativos se emplean tanto para el «tratamiento definitivo» de los pacientes con enfermedades concomitantes involutivas —como la motricidad reducida o la IC avanzada— como para el «tratamiento transitorio hacia el entrenamiento físico» de pacientes incumplidores con los programas de ejercicio físico o que presentan un deterioro funcional menos grave con tendencia a la mejoría9. Además, estas técnicas tienen las ventajas añadidas de su bajo coste, su seguridad y que no requieren instalaciones sofisticadas, ya que se practican fácilmente en el domicilio tras una breve sesión de entrenamiento. En este sentido, los programas de asistencia domiciliaria de la IC son prometedores porque combinan una mayor adherencia con costes menores y contribuyen en mayor medida a la transición desde la asistencia hospitalaria hacia la ambulatoria (figura 1)15.
Esquema de la atención integral de la insuficiencia cardiaca, que incluye la asistencia hospitalaria y domiciliaria. Los métodos de entrenamiento físico alternativos, como la EEF y el EMI, se llevan a cabo tanto en centros de rehabilitación como en el domicilio y forman así parte de la asistencia hospitalaria y domiciliaria de la insuficiencia cardiaca. Se considera crucial la transición asistencial ambulatoria del paciente crónico tras la hospitalización para garantizar mejores resultados y menores gastos de asistencia sanitaria, como menores tasas de reingreso hospitalario. EEF: estimulación eléctrica funcional; EMI: entrenamiento muscular inspiratorio.
En su artículo publicado recientemente en Revista Española de Cardiología, Palau et al.16 informaron sobre los resultados de un estudio que abordaba los efectos de la EEF y el EMI, bien en monoterapia o en combinación, en la capacidad de ejercicio de los pacientes con IC-FEc. Este análisis, de hecho, es el primer estudio aleatorizado que evalúa el tratamiento combinado de estos 2 métodos alternativos de entrenamiento físico en el caso de la IC-FEc. Se incluyó en el ensayo a pacientes que al inicio del estudio tenían una limitación grave al ejercicio físico, cuyo consumo máximo de oxígeno medio era de 9,9 ml/min/kg, con la sola intención de confirmar la importancia de la intolerancia al ejercicio físico en la IC-FEc. En línea con los estudios previos sobre la IC-FEc11,14, estos autores fueron capaces de demostrar que ambos procedimientos, bien en monoterapia o siguiendo un protocolo conjunto, mejoraron de manera significativa la capacidad de ejercicio y la calidad de vida de los pacientes tras 3 meses de entrenamiento físico, cuyo efecto perduró hasta los 6 meses, aunque no se observó ningún efecto beneficioso en los biomarcadores o los índices de la función diastólica.
Por otro lado, la selección de la población de estudio idónea para un ensayo clínico sobre la IC-FEc puede resultar bastante compleja. En el estudio de Palau et al.16, los autores tuvieron que excluir a los pacientes incapacitados para realizar la prueba de esfuerzo cardiopulmonar, como era el caso de aquellos con motricidad reducida, puesto que era la principal variable de valoración del estudio. Hay que añadir que los autores excluyeron además a los pacientes con una enfermedad pulmonar grave, como la enfermedad pulmonar obstructiva crónica. Sin embargo, cabe esperar que tanto la enfermedad pulmonar obstructiva crónica como la incapacidad para realizar la prueba de esfuerzo sean prevalentes en la población de ancianos con IC-FEc y, en consecuencia, su exclusión haya ocasionado una selección excesiva de la población del estudio. La ausencia del efecto acumulativo del protocolo conjunto EEF-EMI, en realidad, sería congruente con la selección de la población del estudio, y así se justificarían los estudios adicionales que abordasen el tratamiento conjunto de ambas modalidades en una población con IC-FEc más amplia.
En resumen, la práctica de ejercicio físico es beneficiosa y debería formar parte de los programas asistenciales de la IC, sobre todo en el caso de la IC-FEc, para la que hasta el momento no hay tratamientos que frenen su progresión y cuyo signo principal es la intolerancia al ejercicio físico. Esto queda claramente reflejado en las vigentes guías de práctica clínica sobre la IC, según las cuales el entrenamiento físico debe formar parte de la atención multidisciplinaria de la IC3. En este contexto, deben considerarse métodos de ejercicio físico alternativos, como la EEF y el EMI, si los pacientes no están capacitados para seguir los programas de entrenamiento físico o los incumplen, pues estos métodos son beneficiosos, seguros, económicos y de fácil práctica domiciliaria. Puesto que los estudios clínicos sobre la EEF y el EMI en la IC se han realizado a pequeña escala y más bien para demostrar su viabilidad, estos métodos alternativos deben evaluarse en estudios aleatorizados a mayor escala que incluyan poblaciones con IC más amplias, periodos de entrenamiento físico más largos y variables indirectas de significación clínica como medidas de valoración del resultado final.
CONFLICTO DE INTERESESNo se declara ninguno.